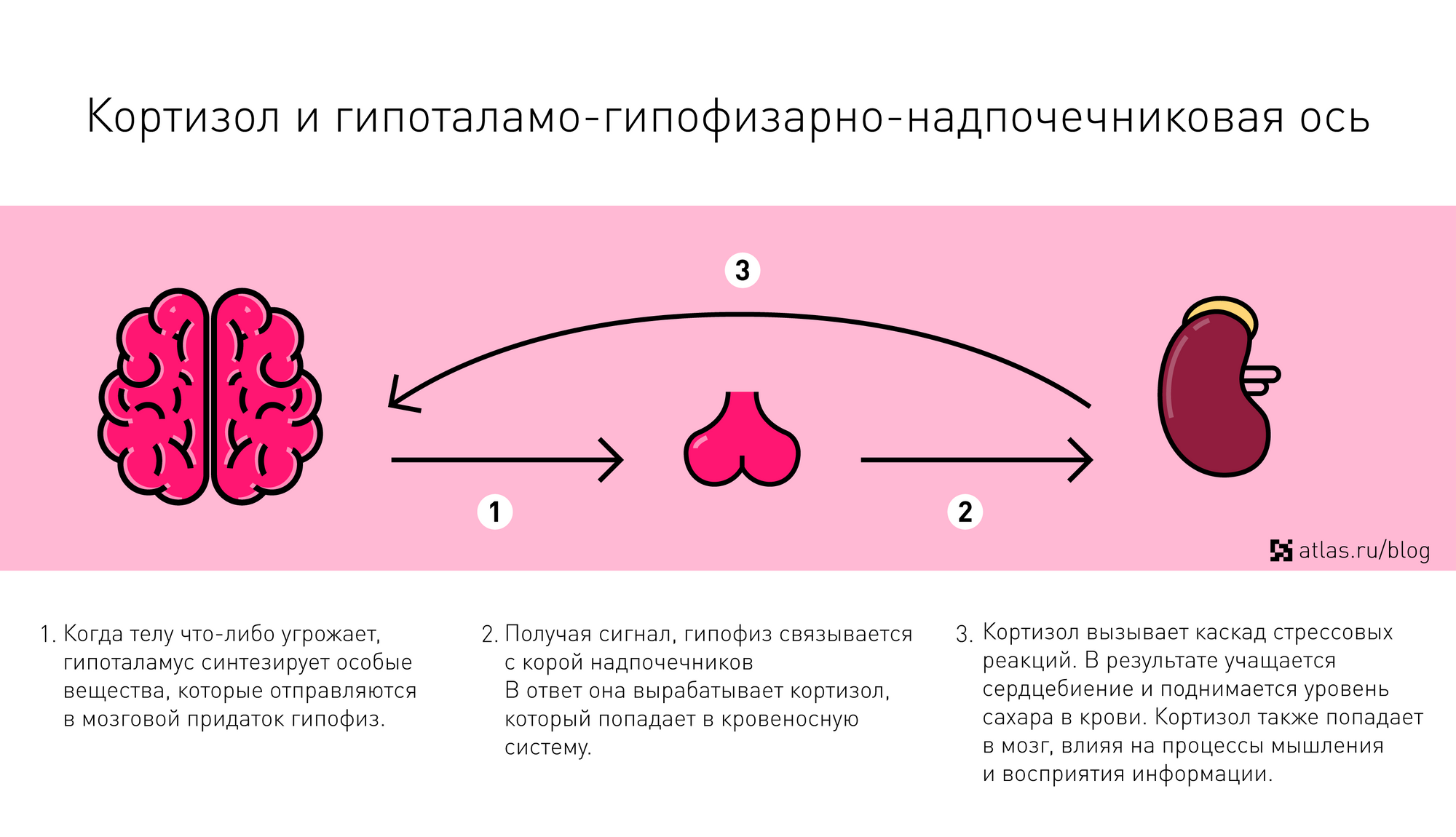
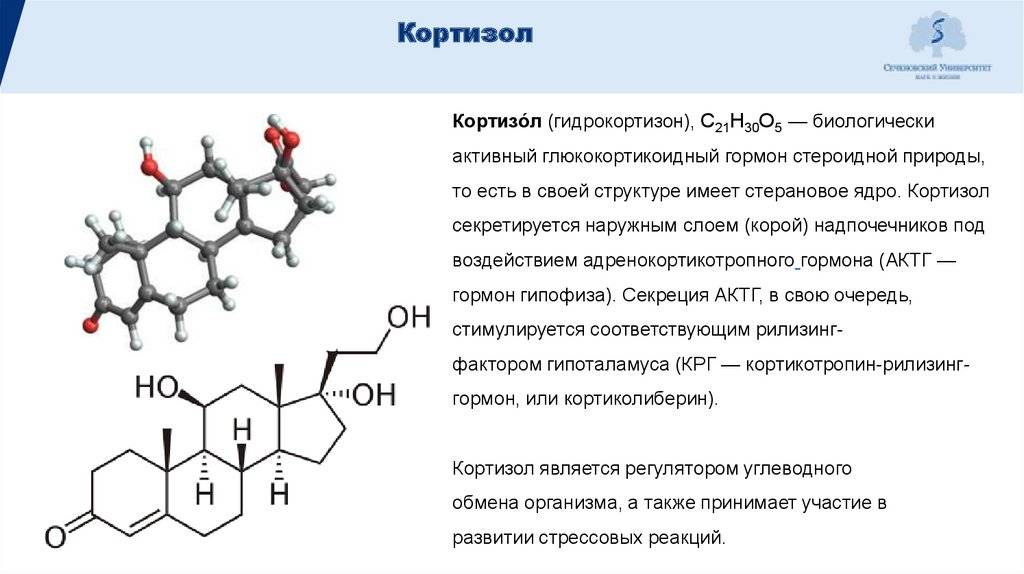
Введение
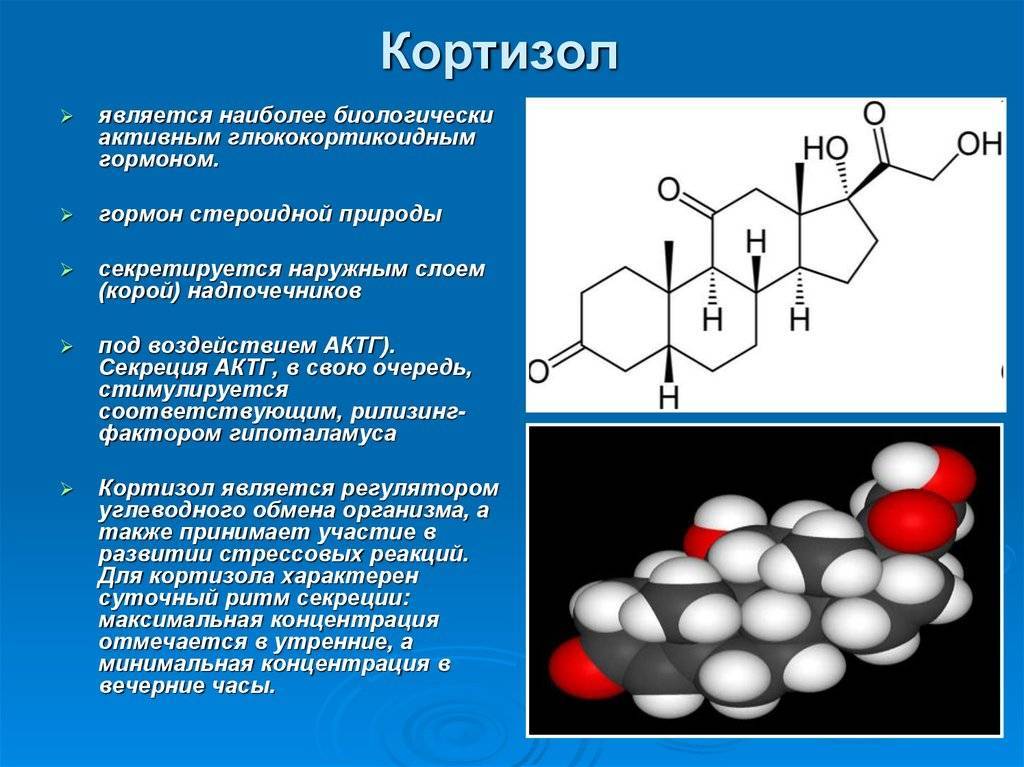
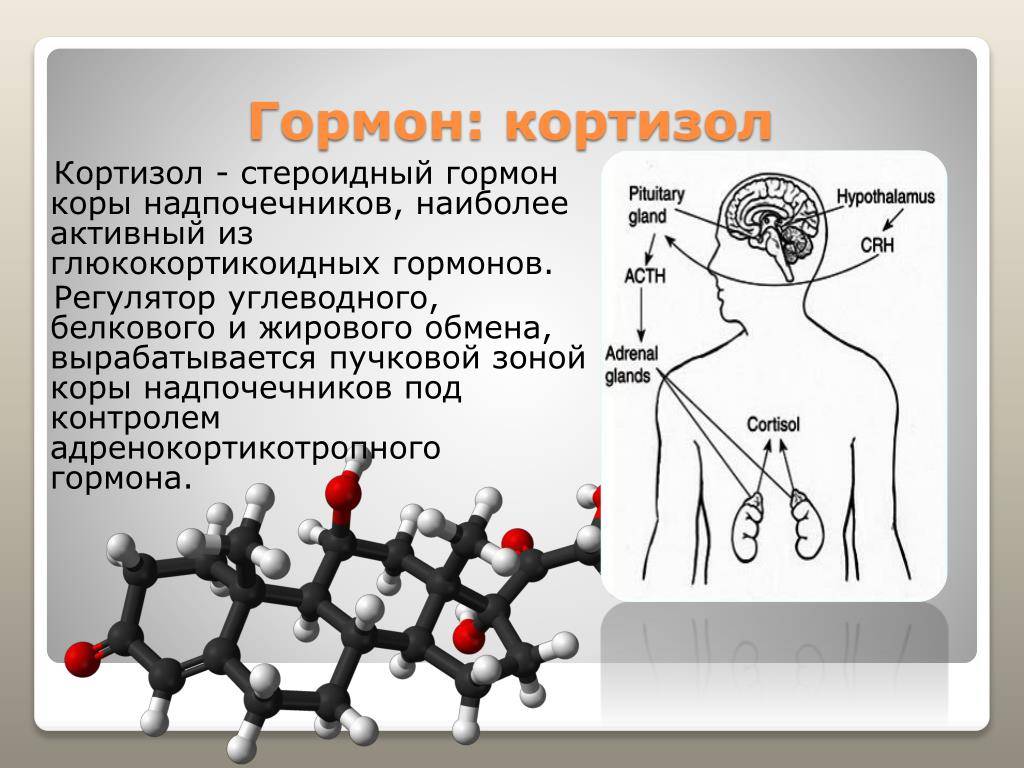
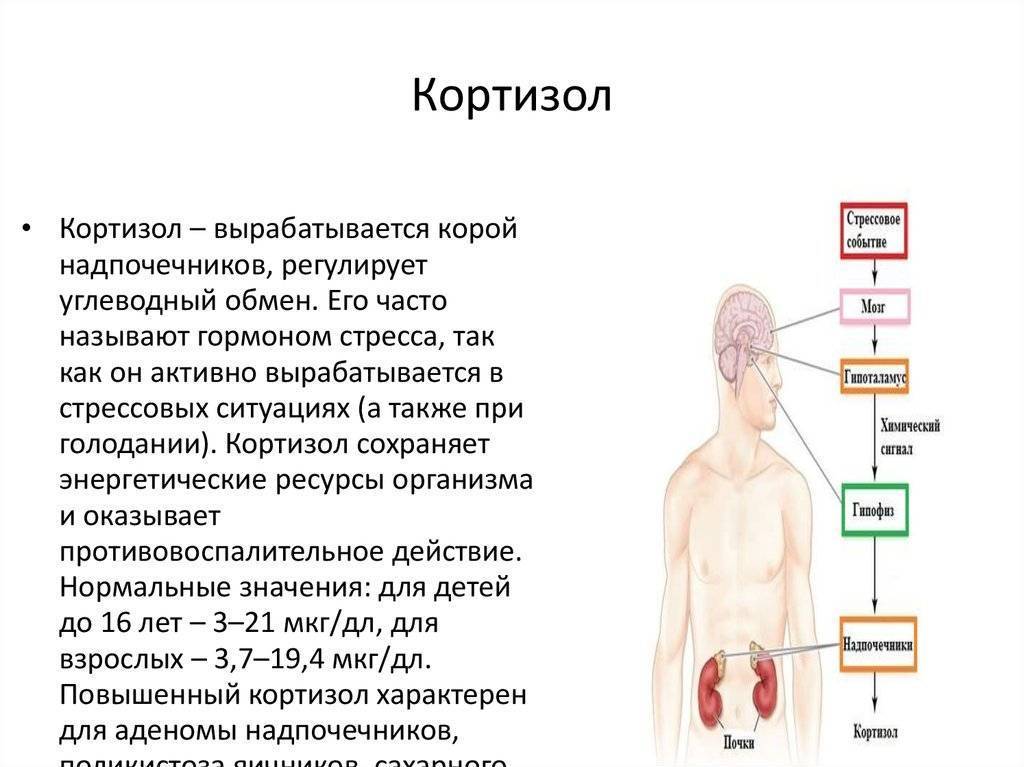
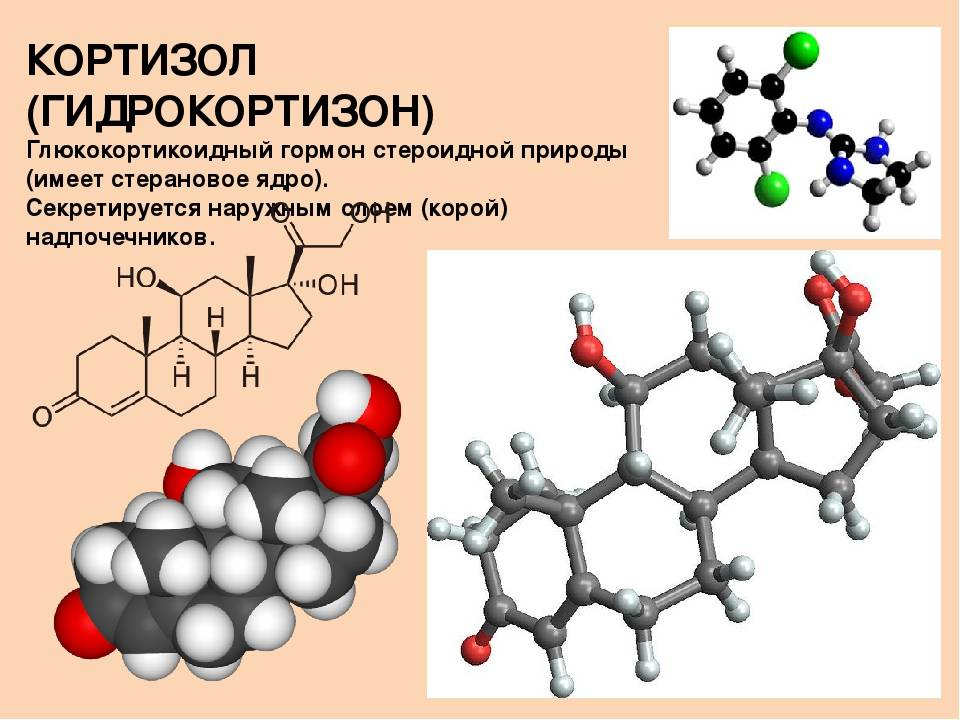
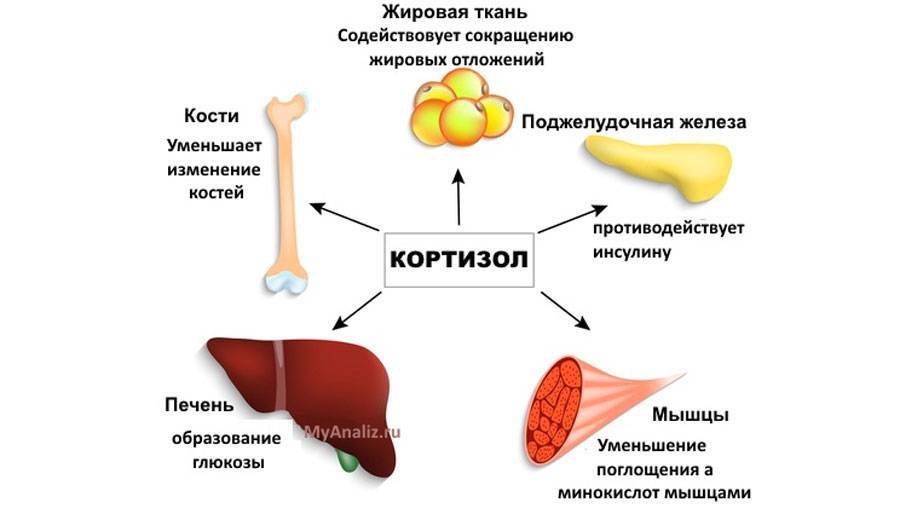
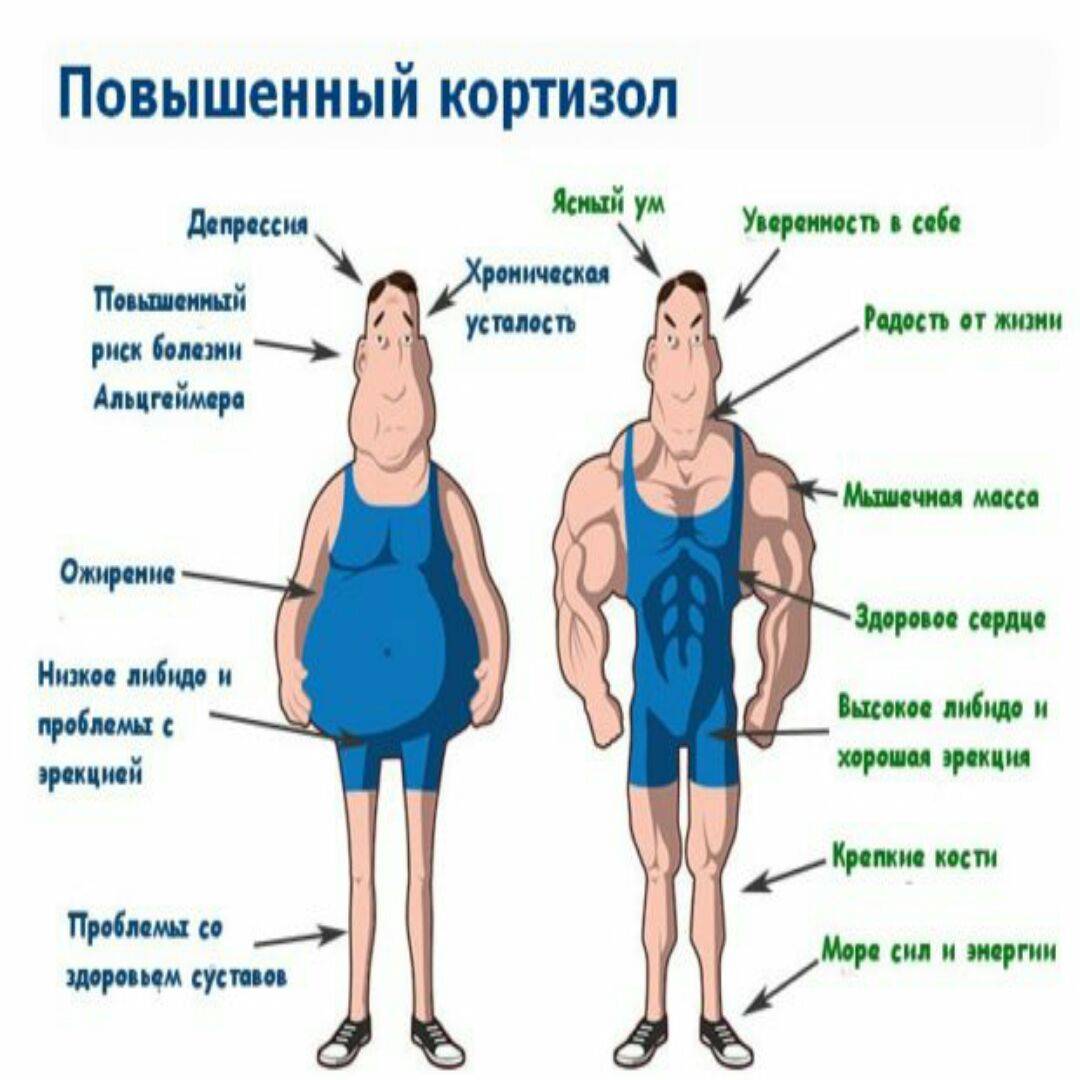
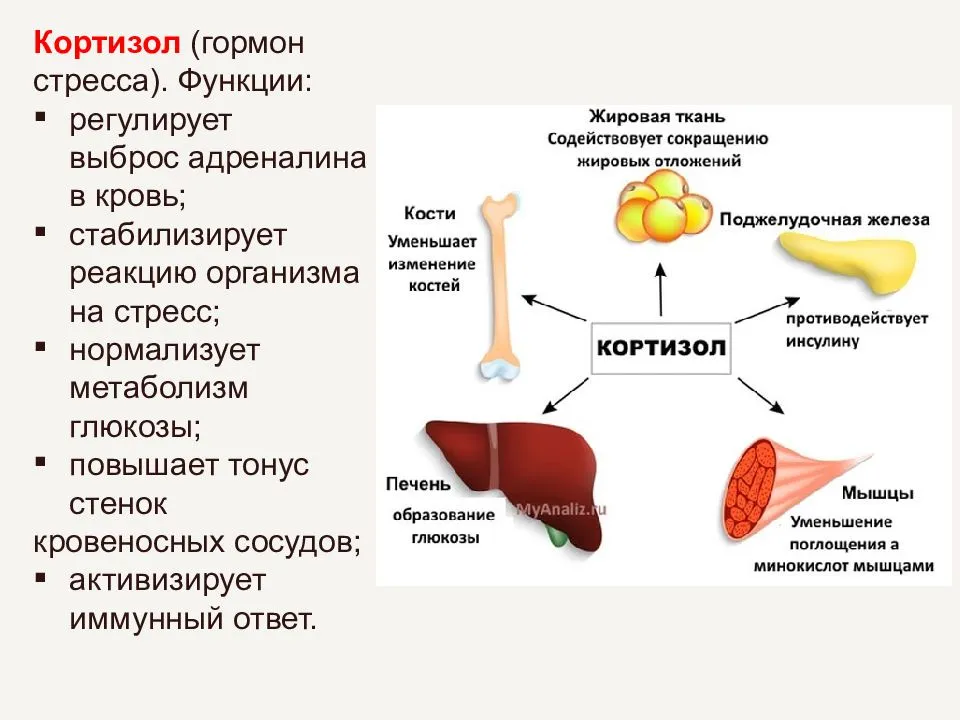
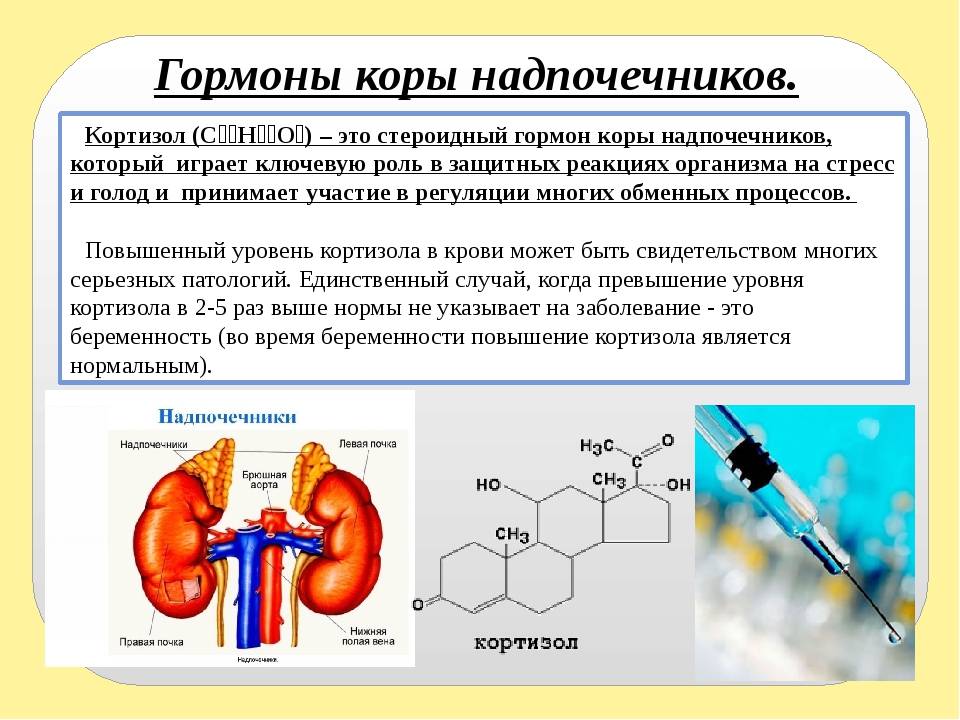
В основе любого научного открытия лежит накопление большого количества клинических наблюдений, литературных данных с последующей суммацией и систематизацией знаний и выдвижением новой гипотезы. В настоящее время имеется достаточное количество информации о механизмах действия кортизола и его клеточных мишенях, локального и системного действия, однако продолжающиеся экспериментальные исследования открывают все больше новых данных о биологической роли гормона. Исходным субстратом в стероидогенезе служит холестерин, либо получаемый с пищей, либо синтезируемый эндогенно из ацетата. Три основных пути биосинтеза в корковом веществе надпочечников приводят к образованию глюкокортикоидов, минералокортикоидов и надпочечниковых андрогенов. Наружная (клубочковая) зона участвует преимущественно в биосинтезе альдостерона, а внутренние (пучковая и сетчатая) служат местом биосинтеза глюкокортикоидов и андрогенов. Основным глюкокортикоидным гормоном у человека является гидрокортизон (кортизол). Суточная секреция кортизола составляет 15–30 мг и обладает выраженным суточным ритмом. Кортизол в плазме присутствует в трех видах: свободном, связанном с белком и в виде метаболитов. В норме на долю свободного, биологически активного кортизола приходится около 5% его количества, присутствующего в крови. Приблизительно 90% кортизола связывается специфическим белком (а2-глобулином) – транскортином, обладающим высоким средством к гормону. Менее 5% кортизола связывается белком с низким сродством – альбумином. Необходимо отметить, что именно от количества свободного кортизола зависит его биологическая активность, проявляющаяся в непосредственном воздействии на ткани. В норме глюкокортикостероиды (ГКС) участвуют во всех видах обмена (в метаболизме белков, углеводов, липидов), в связи с чем патофизиологические и клинические изменения при гиперкортицизме колеблются в широких пределах. Гиперпродукция глюкокортикоидов может быть следствием повышения уровня адренокортикотропного гормона при опухолях гипофиза (болезнь Иценко-Кушинга), опухолях, происходящих из других клеток (бронхов, тимуса, поджелудочной железы), вырабатывающих кортикотропинподобные вещества, или избыточного синтеза кортизола корой надпочечников (синдром Иценко-Кушинга). На примере этих орфанных заболеваний изучены различные эффекты избытка кортизола на органы и ткани. При гиперкортицизме наблюдаются нарушение толерантности к глюкозе или сахарный диабет, обусловленные стимуляцией глюконеогенеза и развитием инсулинорезистентности, усиление катаболизма белков, уменьшение мышечной массы, истончение кожи, остеопороз, инволюция лимфоидной ткани, своеобразное перераспределение и изменения морфологического состава жировой ткани. Как известно, глюкокортикоиды моделируют физиологию жировой ткани, изменяя секрецию адипокинов непосредственно или в связи с развивающейся инсулинорезистентностью, стимулируют дифференцировку адипоцитов, способствуя образованию новых клеток жировой ткани посредством активации транскрипции ряда ключевых генов . Гипернатриемия, гипокалиемия и, как следствие, артериальная гипертензия обусловлены некоторой минералокортикоидной активностью кортизола, которая проявляется при его избытке.
Как показывают данные исследований, при ожирении и сахарном диабете (СД) 2 типа нередко обнаруживается функциональный гиперкортицизм, не обусловленный гиперпродукцией гормона опухолевой тканью. По данным Всемирной организации здравоохранения, в 2007 г. в мире зарегистрировано 523 млн больных ожирением. ВОЗ прогнозирует, что к 2025 г. половина населения планеты будет иметь избыточный вес . По данным международной федерации диабета (IDF), распространенность СД среди взрослого населения планеты (20–79 лет) составляет около 9% или, в абсолютных цифрах, 415 млн человек. По прогнозам экспертов, к 2040 г. их число достигнет 642 млн. Неуклонный рост числа пациентов с СД (преимущественно 2 типа) и ожирением ставит новые задачи по разработке эффективных лекарственных средств и форм их доставки, методов своевременного выявления и профилактики развития заболевания.
Высокий кортизол и низкий уровень гормона
Высокий кортизол в крови, вернее, увеличение его содержания, наблюдается в ряде патологических состояний. Безусловно, главными причинами подобных расстройств (повышение гормона в крови и моче), считаются заболевания эндокринной системы, вместе с тем, нельзя утверждать, что другие болезни и даже физиологические состояния не способны повлиять на уровень кортизола, попав в те или иные ситуации. Например, кортизол повышен в случаях:
болезнь Иценко-Кушинга
- Болезни (избыточный синтез АКТГ) и синдрома Иценко-Кушинга (поражение надпочечников – чрезмерная выработка гормона);
- Опухоли надпочечников;
- Значительного влияния стресса, что, как правило, наблюдается у людей, страдающих другой тяжелой патологией;
- Острых психических расстройств;
- Инфекционного процесса в остром периоде;
- Отдельных злокачественных опухолей (выделение кортизола эндокринными клетками, расположенными в других органах – поджелудочная железа, тимус, легкие);
- Некомпенсированного сахарного диабета;
- Терапии препаратами некоторых фармацевтических групп и, в первую очередь, эстрогенами, кортикостероидами, амфетамином;
- Терминальных состояний (по причине нарушения процессов диссимиляции кортизола);
- Астматического статуса;
- Шоковых состояний;
- Серьезного поражения печеночной и почечной паренхимы;
- Острого алкогольного опьянения у людей, не склонных к злоупотреблению;
- Постоянного поступления никотина в организм (у курильщиков со стажем);
- Ожирения;
- Повышенной эмоциональной возбудимости (даже при венепункции);
- Длительного использования оральных контрацептивов;
- Беременности.
Постоянное повышение уровня кортизола в силу любых обстоятельств, пусть даже не связанных с серьезными нарушениями функции надпочечников, может оказывать негативное влияние на весь организм:
- Страдает нервная система, а в результате этого падают интеллектуальные способности;
- Расстраивается деятельность щитовидной железы;
- Повышается артериальное давление, нередко приводящее к гипертоническим кризам;
- Появляется чрезмерный аппетит, что приводит к увеличению массы тела;
- У женщин начинаются проблемы в виде гирсутизма (мужской тип оволосения), изменения фигуры по кушингоидному типу;
- По ночам одолевает бессонница;
- Снижается защита организма от различного рода инфекционных агентов;
- Увеличивается риск развития инфарктов и инсультов.
Перечисленные выше симптомы не могут не насторожить человека, оставив его равнодушным к своему здоровью, ведь они, заметно влияя на жизненную активность, омрачают саму жизнь.
Низкий кортизол или снижение его концентрации в крови также имеет свои причины, это:
- Первичная недостаточность надпочечников (например, болезнь Аддисона в результате апоплексии, кровоизлияния);
- Функциональная несостоятельность гипофиза;
- Дефицит гормонов щитовидной железы, который влечет уменьшение количества кортизола;
- Длительное использование в качестве лечения адренокортикотропного гормона или глюкокортикоидов (торможение функциональных способностей коры надпочечников);
- Недостаток отдельных ферментов, в частности, 21-гидроксилазы, без которых синтез данного гормона затруднен;
- Неспецифический инфекционный полиартрит, остеоартрит, ревматоидный артрит, спондилит;
- Бронхиальная астма;
- Хронический гепатит, цирроз;
- Применение некоторых медикаментозных средств: даназол, леводопа, трилостан, морфин и др.
- Подагра.
Низкий кортизол в крови может быть следствием такой тяжелой патологии, как гипокортицизм или болезнь Аддисона, развивающаяся по разным причинам. Недостаточная продукция гормона в данном случае обусловлена патологией самих надпочечников, которые не могут синтезировать нужное организму количество глюкокортикоидов, в том числе, и кортизола. Гипокортицизм дает симптомы, которые трудно не заметить: хроническая усталость, слабость мышечного аппарата, расстройство пищеварения, бронзовая окраска кожи (болезнь Аддисона поэтому называют еще бронзовой болезнью), дрожание конечностей, учащенное сердцебиение, уменьшение объема циркулирующей крови (ОЦК) за счет обезвоживания.
Медицинские офисы KDLmed
- КЛИНИКА 1
- КЛИНИКА 2
- КЛИНИКА 3
АДРЕС:г. Пятигорск, проспект 40 лет Октября, 62/3
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(8793) 330-640
+7 (928) 225-26-74
АДРЕС:г. Пятигорск, проспект 40 лет Октября, 14
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(8793) 327-327
+7 (938) 302-23-86
АДРЕС:г. Пятигорск, ул. Адмиральского, 6А
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 17:30
сб 7:30 – 14:00
ТЕЛЕФОН:(8793) 98-13-00
+7 (928) 363-81-28
АДРЕС:г. Ставрополь, ул. Ленина, 301
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 15:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(8652) 35-00-01
+7 (938) 316-82-52
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Невинномысск, ул. Гагарина, 19
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 15:00 / вс 8:30 – 14:00
ТЕЛЕФОН:(86554) 7-08-18
+7 (928) 303-82-18
АДРЕС:г.Невинномысск, ул. Гагарина, 60
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:8 (86554) 6-08-81
8 (938) 347-42-17
АДРЕС:г. Нефтекумск, 1-й микрорайон, ул. Дзержинского, 7
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 17:00
сб 7:30 – 13:00 / вс 8:00 – 12:30
ТЕЛЕФОН:(86558) 4-43-83
+7 (928) 825-13-43
АДРЕС:г. Буденновск, пр. Энтузиастов, 11-Б
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(86559) 5-55-95
+7 (938) 302-23-89
АДРЕС:г. Зеленокумск, ул. Гоголя, д.83
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(86552) 6-62-14
+7 (938) 302-23-90
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Минеральные Воды, ул. Горская, 61, 13/14
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 17:00 / вс 8:30 – 15:00
ТЕЛЕФОН:(87922) 6-59-29
+7 (938) 302-23-88
АДРЕС:г. Минеральные Воды, проспект 22 Партсъезда 141А
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 17:00
ТЕЛЕФОН:+79383410322
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Ессентуки, ул. Володарского, 32
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:30 / вс 8:30 – 13:00
ТЕЛЕФОН:(87934) 6-62-22
+7 (938) 316-82-51
АДРЕС:г.Ессентуки, ул.Октябрьская 459 а
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 16:00
сб 7:30 – 14:30
ТЕЛЕФОН:(87934) 99-2-10
+7 (938) 300-75-28
АДРЕС:г. Георгиевск, ул. Ленина, 123/1
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:00
ТЕЛЕФОН:+79283630121
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Благодарный, ул. Первомайская, 38
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00 / вс 8:30 – 13:00
ТЕЛЕФОН:+7 928-307-01-30
АДРЕС:г. Благодарный, переулок Школьный, д. 35
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:+7 928-307-01-30
АДРЕС:г. Светлоград, ул. Пушкина, 19 (Центр, Собор)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(86547) 40-1-40
+7 (928) 363-81-41
АДРЕС:с. Донское, ул. 19 Съезда ВЛКСМ, 4 А
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86546) 34-330
+7 (928) 363-81-25
АДРЕС:г. Новоалександровск, ул. Гагарина, 271 (пересечение с ул. Пушкина)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:8(86544) 5-46-44
+7 (928) 363-81-45
АДРЕС:с. Александровское, ул. Гагарина, 24
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(86557) 2-13-00
+7 (928) 363-81-35
АДРЕС:с. Кочубеевское, ул. Братская, 98 (ТЦ «ЦУМ»)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00 / вс 8:30 – 13:00
ТЕЛЕФОН:(86550) 500-22
+7 (928) 363-81-42
АДРЕС:г. Железноводск, ул. Ленина, 127
ВРЕМЯ РАБОТЫ:пн-пт 7:00 – 17.30
сб 7:00 – 12:30
ТЕЛЕФОН:(87932) 32-8-26
+7 (928) 363-81-30
АДРЕС:с. Арзгир, ул. Кирова, 21 (Рынок)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 14:00
сб 7:30 – 13:00
ТЕЛЕФОН:(86560) 31-0-41
+7 (928) 363-81-44
АДРЕС:г.Ипатово, ул. Ленинградская, 54
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:8 (86542) 5-85-15
8 (938) 347-42-16
АДРЕС:ст. Курская, ул. Калинина, д. 188
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 13:00
ТЕЛЕФОН:8(87964) 5-40-10
8(938) 347-43-29
АДРЕС:ст. Ессентукская, ул. Павлова, 17
ВРЕМЯ РАБОТЫ:пн-пт 7:30 – 18:00
сб 7:30 – 14:30
ТЕЛЕФОН:8 (87961) 6-61-00
8 (938) 347-42-18
- Новоселицкое NEW
- Степное NEW
- Грачевка NEW
- Ачикулак NEW
- Курсавка NEW
- Новопавловск
- Изобильный
- Кисловодск
- Пятигорск
- Ставрополь
- Невинномысск
- Нефтекумск
- Буденновск
- Зеленокумск
- Минеральные Воды
- Ессентуки
- Георгиевск
- Благодарный
- Светлоград
- Донское
- Новоалександровск
- Александровское
- Кочубеевское
- Железноводск
- Арзгир
- Ипатово
- Курская
- Ессентукская
Как сдавать кровь на гормоны. Расшифровка результатов анализа.
Для анализа на гормоны используется кровь из вены.
В зависимости от клинических признаков, указывающих на определённую патологию, обычно назначается анализ с тестами на конкретные гормоны.
Наиболее полную картину состояния здоровья можно получить, сдав анализ на следующие гормоны.
Гормоны щитовидной железы:
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях. Нормальные значения: 2,6 – 5,7 пмоль/л.
- Т4 (тироксин) свободный – стимулирует синтез белков. Нормальные значения: 0,7-1,48 нг/дл.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний. Нормальные значения: 0-4,11 Ед/мл.
- Некоторые другие.
Гормоны гипофиза:
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Нормальные значения: 0,4-4,0 мЕд/л. Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
- ФСГ (фолликулостимулирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 3,35-21,63 мЕд/мл; II фаза – 1,11-13,99 мЕд/мл; постменопауза – 2,58-150,53 мЕд/мл; девочки до 9 лет 0,2-4,2 мЕд/мл. У мужчин – 1,37-13,58 мЕд/мл.
- ЛГ (лютеинизирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 2,57-26,53 мЕд/мл; II фаза – 0,67-23,57 мЕд/мл; постменопауза – 11,3-40 мЕд/мл; девочки до 9 лет – 0,03-3,9 мЕд/мл. У мужчин – 1,26-10,05 мЕд/мл.
- Пролактин. Основная функция – стимулирование развитие молочных желез и лактации. Нормальные значения: у женщин (от первой менструации до менопаузы) – 1,2-29,93 нг/мл; у мужчин – 2,58-18,12 нг/мл. Повышенная концентрация пролактина называется гиперпролактинемией. Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
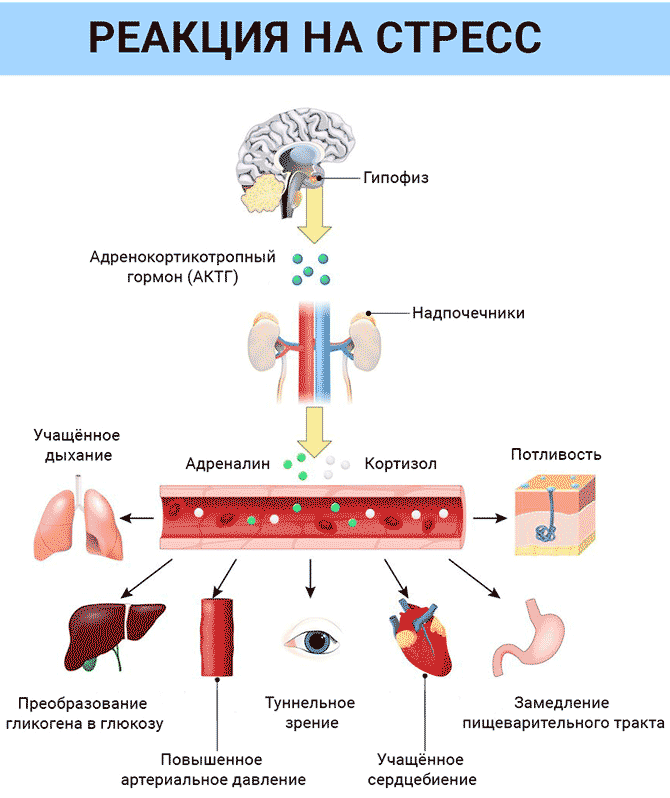
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников. Нормальные значения: 9-52 пг/мл.
- Некоторые другие.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц. Нормальные значения: у мужчин – 4,94-32,01 нмоль/л, у женщин – 0,38-1,97 нмоль/л.
- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками. Нормальные значения прогестерона у женщин зависят от фазы менструального цикла: I фаза – 1,0-2,2 нМ/л; II фаза – 23,0-30,0 нМ/л; для постменопаузы – 1,0-1,8 нМ/л. Аналогично для эстрадиола: I фаза – 198-284 пМ/л: II фаза – 439-570 пМ/л; для постменопаузы – 51-133 пМ/л. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
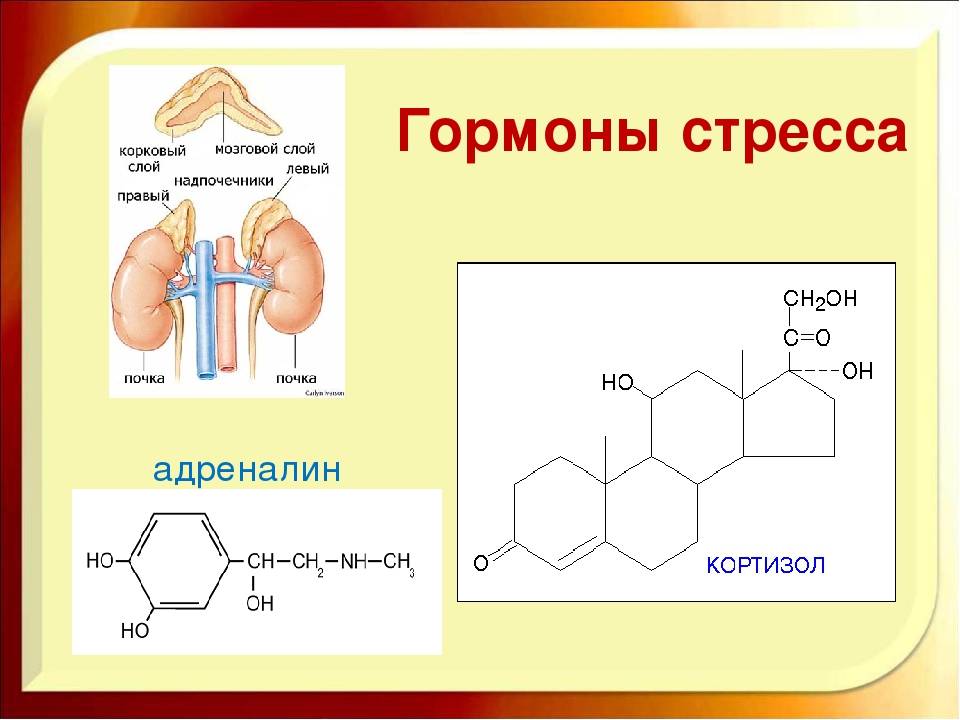
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов. Диапазон нормальных значений для концентрации данного гормона: 3591-11907 нмоль/л; у женщин – 810-8991 нмоль/л. Однако это общая картина, при обработке данных анализа надо также учитывать возраст пациента.
- Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс. Нормальные значения: для детей до 16 лет – 3-21 мкг/дл, у взрослого человека – 3,7-19,4 мкг/дл.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме. Нормальные значения: 35 – 350 пг/мл.
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Подготовка к анализу, процедура теста и его риски
Рекомендуется голодать в течение ночи перед тестированием. Тесты обычно проводятся рано утром, потому что уровень гормона меняется в течение дня.
Что происходит во время теста на АКТГ?
Медицинский работник возьмет образец крови из вены на руке с помощью небольшой иглы. После того как игла будет введена, небольшое количество крови будет собрано в пробирку. Может возникнуть легкое покалывание при введении и удалении иглы. Обычно процедура занимает менее пяти минут.
Есть ли риски для теста?
Риск сдачи анализа крови очень невелик. Может появиться легкая боль или синяк в месте введения иглы, но большинство симптомов быстро проходят.
Кортизол и кардиоваскулярные риски
По данным Colao A. и соавт., в течение пяти лет после наступления ремиссии болезни Иценко-Кушинга концентрации холестерина, ЛПНП, индекс атерогенности, уровень инсулина остаются выше референсных значений, что определяет этих пациентов в группу высокого риска по сердечно-сосудистым осложнениям даже после достижения ремиссии заболевания .
Помимо перечисленных метаболических факторов, лежащих в основе кардиоваскулярных нарушений, кортизол оказывает ингибирующее действие на ангиогенез. Под ангиогенезом стоит понимать процесс роста новых кровеносных сосудов, который является необходимым в репарации тканей и при иных заболеваниях, протекающих с развитием ишемии ткани, таких как ишемическая болезнь сердца, хроническая артериальная недостаточность нижних конечностей и тд.
Регулирование ангиогенеза гипоксией является важным компонентом гомеостаза. В норме в ответ на снижение содержания кислорода в тканях, гипо ксие индуцируемый фактор Ia (HIF-1) стимулирует рост новых сосудов. Тот же механизм срабатывает и в ишемизированных тканях .
HIF-1 контролируемое производство фактора роста эндотелия сосудов (VEGF) приводит к аутокринной передаче сигнала, что имеет решающее значение для ангиогенеза. Многие из биологических процессов в ангиогенезе, инвазия внеклеточного матрикса и формирование трубки эндотелиальными клетками стимулируются в условиях гипоксии через HIF-1, который активирует транскрипцию десятков генов, чьи белковые продукты играют решающую роль в этих процессах .
Как показывают данные исследований, в процессе патологической перестройки миокарда, его гипертрофии, а затем дилятации с развитием сердечной недостаточности, одну из ключевых ролей играет HIF-1. HIF-1 стимулирует выработку VEGF, который, в свою очередь, связывается с рецептором на поверхности эндотелиальных клеток. После чего происходит активация сигнального пути ERK (Ras-ERK и MAPK/ERK), стимулирующего пролиферацию и миграцию эндотелиоцитов .
Глюкокортикоид-опосредованное ингибирование ангиогенеза играет важную роль в физиологии, патофизиологии и терапевтических подходах к некоторым заболеваниям. Тем не менее, механизмы, посредством которых глюкокортикоиды ингибируют рост новых кровеносных сосудов, до конца не изучены. В экспериментальном исследовании James J. Logie и соавт. продемонстрировано, что даже физиологические уровни глюкокортикоидов подавляют ангиогенез, непосредственно предотвращая формирование сосудистой трубки эндотелиальными клетками. В процессе ангиогенеза эндотелиальные клетки начинают активно пролиферировать, запускается процесс трансформации их морфологической структуры, что приводит к формированию высокоупорядоченных клеточных линий, составляющих внутренний слой новообразованных сосудов.
Воздействие кортизола снижает образование межклеточных контактов, не ухудшая при этом пролиферации, миграции или жизнеспособности эндотелиальных клеток. Предыдущие исследования показывают, что глюкокортикоиды подавляют ангиогенез путем ингибирования синтеза VEGF , что доказывает ингибирующее действие кортизола на сигнальные пути, который инициирует образование тубул.
Таким образом, в условиях гиперсекреции кортизола VEGF-опосредованный ангиогенез нарушается, что быстрее приводит к дезадаптации процессов компенсации сердечной деятельности и развитию тяжелой сердечной недостаточности, что и обуславливает неблагоприятный прогноз у пациентов с гиперкортицизмом любой этиологии.
Как проводится анализ и как к нему подготовиться
Чтобы гарантировать точность результатов, необходимо ответственно подходить к сдаче анализов. Многие негативные факторы могут смазать клиническую картину, что станет причиной неправильного диагноза и лечения, а это опасно для жизни пациента. Поэтому, если врач назначил анализ на гормон кортизол, необходимо знать, как проводится процедура и процесс подготовки. Это поможет быть уверенным в точности результатов.
- анализ берется из локтевой вены;
- слюны — ватным тампоном собирается биоматериал из ротовой полости;
- мочи — собирается утренняя первая порция после гигиенических процедур, сдается в стерильной таре.
Кортизол, как сдавать правильно:
- не меньше чем за 36 часов исключить интенсивные физические нагрузки;
- за день до сдачи не курить, не употреблять алкогольные напитки;
- за неделю проводится отмена гормональной терапии;
- сдавать необходимо строго натощак, не пить даже воду;
- отменить прием оральных контрацептивов за 7-10 дней;
- не проходить исследования с использованием радиации.
Это несложные правила, которые помогут гарантировать точный результат исследований. В частной клинике для максимально прозрачной картины, специалисты могут попросить прилечь на кушетку и постараться расслабиться, чтобы возможные стрессы по дороге не смазали результат.
Тест на уровень кортизола – подготовка и ход анализа
Для определения концентрации кортизола обычно используется сыворотка крови, полученная после взятия крови из локтевой вены. Перед анализом пациент должен голодать 8-12 часов. Обычно анализ на уровень кортизола проводится один раз, но если врач хочет выяснить, находится ли суточная вариабельность выброса кортизола в пределах нормы, кровь берется несколько раз в течение дня.
В некоторых случаях материалом, используемым для определения концентрации кортизола, может быть моча или слюна. В пробе суточного сбора мочи можно определить уровень свободного кортизола. В этом случае при подготовке к обследованию может потребоваться прекратить прием глюкокортикостероидных препаратов.
Тест на уровень кортизола в слюне востребован редко, однако и это возможно, например, если больной категорически отказывается сдавать кровь. Этим методом можно определить уровень кортизола, коррелирующий с уровнем этого гормона в сыворотке крови.
Если результаты скринингового теста на кортизол не попадают в референсные значения, врач может направить пациента на дальнейшие тесты. Особенно часто назначаются:
- анализ с ингибированием синтеза кортизола дексаметазоном, вводимым в таблетках;
- тест со стимуляцией выработки кортизола с помощью АКТГ.
Результаты анализа на кортизол обычно готовы через сутки.
Анализ на кортизол
Безусловно, если в лаборатории предстоит определить гормон стресса, то для получения достоверных результатов, подход к анализу на кортизол, должен быть соответствующим. Простое, на первый взгляд, волнение может запросто исказить результаты, и пациенту придется сдавать кровь повторно (или введет в заблуждение врача?), ведь нет сомнения в том, что кортизол в этом случае будет повышен.
Человеку, которому назначено данное исследование, сначала объясняют значимость анализа (он позволит узнать связаны ли клинические проявления болезни с гормональным сдвигом либо причина симптомов кроется в чем-то другом). Пациент заранее знает, в какое время нужно сдать анализ, а также, что кровь будет взята из вены (у некоторых даже от наложения жгута можно ждать повышения кортизола)
Затем больному предлагают обратить внимание на несколько важных пунктов, которые он обязан выполнить перед тем, как у него возьмут кровь:
- За 3-е суток до исследования начинает контролировать содержание поваренной соли в своем рационе, оно не должно превышать 3 г в сутки;
- За 2-е суток прекращает прием фармацевтических средств, способных повлиять на значения кортизола в крови (андрогены, эстрогены и др.), но если лекарства применяются по жизненным показаниям и отмена невозможна, то в бланке анализа обязательно должна быть отметка;
- Пациент приходит в лабораторию натощак, воздержавшись от еды не менее 10 часов (10 – 12), а также ограничив физическую активность (10 – 12 часов);
- За полчаса до анализа человек, сдающий кровь на кортизол, должен прилечь и максимально расслабиться.
Наиболее достоверные результаты получаются, если отбор образцов крови на исследование производится в интервале 6 – 9 часов утра.
пример динамики кортизола в течение суток, наивысший уровень – в течение часа после подъема















![Анализ крови на кортизол [сдать, подготовка и расшифровка]](https://arena-swim.ru/wp-content/uploads/7/2/6/726c96d835a20b49dabc8448e487f60c.jpeg)