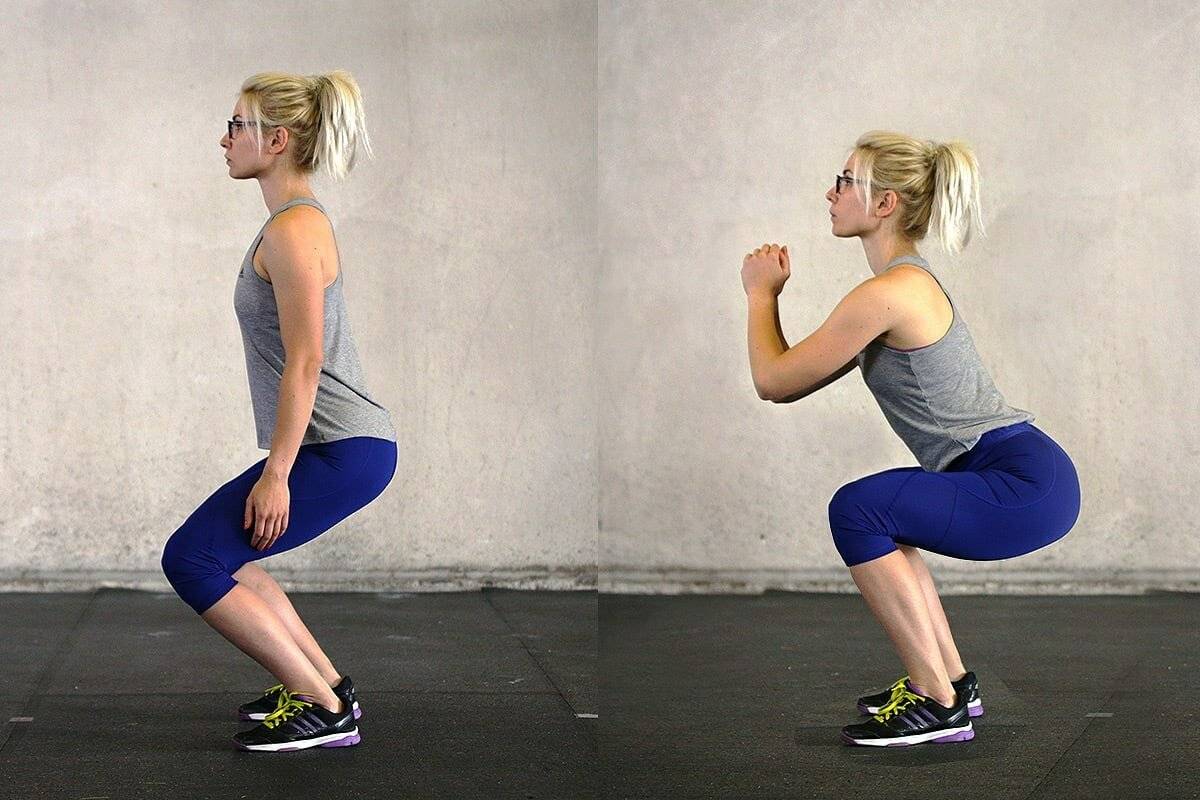Содержание статьи:
Самые важные сигналы, которые нельзя игнорировать:
- боль и напряжение в пояснице, особенно когда болезненность идет дальше – в пах, ноги, ягодицы;
- ощущение мурашек в ногах, онемение, чувство, что ноги будто «ватные»;
- судороги в ногах;
- боли в коленях и тазобедренных суставах;
- тревожность, «сосание под ложечкой»;
- у женщин – болезненные менструации, нарушение цикла, проблемы с зачатием;
- у мужчин – эректильная дисфункция, проблемы с потенцией;
- боли в области копчика, малого таза, особенно когда они усиливаются, если вы меняете положение тела и паритесь в бане;
- проблемы с ЖКТ, которые не получается вылечить у гастроэнтеролога;
- усиление боли при долгом положении сидя, что часто бывает у водителей и офисных работников;
- невозможность долго стоять из-за болей в спине.
Выяснить причины боли в пояснице вы можете на приёме у нашего специалиста. Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Описание состояния
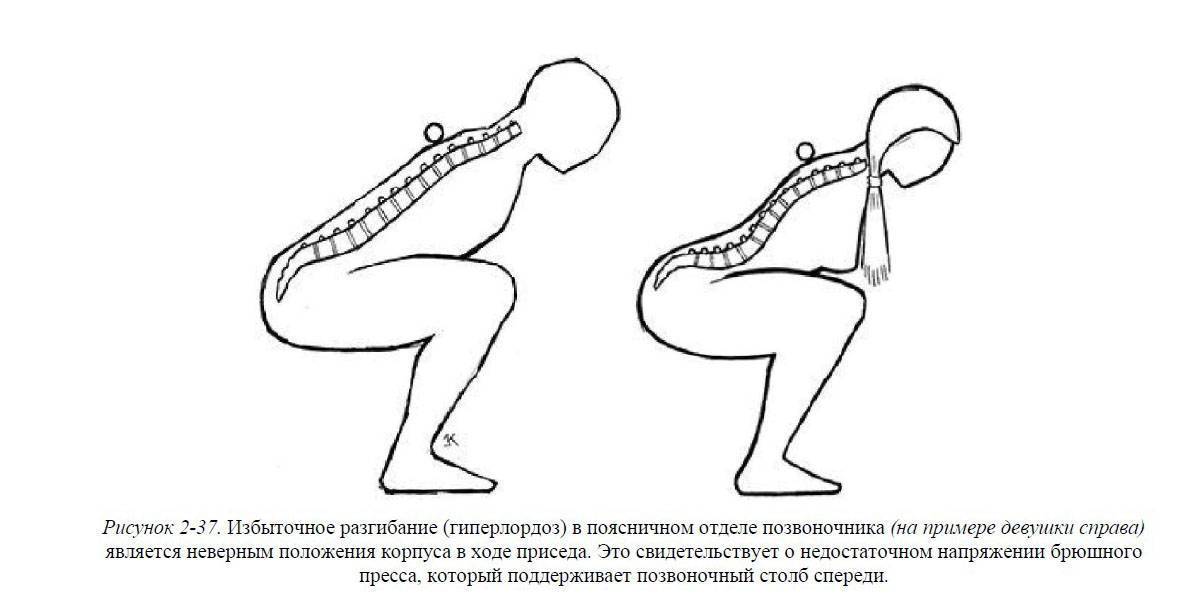
Если после тренировки сильно болит поясница, то человек не может нормально подняться с кровати, передвигается в согнутом положении и даже нормально дышать при таком состоянии ему очень сложно. У многих людей болевой синдром развивается в спине по причине плохой натренированности тела.
Но следует отметить, что и спортсмены не защищены от такого состояния. Бодибилдеры, к примеру, с возрастом начинают ощущать сильные колющие боли в позвоночнике после тренировки, невыносимый болевой синдром возникает даже при попытке просто наклониться вперед. Поэтому можно заключить, что боль в пояснице может возникнуть у любого человека, вне зависимости от того, занимается он спортом либо нет.
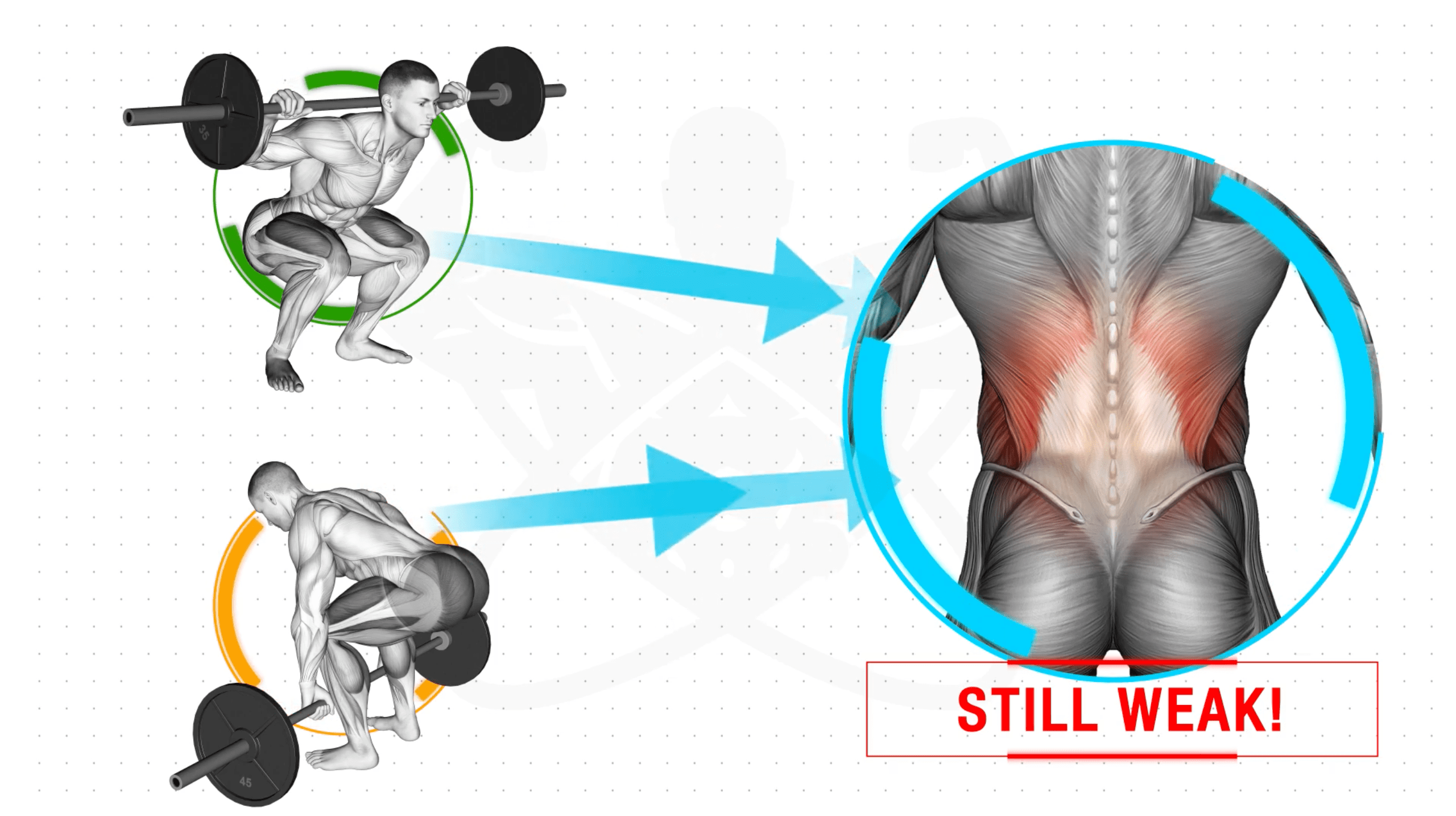
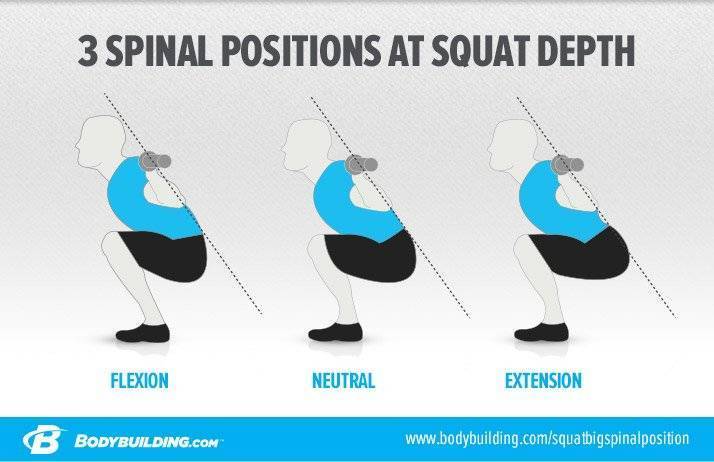
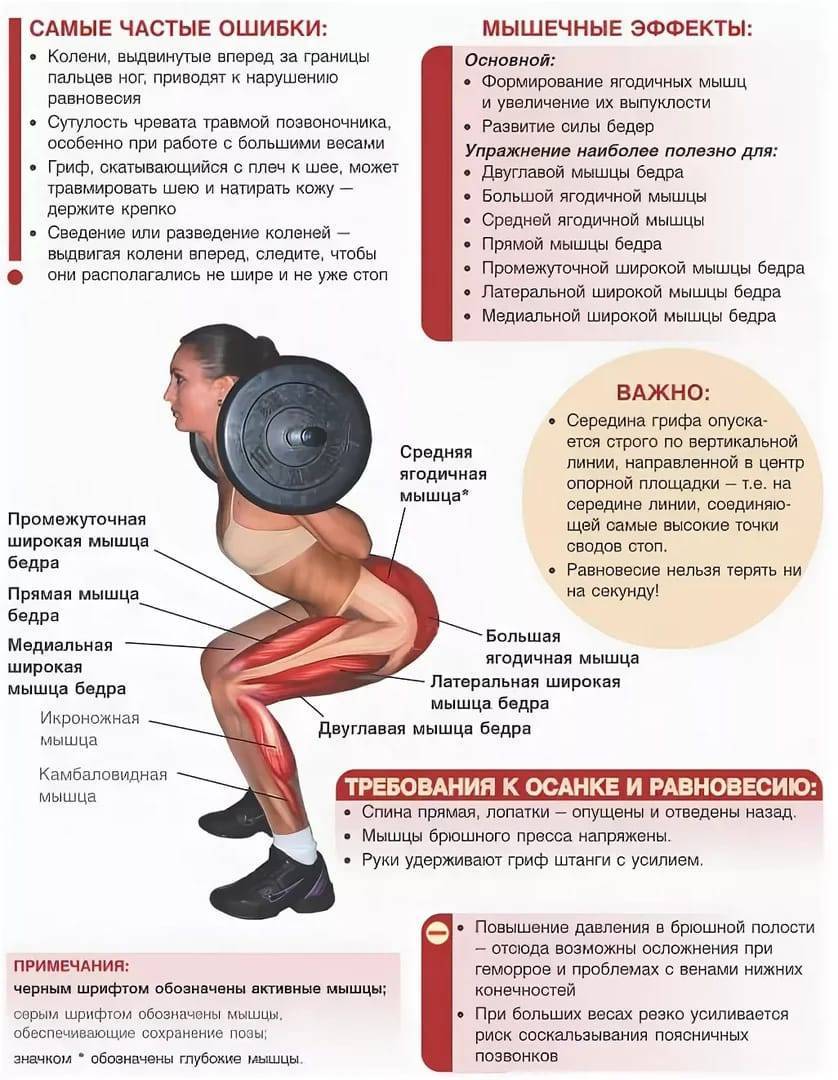
У тяжелоатлетов повреждение спины чаще всего происходит в нижней части позвоночника и в пояснице. Неприятные ощущения варьируются от легких кратковременных приступов боли до длительного острого болевого синдрома. Причины боли в пояснице после тренировки могут быть связаны с сильным растяжением мышц, повреждением диска, возрастными изменениями в костных тканях, неправильной осанкой, а также плохой техникой подъема тяжелых предметов в спортивном зале.
Чтобы предотвратить появление такой ситуации, а также различных осложнений, следует определить механизм развития болевого синдрома и его основные симптомы.
Виды и классификация болей в спине при беременности
В зависимости от того, как долго у пациентки сохраняются жалобы, дорсалгия делится на несколько видов:
- острая — длится менее 6 недель;
- подострая — сохраняется от 6 до 12 недель;
- хроническая — дорсалгия длится свыше 12 недель.
По причине возникновения боли в спине подразделяются на:
- неспецифические — связаны со спазмом или, наоборот, со значительной слабостью мышц, патологией межпозвонковых суставов;
- обусловленные заболеваниями внутренних органов — почек, желчевыводящих путей, поджелудочной железы;
- связанные с компрессией (сдавлением) спинномозговых корешков — остеохондроз, межпозвонковые грыжи².
Причины болей в области крестца
Боль в крестцовом отделе – следствие и признак возникшей, развивающейся или ухудшающейся патологии в организме человека. Этот дискомфорт может указывать на самые различные проблемы – начальную стадию радикулита, приобретенные или врожденные аномалии, смещение поясничного позвонка, патологические процессы в тканях и мышцах и т.д. Если боль в крестце возникает у женщин (как правило, слева), то это часто симптом гинекологического заболевания. Другой причиной боли в крестцовом отделе позвоночника могут быть проблемы с мочеполовой системой. Также к болезненному дискомфорту приводят возрастные изменения, различные проблемы с обменом веществ и т.д. Установить точную причину сможет только врач (например, невролог) после тщательно проведенного осмотра и диагностики.
Травмы
Боль в крестце не возникает просто так. На это всегда есть причины. Одна из самых распространенных – травмы, которые приносят еще больший дискомфорт, когда человек занимает определенное положение. Травма может быть получена случайно вследствие несчастного случая, автомобильной аварии, падения или нанесена человеку намеренно. При получении травмы необходимо немедленно обратиться к врачу, чтобы начать лечение и свести к минимуму риск серьезных последствий. Очень часто травма приводит к смещению крестцовых и тазовых костей, что вызывает проблемы с работой нервов и сосудов. Смещение бывает двух видов, каждый из которых имеет свои признаки:
- при смещении правых тазовых костей наблюдаются сильные боли и нарушение работы правой ноги, а также возникают проблемы с ЖКТ, человек теряет вес и часто плохо себя чувствует;
- при смещении левых тазовых костей у человека есть проблемы с работой левой ноги и дополнительно имеются такие симптомы, как частые запоры, простуды, нарушение работы легких и сердца, а также лишний вес.
Если после травмы или ушиба боль не проходит, а только усиливается, незамедлительно обращайтесь к специалисту.
Остеохондроз
Остеохондроз в пояснично-крестцовом отделе, как одно из распространенных заболеваний, возникает у многих по причине нездорового образа жизни, нарушения питания, постоянных стрессов, а также из-за травм и возрастных изменений. Также болезнь может развиться из-за воспаления суставов позвоночника, болезни Бехтерева и артрита. Как распознать остеохондроз в крестце? На это заболевание могут указывать следующие симптомы:
- регулярное появление болей в пояснично-крестцовом отделе позвоночника, то есть постоянно болит поясница без видимых на то причин, даже в состоянии покоя. Иногда боль может отдавать в ноги и ягодицы;
- в запущенных случаях боль возникает, даже когда человек кашляет или чихает и при самой незначительной физической активности;
- нарушается подвижность поясницы, и становится больно даже немного наклоняться;
- к этому добавляется общая раздражительность, слабость, нарушения сна, поскольку человеку трудно найти удобную позу.
Хронический простатит
Если у женщин боль в позвоночнике в крестцовом отделе может быть связана с гинекологическими заболеваниями, то у мужчин дискомфорт часто бывает вызван хроническим простатитом. При этом боль часто носит ноющий характер, отдает в ногу или распространяется либо по правой, либо по левой стороне. Такие признаки уже свидетельствуют о том, что болезнь находится в запущенной стадии. При хроническом простатите боль может появляться не только в области крестца, но также внизу живота, в области прямой кишки и ануса, в половом органе и отдавать в ноги.
Причины болей в пояснице
Рассмотрим основные причины болей в пояснице с учетом их локализации.
Боль выше поясницы, но ниже лопаток
Основные причины, по которым болит в этой области:
- заболевания позвоночника (первичные боли);
- травма – от падения, неправильно выполненного упражнения, удара;
- перенапряжение мышц, спазм;
- сердечно-сосудистые заболевания;
- опухоли, в том числе злокачественные;
- заболевания ЖКТ.
Боль ниже поясницы
Болезненность низа спины возникает из-за заболеваний позвоночника или внутренних органов. Во втором случае боли называются «отраженные». Чаще всего боль возникает после долгой ходьбы, продолжительного сидения, ушибов и травм, перенесенных инфекционных заболеваний, поднятия тяжестей.
Зачастую боль ниже поясницы связана с нездоровой и неправильной нагрузкой на позвоночник. Реже это могут быть заболевания ЖКТ и мочеполовой системы – холецистит, цистит, пиелонефрит, гастрит, запор.
Признаки отраженной боли:
- редкое или частое и болезненное мочеиспускание;
- вздутие живота;
- боль внизу живота;
- повышение температуры тела;
- тошнота, рвота;
- диарея или запор.
У женщин причинами болей ниже поясницы могут быть: беременность и ее осложнения, климакс, менструация.
Если нет других симптомов, кроме боли, то говорят о том, что это связано с проблемами с опорно-двигательным аппаратом. Если боль локализуется в области таза, то это может быть следствием перенесенного заболевания тазобедренного сустава.
Боль в пояснице слева
Характер боли ноющий, она не проходит в покое, возникает при ходьбе, физической нагрузке, беге, после длительного сидения.
Если после отдыха боль не проходит, то ее причинами могут быть:
- сколиоз;
- остеохондроз;
- инфекции позвоночника;
- нарушение кровообращения.
Если боль возникает при ходьбе и проходит после отдыха, это может быть радикулит, сахарный диабет, смещение позвоночника, защемление нервного корешка.
Ноющая боль выше поясницы слева возникает при малоподвижном образе жизни и может говорить о наличии остеохондроза, о недавнем переохлаждении или неправильной осанке.
Острая, опоясывающая боль в боку, которая отдает в левую лопатку, может быть одним из симптомов инфаркта миокарда. В эту же область отдает язва желудка, боль при этом внезапная, резкая, режущая.
Боль в пояснице справа
- Схваткообразная боль характерна для заболеваний органов мочеполовой системы.
- Нарастающая болезненность говорит о воспалительном процессе, включая абсцесс.
- Кинжальная боль – это неотложные состояния, то есть внутреннее кровотечение, язва, разрыв какого-либо органа, тромбоэмболия.
- Прострелы характерны для заболеваний позвоночника, когда в процесс вовлечены спинномозговые корешки.
- Постоянная тупая и монотонная боль характерна для заболеваний паренхиматозных органов, например печени.
- Тянущая боль возникает при повреждениях опорно-двигательного аппарата, включая травмы.
Боль в пояснице при кашле
Самые главные причины болей при кашле:
- Грыжа – сопровождается потерей чувствительности конечностей. Боль появляется также при наклонах вперед.
- Стеноз. При этом трудно ходить, есть слабость в ногах. Обследование показывает снижение толщины дисков.
- Фасеточная артропатия. Поясница болит при кашле, но боль проходит, если согнуться в сторону травматического повреждения. С пораженной стороны перенапрягаются мышцы.
- Травмирование фиброзного кольца. Боль усиливается при наклонах, движениях, долгом сидении.
- Остеохондроз. При нем снижается функция позвоночника.
- Заболевания почек.
- Невралгии – опоясывающая боль.
Профилактика боли в пояснице
Как правило, болезненные ощущения в спине и пояснице возникают из-за беспечного отношения к своему здоровью. Ведь малоподвижный образ жизни, отягощённый сидячей работой и вынужденным длительным пребыванием в одной позе, характерен для многих из нас. Не менее вредны и чрезмерные физические нагрузки без подготовки (растяжки), поднятие тяжестей при неправильном положении спины. Неудивительно, что большинство населения планеты сталкивается с болями в пояснице.
Советы врачей для предотвращения боли в спине:
- Следите за осанкой, держите спину ровно.
- На рабочем месте избегайте неудобных поз. Под поясницу можно разместить маленькую подушечку – для поддержки спины. Попробуйте!
- При длительном сидении за столом рекомендуется время от времени (каждый час) вставать, идеально – делать суставную разминку, а можно просто пройтись.
- Желательно спать на ортопедическом матрасе, он достаточно жёсткий и, в то же время, эластичный.
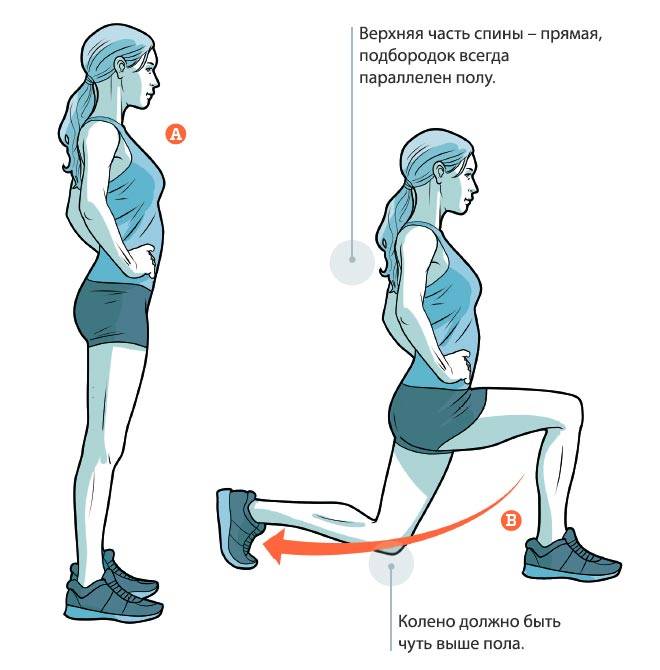
- Начинать день с упражнений на укрепление мышц спины и корпуса.
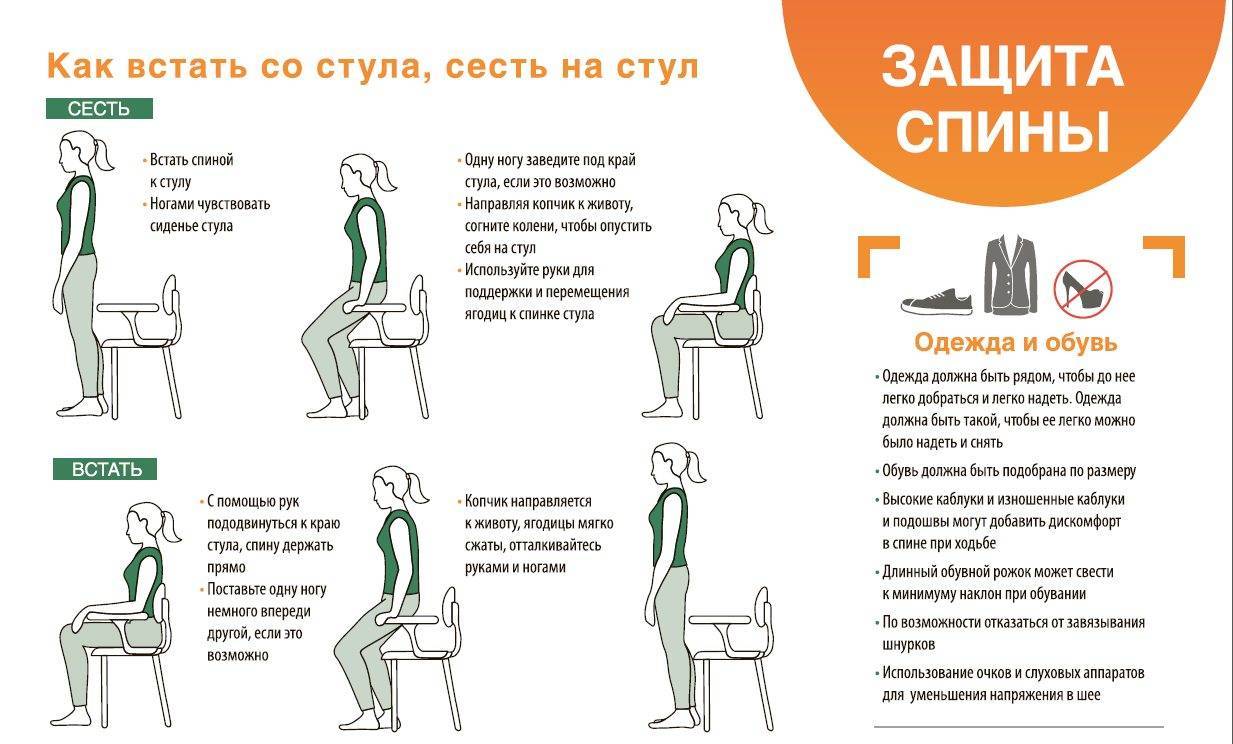
Как правильно поднимать тяжести?
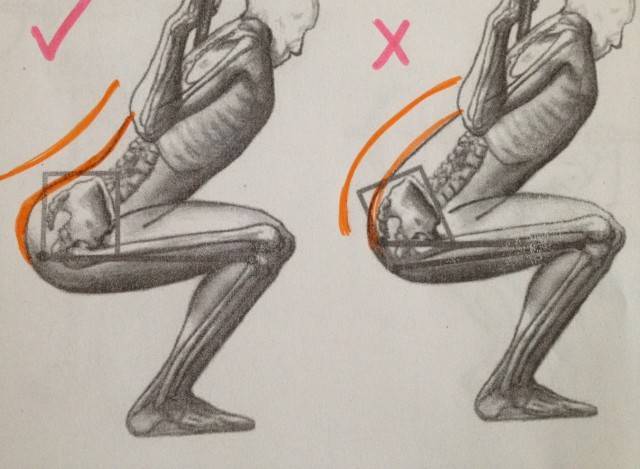
Если вам нужно взять и перенести что-то тяжёлое, то делать это следует за счёт сгибания коленей, а не спины. То есть, сначала необходимо присесть, взять груз, а затем разогнуть колени, оставляя линию спины ровной.
Лечение поясничных болей, отдающих в колено
Самый частый диагноз при болях в пояснице, отдающих в колено, — Невралгия. Назначается лечение:
- нестероидные противовоспалительные лекарства используются при нестерпимых болях;
- анальгетики применяются для обычного обезболивания;
- миорелаксанты снимают мышечные спазмы и подавляют рефлексы;
- хондропротекторы восстанавливают пораженную хрящевую и связочную ткани;
- кортикостероидные средства восстанавливают гормональный фон;
- витамины группы В в форме инъекций Мильгаммы применяются, если спина болит длительное время и продолжает отдаваться острой болью в колене.
Лечение продолжается после снятия основного воспаления и боли, расслабления зажатых мышц, восстановления кровообращения. Врачи добиваются полного выздоровления или доведения болезни до стадии глубокой ремиссии.
Терапия включает:
- физиопроцедуры;
- массаж;
- лечебные ванны;
- ЛФК.
Беременным женщинам сложно подобрать подходящие лекарственные средства, допустимы физиотерапевтические процедуры и ортопедические изделия, фиксирующие коленный сустав с возможностью регулировки ограничения движений.
Профилактические меры
Чтобы сохранять здоровье позвоночника и делать рецидивы болезни более редкими, важно принимать профилактические меры. К ним можно отнести:
- коррекцию массы тела. Постепенное снижение веса под контролем специалиста может облегчать нагрузку на позвоночник;
- организация условий для ночного сна. Ортопедический матрас с умеренной жесткостью может помогать поддерживать физиологически правильное положение позвоночника во время отдыха;
- систематические занятия ЛФК. Комплекс упражнений может помогать развивать и укреплять мышечный корсет спины и создавать позвоночнику опору. Также физическая активность способна улучшать циркуляцию крови в тканях и нормализовывать доставку к ним питательных, лекарственных или других веществ, необходимых для восстановления .
Литература:
- Бешлиев Д. А., Ходырева Л. А. Диагностика и лечение острого пиелонефрита. НИИ урологии Росмедтехнологий, Москва. 2007, 5–7 с.
- Биктимиров Р. Г., Кедров А. В., Киселев А. М., Качков Н. А. Остеохондроз позвоночника, Альманах клинической медицины, Московский областной научно-исследовательский клинический институт им. М. Ф. Владимирского. 2004, 328–337 с.
- Вербицкая С. В., Парфенов В. А., Борисов К. Н. Острая боль в спине в амбулаторной практике и ее лечение. Оригинальные исследования и методики. Городская поликлиника № 151 СЗАО Москвы ММА им. И. М. Сеченова. 68–72 с.
- Вёрткин А. Л., Шамуилова М. М., Кнорринг Г. Ю., Седякина Ю. В., Носова А. В., Алиев З. К. Профилактика и лечение боли в спине: консенсусы экспертов. Доктро.Ру. 2020; 19(9), Москва. 45–52 с.
- Карлова О. Г., Горяев Ю. А. Факторы риска развития и прогрессирования анкилозирующего спондилоартрита. Сибирский медицинский журнал, № 3, 1997. 23–26 с.
- Шанаев Б.Е. Журнал Национального научного центра хирургии им. А.Н. Сызганова, Мочекаменная болезнь. ЦГКБ, Алматы. 39 с.
- Шостак Н. А., Правдюк Н. Г. Хронический болевой синдром в нижней части спины – дифференциальная диагностика, подходы к терапии. ГОУВПО РГМУ Росздрава, Москва. 8–10 с.
- Яриков А. В., Смирнов И. И., Перльмуттер О. А., Фраерман А. П., Калинкин А. А., Соснин А. Г., Хомченков М. В. Стеноз позвоночного канала поясничного отдела позвоночника. 50–60 с.
- Электронный источник https://zdravcity.ru/blog-o-zdorovie/chto-mozhet-vyzvat-utrennyuyu-bol-v-spine/, дата обращения 11.02.2022 г.
- Электронный источник https://www.takzdorovo.ru/dvizhenie/obraz-zhizni/boli-v-spine-svyazali-s-genami-i-depressiej/, дата обращения 11.02.2022 г.
Лечение
Лечение боли в пояснице зависит от ее причины. Патологией может заниматься и невролог, и уролог, и гинеколог, и хирург. Если речь идет о заболеваниях опорно-двигательного аппарата, врачи используют медикаментозные, немедикаментозные и хирургические методы улучшения состояния пациента.
Медикаментозное лечение
Наиболее распространенными средствами устранения поясничных болей являются нестероидные противовоспалительные средства (НПВС). Это препараты на основе диклофенака, нимесулида, ибупрофена, мелоксикама и их производных. Они назначаются в виде таблеток, внутривенных и внутримышечных уколов, ректальных свечей, а также кремов, мазей и пластырей для местного применения. Решение о дозировке средства, а также длительности курса принимает врач, поскольку бесконтрольное употребление этих препаратов может стать причиной неприятных побочных эффектов.
При неэффективности НПВС врачи назначают гормональные средства (кортикостероиды). Они также останавливают воспалительный процесс и способствуют уменьшению болевых ощущений.
Третья группа препаратов, улучшающих состояние пациента – спазмолитики (мидокалм, сирдалуд). Они снимают мышечные спазмы в области поясницы.
Дополнительно могут быть назначены:
- противоотечные средства для уменьшения отека защемленного корешка;
- витамины группы B для улучшения нервной проводимости;
- седативные препараты.
Немедикаментозные методы
Немедикаментозное лечение дополняет лекарственные схемы. В зависимости от клинической ситуации оно может включать:
- физиотерапевтические процедуры (магнитотерапию, лазерное воздействие, электрофорез и т.п.);
- лечебную физкультуру: курс упражнений разрабатывается индивидуально в соответствии с основным и сопутствующими заболеваниями; гимнастика должна выполняться регулярно, не только в кабинете клиники, но и дома, только в этом случае она оказывает эффект;
- общеукрепляющий и лечебный массаж (проводится вне обострений);
- иглорефлексотерапию;
- мануальную терапию и помощь остеопата.
Хирургическое лечение
Помощь хирургов необходима, если лечащий врач на основании общей картины выявляет одно из показаний к оперативному лечению. Само по себе наличие грыжи межпозвонкового диска не является показанием к оперативному лечению вне зависимости от ее размеров. В зависимости от показаний, врачи могут удалить грыжу межпозвоночного диска, устранить сдавление корешка спинного мозга, убрать опухоль и т.п. Решение о проведении той или иной операции принимается в индивидуальном порядке.
Наиболее распространенные причины появления болей при нагрузках спины
К сожалению, много болевых ощущений появляется из-за серьезных заболеваний спины, физические нагрузки только острее проявляют их клиническое течение. Самыми частыми причинами появления болей при нагрузках спины считаются следующие:
- Миозит. Хроническое или острое воспаление мышечных волокон, часто встречается у людей, не занимающихся спортом и ведущих сидящий образ жизни.
- Грыжа межпозвоночных дисков. При нагрузках боли сильные, острые, затухают длительное время. Это очень серьезные нарушения функциональности позвоночника. Физические нагрузки могут стать причиной их частичного смещения или разрушения оболочки. Категорически не рекомендуется заниматься массажами или иными народными методами самолечения, обращение к врачу обязательно.
- Защемление нервных волокон. Неправильное положение позвоночника во время физических нагрузок может привести к защемлению нервных волокон. Появляются боли различной интенсивности, затухающие при покое. Как правило, назначается комплексное лечение: медикаментозное для снятия воспаления и лечебная физкультура для восстановления положения нервных волокон и усиления мышечного тонуса спины. Только сильные мышцы могут гарантировать, что в дальнейшем позвонки не будут смещаться и защемлять нервы.
- Искривления позвоночного столба. Физические нагрузки распределяются неравномерно, в некоторых участках появляются точки концентрации, что становится причиной появления сильных болей. Надо знать, что искривление позвоночника оказывает негативное влияние не только на позвонки, но и на все внутренние органы человека.
- Растяжение мышечных тканей. Сопровождается сильными болями, при устранении нагрузок в короткий срок симптомы исчезают.
Если, кроме болей, замечается резкое ограничение амплитуды движений и ухудшение общего состояния организма, то нужно как можно скорее посетить близлежащее медицинское учреждения для постановки диагноза и выбора схемы лечебных мероприятий.
Взгляд остеопата на проблему боли в пояснице
Врач-остеопат, в первую очередь, выявляет и ликвидирует причины, вызывающие боли в спине.
Только после этого он приступает к работе в области поясничного отдела позвоночника.
Последнее зачастую не требуется вовсе, поскольку проблема уже решена.
Таким образом, смысл остеопатического лечения поясницы весьма глубок и заключается не только в том, чтобы снять боль с беспокоящего участка спины. Подобно тому, как поезд, идущий по рельсам вблизи станции А, создает гул и вибрации на железнодорожном полотне вблизи станции Б, недомогание в том или ином отделе позвоночника либо внутреннем органе способно вызывать боль в пояснице.
Когда остеопат лечит поясницу, он уделяет внимание не только костным структурам позвоночника, но и окружающим его тканям.
- Мышечные волокна и связки, которые удерживают позвонки в правильном положении. В случае полученных травм, недостатка потребляемой воды, естественного старения они теряют свою эластичность и становиться хрупкими. Это приводит к повышенной уязвимости позвоночника. Специальные остеопатические приемы позволяют корректировать обозначенное состояние мышечных волокон и связок.
- Межпозвоночные диски склонны к истончению вследствие чрезмерного физического напряжения. Это приводит к трению между позвонками и, как следствие, к их повреждению. В некоторой степени врачу, специалисту в области остеопатической медицины, под силу восстановить структуру дисков позвоночника. После лечения спины рост человека иногда даже увеличивается на пару-тройку сантиметров.
- Твердая мозговая оболочка представляет собой плотное вещество, которое покрывает внутреннюю поверхность черепа и канала позвоночника. К ее повреждению иногда приводит эпидуральное обезболивание, травмирования, защемления нервов и т.п. Вследствие обозначенных внешних влияний она скручивается внутри канала, что приводит к смещению позвоночных структур. К повреждению упомянутой оболочки может привести и усиленное воздействие на спину.
Поэтому необходимо весьма настороженно относиться к некоторым видам массажа и проверять состояние твердой мозговой оболочки после вправления позвонков.



Симптомы
Боль в пояснично-крестцовой области является основным симптомом люмбаго, люмбалгии, люмбоишалгии.
- Боль может иррадиировать вниз по передней, боковой или задней части ноги (люмбоишалгия), или она может локализоваться только в области поясницы (люмбаго, люмбалгия).
- Ощущение, что болит поясница, может усиливаться после нагрузки.
- Иногда боль может усиливаться ночью или при длительном сидении, например, во время длительной поездки на автомобиле.
- Возможно, наличие онемения и слабости в той части ноги, которая находится в зоне иннервации компримированного нерва.
Для своевременной диагностики и лечения особого внимания заслуживает ряд критериев (симптомов):
- Наличие в недавнем прошлом травм, таких как падение с высоты, дорожно-транспортное происшествие или подобные инциденты.
- Наличие незначительных травм у пациентов в возрасте старше 50 лет (например, падение с небольшой высоты в результате скольжения и приземления на ягодицы).
- Наличие в истории длительного приема стероидов (например, это пациенты с бронхиальной астмой или ревматологическими заболеваниями).
- Любой пациент с наличием остеопороза (в основном это женщины пожилого возраста).
- Любой пациент старше 70 лет: в таком возрасте высок риск заболеваемости раком, инфекций и заболеваний органов брюшной полости, что может быть причиной болей в пояснице.
- Наличие в анамнезе онкологии
- Наличие инфекционных заболеваний в недавнем прошлом
- Температура свыше 100F (37.7 С)
- Прием наркотиков: употребление наркотиков увеличивает риск инфекционных заболеваний.
- Боли в пояснице усиливаются в покое: как правило, такой характер болей связан с онкологией или инфекциями, также такие боли могут быть при анкилозирующем спондилите (болезни Бехтерева).
- Значительная потеря веса (без явных причин).
- Наличие любого острого нарушения функции нерва является сигналом для срочного обращения к врачу. Например, это нарушение ходьбы, нарушения функций стопы, как правило, являются симптомами острого повреждения нерва или компрессии. При определенных обстоятельствах такая симптоматика может требовать экстренной нейрохирургической операции.
- Нарушение функции кишечника или мочевого пузыря (как недержание, так и задержка мочи) может быть признаком неотложных состояний, требующих экстренной помощи.
- Отсутствие эффекта от рекомендованного лечения или усиление болей также может требовать обращения за медицинской помощью.
Наличие любого из вышеуказанных факторов (симптомов) являются сигналом для обращения за медицинской помощью в течение 24 часов.