Правила наложения
Зная, как накладывать бинт эластичный, процедуру можно провести самостоятельно, не прибегая к услугам специалистов. Имеется несколько общих правил, позволяющих распределить нагрузку и уровень натяжки:
- Не делают слишком тугую накладку.
- На голеностоп мотают от периферийной части.
- При варикозах повязку носят не менее 30 минут, иначе она не помогает. Точное время согласовывают с лечащим врачом.
- Перед сном изделие снимают.
- Если возникает дискомфорт, компрессионный бинт перематывают заново.
- Стирают вещь после применения средством для обработки эластичных тканей без содержания хлора, желательно вручную.
- Сушат в расправленном виде на полотенце.
Правильно накладывать эластичный бинт на ногу или руку крайне важно, поскольку от этого зависит конечный результат лечебных и профилактических мероприятий. Каждый последующий слой наматывают, перекрывая на треть предыдущий виток, не допуская складок
Отечные места указанным способом обматывать нельзя.
На голеностоп
Обрабатывают ногу утром или после нескольких часов отдыха. При необходимости наносят противовоспалительную мазь. После впитывания средства приступают к основной процедуре.
Как правильно бинтовать эластичный бинт:
- Повязку накладывают восьмиобразными движениями, чтобы после перевязки получилось подобие цифры 8.
- Человека размещают на ровной поверхности, чтобы обеспечивался полный покой без давления на голеностоп. Не рекомендуется наматывать эластичный бинт сверху одежды, поскольку это будет мешать плотной фиксации.
- Процесс начинают от лодыжки, плавно переходя к стопе.
- Завязывать нужно от самой узкой части ноги, переходя восьмиобразными движениями к широкой, затем вернуть ленту обратно.
- Край бинта закрепляют с наружной стороны стопы. Через место подъема делают два оборота, фиксируют повязку посредством узла или заклепки, предусмотренной в комплекте.
На запястье
Важно знать не только то, зачем нужен эластичный бинт при растяжении запястья, но и технику правильного накладывания. Состоит она из нескольких этапов:
- Накладывают повязку восьмиобразными движениями от узкого места до широкой части руки. Длина ленты — 1–1,5 м.
- Манипуляции проводят равномерно, избегая появления складок.
- Бинтование проводят по наружной стороне, без сдавливания и чрезмерной растяжки.
- Каждый последующий слой должен перекрывать предыдущий без просветов.
- Для операции наматывание начинают с 15–20 см от пораженного места. При необходимости фиксируют ленту с пальцев, заканчивая серединой предплечья.
Предусмотрено несколько техник, как намотать бинт эластичный на запястье. Круговой метод предусматривает два оборота, каждый из которых накладывается на одном уровне. Спиральным способом повязка накладывается также вкруговую, при этом слои перекрывают друг друга на 2/3. Бинтование проводят снизу вверх или наоборот. Крестообразная схема предусматривает наматывание ленты в виде цифры 8. Перевязку ведут наискось к локтевому суставу до полной фиксации кисти.
На колено или локоть
Эластичный бинт для данных частей тела применяется в профилактических или лечебных целях. Соблюдают следующие правила:
- Сустав расслабить, согнуть в естественной позе.
- Намотать материал, начиная с 2–3 круговых оборотов по спирали.
- Процедуру можно делать сверху вниз или наоборот.
- Туры перекрещивать так, чтобы повязка выглядела как колос.
- Витки должны перекрывать друг друга.
- Завязать материал для фиксации можно на последнем крае или используя специальный фиксатор.
Нога в повязке должна чувствовать себя комфортно на протяжении всего дня. Использовать эластичный бинт следует строго по назначению, так как он является не только перевязочным материалом, но и лечебным средством. Польза от фиксирующей повязки будет, только если соблюдать все указанные выше рекомендации.
На коленоНа локтевой сустав
Подход к лечению заболевания в нашей клинике
 Плазмотерапия в нашей клинике
Плазмотерапия в нашей клинике
Специалистами нашей клиники выработан особый подход к лечению посттравматического артроза. Это тщательное предварительное обследование больного и назначение комплексного лечения, в состав которого входят:
- современные западные методы лечения и лекарственные препараты, немедикаментозная терапия;
- традиционные восточные методики – рефлексотерапия, фитотерапия, мануальная терапия, остеопатия и др.
Такой подход позволяет нам сразу же избавить пациента от боли, а затем спокойно провести полный курс лечения. После полноценного лечения, реабилитации и поддерживающей терапии наши пациенты забывают о болях и постепенно входят в обычный ритм жизни. Если вас беспокоят боли в суставах после травмы, записывайтесь на прием в нашу клинику.
Общие клинические рекомендации
Пациентам с посттравматическим артрозом рекомендуется:
- избегать тяжелых физических нагрузок, подъема тяжестей, травм, а также работ, способных вызывать обострения болезни;
- больше двигаться, заниматься ЛФК, плаванием, укреплять иммунитет;
- правильно регулярно питаться, поддерживать нормальную массу тела;
- не купить, не злоупотреблять спиртным – это нарушает кровообращение и обменные процессы в суставах;
- выполнять все рекомендации лечащего врача, в том числе, проводить курсы профилактического лечения.
Профилактика
Необходимо больше двигаться и заниматься посильным спортом для укрепления мышечно-связочного аппарата, избегать травм, следить за своим весом.
Какие занятия и вспомогательные средства можно использовать
Восстановление подвижности зависит от многих факторов. Если перелом ноги был не сложный, тогда достаточно носить специальную обувь или стельки. Если же случился перелом шейки бедра, то восстановительный период будет сложным и длительным, и без специальных программ, приспособлений и инструктора здесь просто не обойтись.
Обязательно рекомендуются дыхательные упражнения, посильная зарядка, которая может выполняться даже в постели. После этого врач рекомендует как общие методы, так и специальные комплексы, которые помогают при любых переломах, в том числе и локтевой, бедренной, большеберцовой, малоберцовой, или лучевой кости.
Если всё сделать по правилам, можно добиться полного восстановления функции сустава и вернуть человека к той жизни, что была у него до травмы.
Особенности реабилитации в лежачем положении
Из-за степени тяжести травмы может получиться так, что пациент будет находиться некоторое время в постели. Однако и в этом случае рекомендуется проводить восстановление и делать движения, которые на данный момент пациент может выполнять.
Причём манипуляции необходимы не только для поражённой, но и для здоровой конечности. В первое время для сгибания и разгибания рук или ног может потребоваться помощь родственников или специалиста по лечебной физкультуре. В дальнейшем всё это пациент сможет выполнять сам.
Восстановление походки после перелома ноги
Перелом – это не только травма, но и нарушение походки. Для её восстановления можно выполнять следующие упражнения:
- Захватывать пальцами ноги мелкие предметы с пола.
- Катать стопой мячик по полу.
- Попеременно подниматься на носки и пятки.
- Ходить спиной вперёд или боком.
Хороший эффект даёт велотренажёр или беговая дорожка.
Что опасен посттравматический артроз
Самая главная опасность в медленном незаметном прогрессировании заболевания и высоком риске утраты работоспособности.
Степени
Имеется несколько классификаций посттравматического артроза по степени или стадиям развития. Специалисты чаще всего пользуются принятой 60 лет назад классификацией профессора Косинской:
- I стадия (степень) – начальная. Жалобы на боли и скованность по утрам в травмированном суставе. Болезненность появляется также при значительной нагрузке на сустав, но быстро проходит в состоянии покоя. На рентгене или нет изменений, или небольшое сужение суставной щели.
- II – явная. Боли усиливаются, становятся длительными после физических нагрузок. Появляется суставной хруст и некоторое ограничение движений. На рентгене: сужение суставного пространства, склерозирование костной поверхности сочленений, единичные остеофиты.
- III – финальная. Болевой синдром беспокоит постоянно, усиливается при нагрузках. Сустав периодически опухает, кожа над ни краснеет, боли усиливаются (обострение в виде асептического артрита). Обострения могут проходить без лечения, но боли усиливаются, становятся постоянными. Изменяется форма сустава, нарушается функция, движения резко ограничиваются. В конце этой стадии сустав не функционирует. На рентгене: суставной щели практически нет, костные поверхности срастаются (очень часто неправильно), большие остеофиты по краям сустава изменяют его конфигурацию.
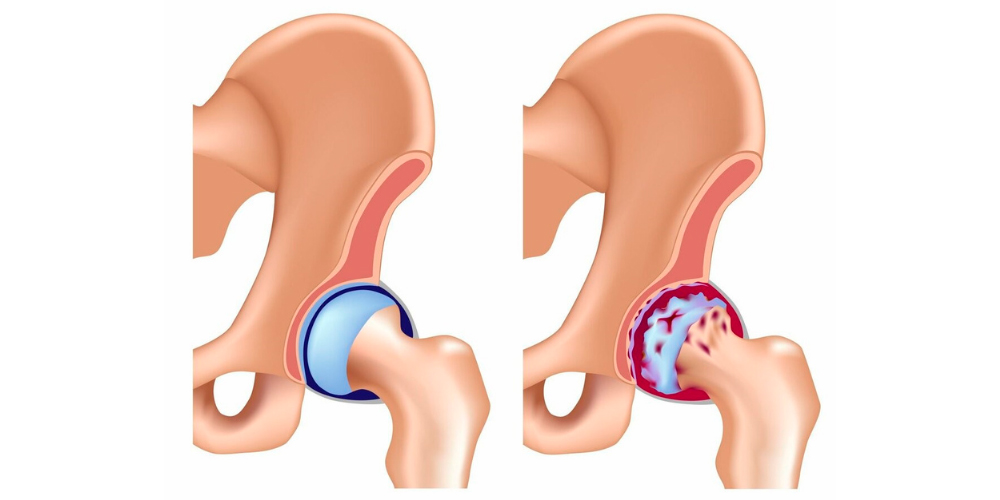 Начальная и финальная стадия посттравматического артроза тазобедренного сустава
Начальная и финальная стадия посттравматического артроза тазобедренного сустава
Осложнения
Артроз сустава после травмы протекает быстрее других аналогичных поражений и чаще дает осложнения. Это:
- нестабильность сустава;
- постоянный выраженный болевой синдром;
- периодические обострения – синовиты и артриты, стимулирующие прогрессирование болезни;
- изменения конфигурации сустава, смещение суставных поверхностей, сращение их с неправильным распределение нагрузки, утратой функции, инвалидизацией.
Артроз – это опасное заболевание, требующее своевременного обращения к врачу. Даже на поздних стадиях специалист сможет помочь больному, избавив от боли и максимально снизив риск осложнений.
Обострения
Периодически на фоне артроза в травмированном сочленении развиваются асептические синовиды, усиливается болевой синдром, кожа над сочленением отекает и краснеет. При появлении признаков обострения следует:
- принять таблетку обезболивающего средства: Анальгин 500 мг, Парацетамол 500 мг, Найз 100 мг или любой другой препарат; нанести на кожу в месте боли обезболивающий гель (Вольтарен, Диклофенак, Кеторол);
- сразу проконсультироваться со специалистом по лечению таких болезней – травматологом.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Преимущества пластикового гипса Иммобилизация пластиковым гипсом в клиниках АО Семейный доктор
- Малый вес и высокая прочность. Пластиковый гипс «Турбокаст» представляет собой термопластик с особой структурой, благодаря которой достигается легкость и прочность повязки. Таким образом, несмотря на то что, пластиковый гипс на ноге в разы легче обычного, он превосходит традиционные гипсовые повязки по прочности и твердости.
- Воздухопроницаемый и влагостойкий. Эти свойства изделия препятствуют возникновению зуда и не вызывают раздражения кожи под ним, а также дают возможность не беспокоиться о защите от влаги. Пациент может принимать душ, отдыхать на пляже, купаться.
- Повторяет контуры тела. Пластиковый гипс обеспечивает безупречное прилегание и почти не ограничивает в движениях. Особенно удобен пластиковый гипс на ноге, он дает возможность носить обувь и передвигаться с большим комфортом.
- Не прилипает к волосяному покрову, что избавляет пациента от болевых ощущений.
- Повязка получается гладкой. Применения специальных «чулков» и подкладок не требуется. Повязка из «Турбокаста» получается эстетичной и аккуратной, не обладает запахом и не даёт пыли.
- Не вызывает аллергических реакций.
- Изделие при необходимости легко снимается (например, для проведения физиотерапии или гигиенической процедуры) и может быть зафиксировано вновь.
- Повязка минимизирует риск развития пролежней и потертостей (препятствует развитию атрофии мягких тканей).
- Материал снижает дозу облучения при выполнении рентгенологических исследований, производимых для контроля за ходом лечения.
Применение пластикового гипса позволяет максимально улучшить качество жизни пациента в условиях, когда ему необходимо носить иммобилизующую повязку.
Перелом – больше не повод ограничивать себя!
История гипса в медицине
Необходимость иммобилизовать перелом или другую травму так, чтобы избежать боли и деформации, обеспечивая при этом хотя бы минимальную подвижность, долгое время была ортопедической проблемой.
В древности для иммобилизации использовали бамбук и деревянные палки, пробовали многие материалы, такие как воск, крахмал, картон, но все закончилось неудачей. Когда гипс впервые был использован в строительстве, хирурги, заметившие его свойства, пришли к идее использовать его в ортопедии.
Первоначально переломы кости ног иммобилизовали в длинном узком деревянном ящике, а промежутки заполняли гипсом. Это было неудобно, поэтому искали альтернативы. Идея использовать гипс в повязках возникла у 4 военных хирургов в 1850 г. С тех пор иммобилизация гипсом широко применяется и по сей день.
Свойства гипса
При увлажнении гипса происходит химическая реакция между водой и сульфатом кальция. Во время нее выделяется тепло и высыхающий гипс затвердевает. Отверждение немодифицированного гипса начинается примерно через 10 минут после смешивания и заканчивается примерно через 45 минут.
Отверждение немодифицированного гипса
Первые 72 часа гипс не полностью сухой, поэтому в этот период пациенты должны быть предельно осторожны. Сухой гипс дает при простукивании звонкий звук, а влажный — глухой.
Самым большим преимуществом гипса является свойство, позволяющее моделировать его форму, адаптированную к конечности. Гипс достаточно прочен, чтобы обеспечить иммобилизацию для заживления. К сожалению, осложнений иммобилизации, таких как неблагоприятное воздействие на кожу, тромбоз глубоких вен (ТГВ), синдром сдавления тканей, отек и другие, можно избежать не всегда.
Как избежать осложнений?
Большинство осложнений можно избежать, соблюдая хорошую технику иммобилизации гипсом. Она включает в себя:
- правильное покрытие травмированного участка;
- корректировку, предотвращение появления морщин;
- поддержание функционального положения суставов;
- предотвращение образования точек давления при формировании шины.
Детей и пациентов с поражениями мягких тканей (включая ожоги), множественными травмами, параличом или парезом, травмой головы или гиперчувствительностью (из-за воздействия лекарственных препаратов, токсикомании или психоза) следует лечить с осторожностью, чтобы избежать синдрома сдавления тканей. Необходимо оценить состояние нервно-сосудистой системы и зафиксировать аномалии
Об осложнениях гипсовой иммобилизации могут свидетельствовать следующие жалобы: потеря или нарушение ощущений в пораженной конечности, покалывание, невозможность отодвинуть пальцы от места иммобилизации, стойкий отек после подъема, сильная боль, опухшие конечности и другие жалобы.
Помогают снизить риск осложнений регулярные профилактические визиты пациента к врачу, соблюдение инструкций по применению гипсовых шин, знание возможных осложнений и их выявление.
Для прогнозирования неудач гипсовой иммобилизации используются радиологические параметры — индекс гипсовой повязки и индекс зазора.
- Индекс шины — это соотношение между внутренним диаметром гипса на боковой проекции и внутренним диаметром гипса на переднезадней проекции.
- Индекс зазора — это зазор между гипсом и кожей, измеренный как отношение к внутреннему диаметру гипса.
Лечение замедленной консолидации
Если у Вас диагностирована замедленная консолидация на раннем этапе, лечение консервативными методами может дать желаемый эффект. При этом для фиксации конечности прибегают к помощи повязки на основе гипса или ортезного устройства. Период их эксплуатации соответствует сроку, предусмотренному для срастания костных отломков. Кроме того для активизации консолидации пациенту рекомендуется пройти процедуру УВТ, электрофорез с кальцием, ультравысокочастотную и электромагнитную терапию. Нередко врачи используют вещества, действие которых направлено на усиление анаболических процессов в организме.
К числу важных достоинств консервативного лечения относится минимальный риск травматизации тканей и безопасный реабилитационный период.
Среди «минусов» выделяют длительную фиксацию, которая может спровоцировать потерю мышечной массы в конечности и ограничение подвижности.
Если консервативная терапия не приносит желаемого результата или необходимо предупредить вышеуказанные последствия, выполняют оперативное вмешательство. В рамках него реализуют следующие методы:
- Хирургическая репозиция костных отломков. При этом могут использоваться различные фиксирующие конструкции: штифты, винты, динамические ортопедические пластины и внешние фиксаторы. Применяется при отсутствии заметного сдвига и смещения оси;
- Костная пластика. Применяются костные материалы, взятые у самого пациента. Чаще всего, это часть подвздошной кости. За счет пересадки губчатой кости достигается трансформация мозоли в нормальную ткань;
- Активизация остеогенеза. Выполняется с применением туннелизации и декортикации. В первом случае создаются туннели, которые запускают процесс костеобразования. Во втором – в области поражения формируется муфта, состоящая из внушительного числа костных отломков, объединенных с надкостницей.
Вышеуказанные способы могут комбинироваться между собой. Для активизации остеогенеза прибегают к консервативной терапии.
Влияние ударно-волновой терапии
В настоящий момент значительным достижением в области срастания костей считается воздействие ударными волнами. Это обусловлено тем, что процедура УВТ способствует росту новых сосудов и активному костеобразованию. Кроме того, ударно-волновая терапия позволяет ускорить заживление тканей.
В медцентре «Здоровье Плюс» УВТ применяется в качестве обособленного способа лечения и в рамках комплексной терапии при замедленной консолидации переломов.
В некоторых случаях достаточно 3-х сеансов, чтобы достичь формирования костной мозоли, заметной на рентгеновских снимках.
Причины замедленной консолидации переломов
Прежде всего, к числу основных факторов, при которых наблюдается замедленная консолидация переломов, относятся нарушения локального характера, проявляющиеся в месте повреждения. Они имеют место в 90% ситуаций. Общие и системные механизмы дают о себе знать в 5% случаев. У остальных пациентов факторы, провоцирующие развитие патологии, могут сочетаться друг с другом или иметь неизвестную этиологию.
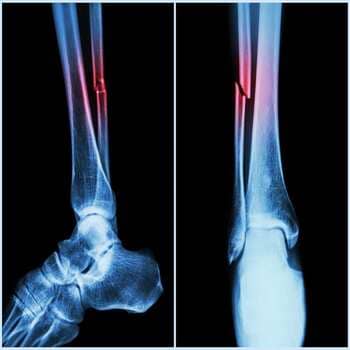
В число причин местного характера входят:
- Тяжелые травмы. При значительных повреждениях костной и мягкой ткани, очаг отмирания клеток будет более массивным, а процессы регенерации — замедленными. Также негативное влияние на сращение костей оказывают переломы множественного характера, возникающие в близлежащих сегментах, а также одномоментное сочетание нескольких травмирующих факторов (например, при одновременном воздействии высоких температур и переохлаждении);
- Утрата фрагментов. Потеря отломков при открытых ранах или их неоправданное удаление в процессе первичной хирургической обработки могут спровоцировать сокращение поверхности контакта кости. При повороте фрагмента, а также проникновении мягких тканей исключается возможность достижения правильного соединения отломков и срастания кости;
- Ненадлежащая репозиция. Серьезным препятствием для правильного контакта отломков может стать неполноценное соединение костных фрагментов, недостаточное вправление или чрезмерное растяжение верхней/нижней конечности;
- Неадекватная иммобилизация. Ненадлежащая, прерванная раньше срока или непостоянная фиксация может спровоцировать нарушение восстановительных процессов в области поражения, кислородное голодание, что приведет к формированию не костной, а соединительной и хрящевой ткани;
- Вегетативное расстройство. При повреждениях стволов периферических нервов могут проявляться существенные сосудистые нарушения, которые характеризуются ухудшением кровообращения в области поражения и замедляют процесс срастания костей;
- Гнойные процессы локального характера. Нередко причиной кислородного голодания и поражения близлежащих тканей продуктами катаболизма является нагноение. Например, при воспалительных деструктивных заболеваниях кости в области контакта фрагментов формируются очаги отмирания клеток, что создает серьезное препятствие для сопоставления этих отломков.
Безусловно, наиболее часто признаки замедленной консолидации встречаются у пациентов пожилого возраста. Также замедление формирования костной мозоли имеет место на фоне гормональных нарушений. Негативное влияние может оказывать недостаток витаминов и важных питательных веществ. Кроме того, замедленная консолидация отломков возникает вследствие онкологических процессов, при сниженном уровне гемоглобина в крови и на фоне туберкулеза. Использование противовоспалительных препаратов нестероидной группы, стероидных гормонов и цитостатиков также ухудшает процессы сращения.
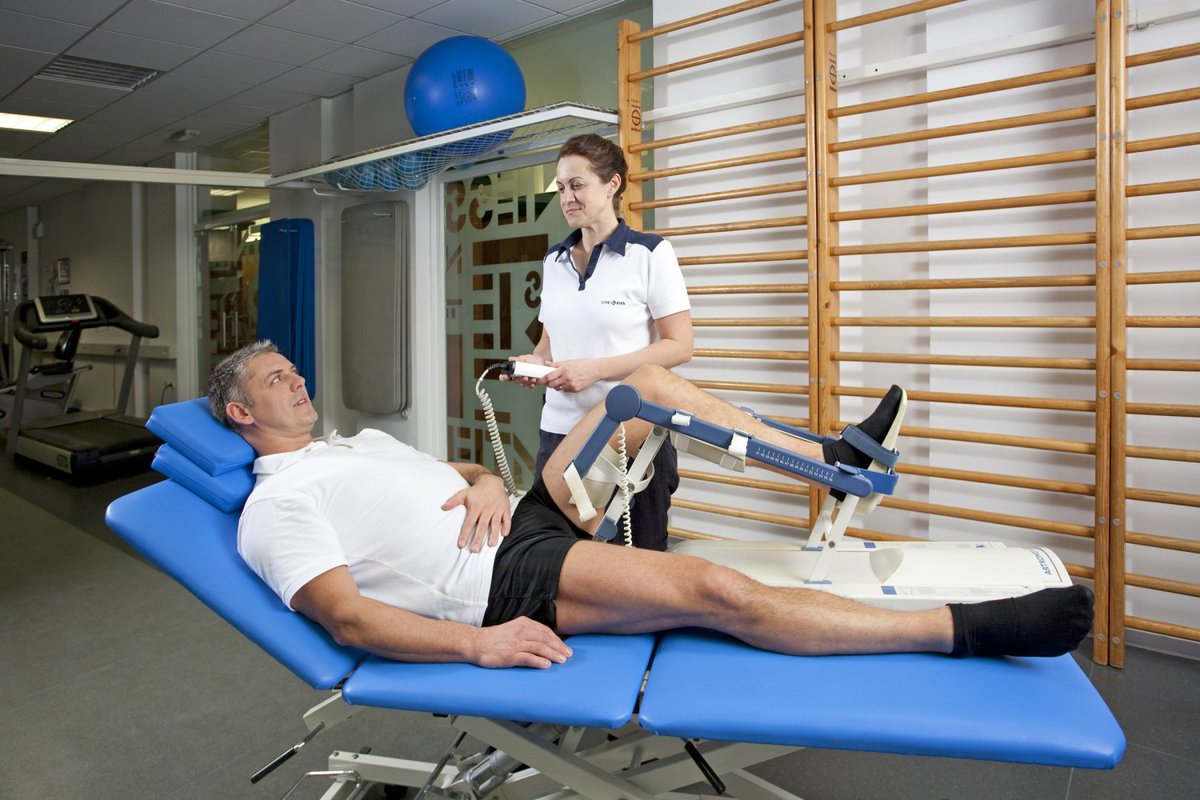
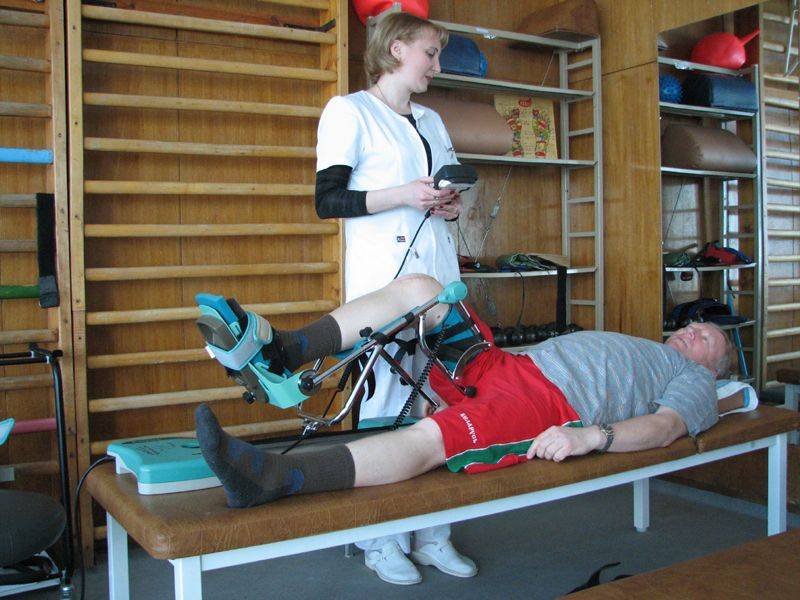
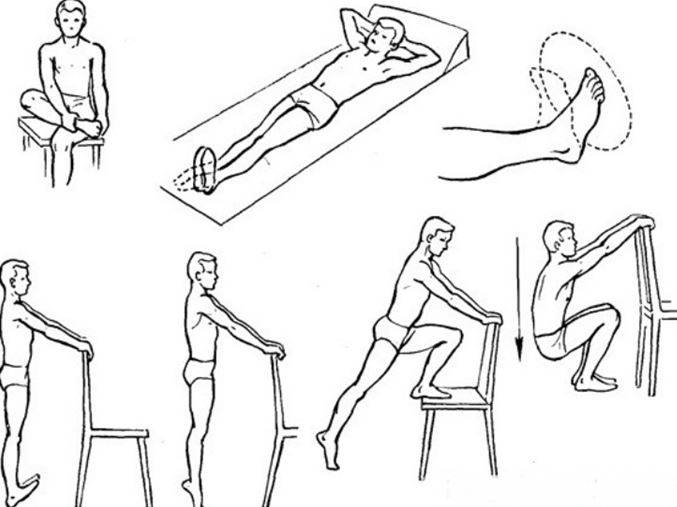
Лечебная физкультура
После перелома лодыжки лечебная гимнастика нужна, чтобы укрепить связочный аппарат, восстановить нормальный кровоток, иннервировать ткани и возвратить здоровую походку без хромоты
Когда гипс снимается, внимание направляется на голеностопный сустав
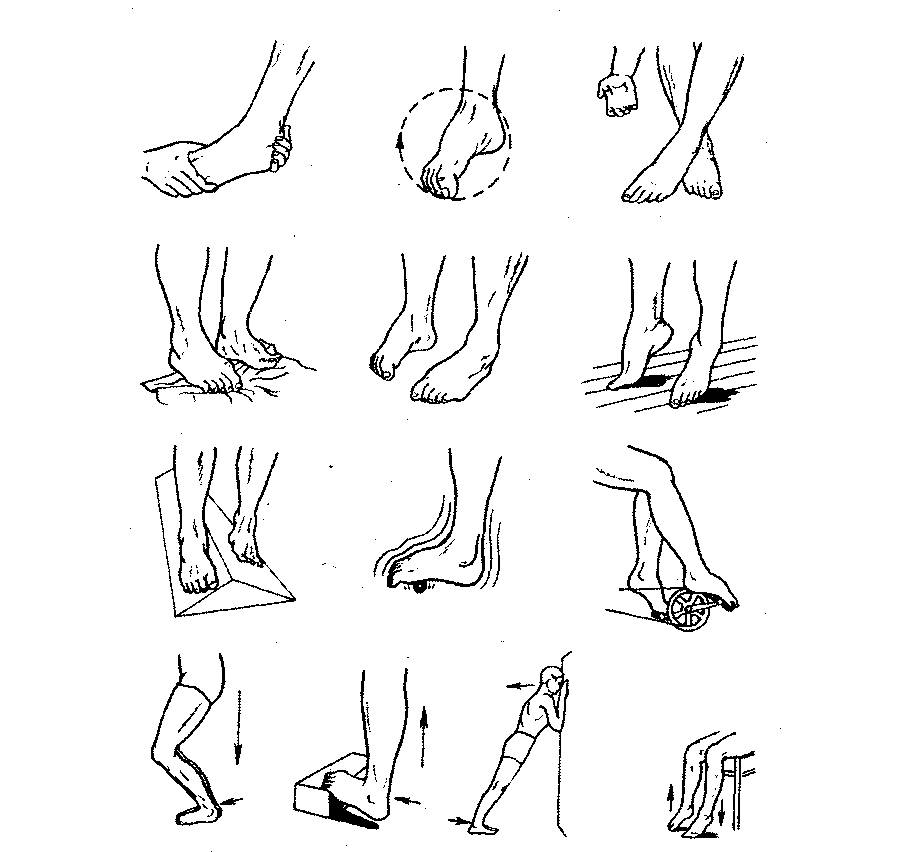
Упражнения нужно выполнять под контролем тренера. В зависимости от тяжести полученного перелома лодыжки, выраженности болей, физического состояния, веса больно, будет подбираться интенсивность нагрузки. Изначально нога разрабатывается через день. После, по мере привыкания к подвижности, занятия становятся ежедневными, увеличивается амплитуда и длительность тренировок.
Сначала зарядка после перелома лодыжки со смещением проходит в сидячем положении, чтобы обеспечить более легкую нагрузку на переломанный участок. При выполнении упражнений, обувь нужно снять. Разрабатываться должны обе конечности синхронно. Каждое из движений нужно повторять на протяжении 3 минут.
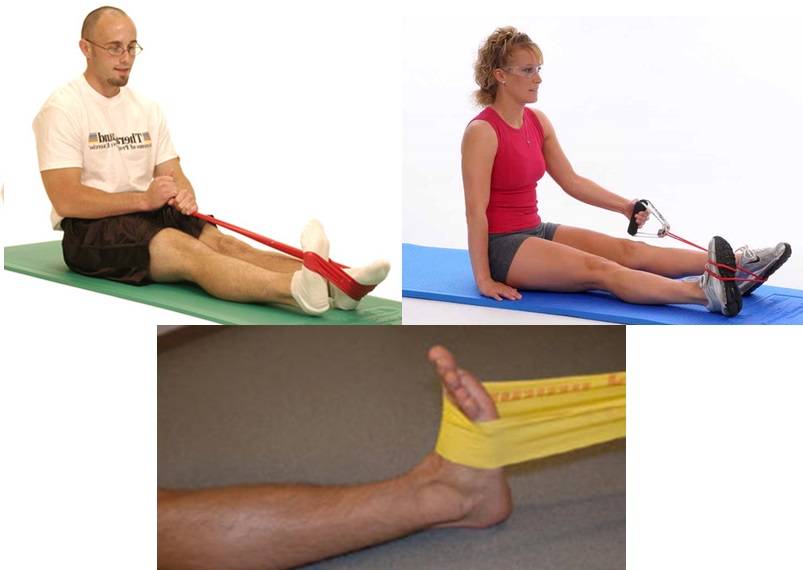
Упражнения, которые помогут восстановиться.
- Сгибать и разгибать пальцы на ногах, захватывать небольшие предметы пальцами.
- Катать ступней теннисный мяч, стеклянную бутылку.
- Делать круговые вращения голеностопом в обе стороны.
- Ходить, перекатываясь с пятки на носок.
- Подводить и отводить ступни от голени.
- Передвигаться наполовину присевши.
- Лежа на спине делать велосипед.
 Watch this video on YouTube
Watch this video on YouTube
Когда проводят операцию
Существуют как положительные, так и отрицательные высказывания о проведении онихэктомии. Преобладают негативные отзывы хозяев. Цена удаления когтей у кошек в Москве составляет около 6 тыс. руб. Следует отметить, что далеко не все ветеринары соглашаются проводить эту процедуру. Хирургическое вмешательство может быть показано только в особых случаях.
Смотреть галерею
Необходимостью к проведению онихэктомии является ряд заболеваний, которые в редких случаях наблюдаются у кошек и котов. Например, представленная процедура может потребоваться животному, если оно страдает эпилепсией. Дабы обезопасить кота от травм во время приступа, проводится удаление когтей. Также «мягкие лапы» показано делать при деформации верхних фаланг конечностей. Если ткань когтей деформировалась, животному больно из-за этого ходить, проводится такая операция.
Некоторые хозяева переживают за дорогую обивку своей мебели. Именно по этой причине они приносят животное к ветеринару. Также отсутствие когтей позволяет предотвратить появление царапин на коже хозяев, их гостей. Многие хозяева кошек и котов, которые решились на проведение операции, впоследствии раскаиваются о содеянном.
Мобилизационный период
Спустя 6-7 дней после операции боли стихают и могут не тревожить пациента при отсутствии нагрузок, а отеки значительно уменьшаются. На данном этапе реабилитация после остеосинтеза голени, бедренной кости и плечевой кости включает в себя ряд восстановительных и профилактических мероприятий:
- Лечебная физкультура;
- Физиотерапевтические процедуры;
- Лечебные массажи;
- Восстановление полного объема движений;
- Прием препаратов для внутреннего и наружного применения;
- Соблюдение режима питания, назначенного врачом.
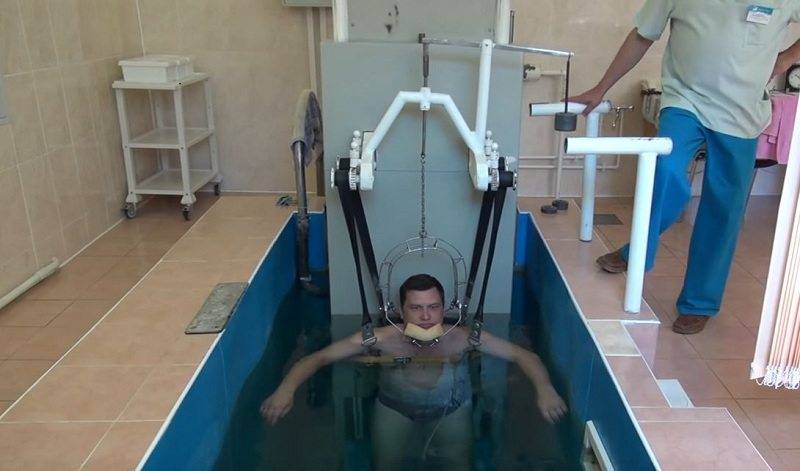
Занятия в бассейне
В послеоперационный период пациентам показаны занятия в бассейнах. Их целью является:
- Улучшение кровообращения и лимфотока;
- Устранение болевого синдрома;
- Восстановление трофических функций;
- Стимулирование регенерации тканей;
- Повышение амплитуды движений в суставах.
Упражнения в воде выполняются намного легче, поскольку для движений прикладывается значительно меньше усилий. Обычно больные приступают к водной физкультуре на 5-ю неделю после операции. Занятия проводятся при температуре воды +32°C, один сеанс длится полчаса.
Положение больного и техника упражнений зависят от локализации травмы. Если был проведен остеосинтез плечевой кости, реабилитация предполагает стоячее положение, пациент заходит в воду по шею или грудь. После операции на голени или бедре нужно лежать на животе или спине, держаться на плаву помогает поручень. Для восстановления бедренной кости показана ходьба в воде.
Лечебная физкультура
При постельном режиме мышцы больного атрофируются и требуют разработки. Лечебная физкультура нацелена на улучшение кровообращения и трофики мышц. Данные мероприятия также помогают в профилактике болей, спровоцированных забиванием мышц. Это необходимо для хорошего сращивания костей.
На первом этапе ЛФК больному показаны следующие упражнения:
- Постепенное сгибание суставов;
- Выполнение круговых движений;
- Поднятие и опускание конечности.
Комплекс дальнейших упражнений определяется индивидуально. Первые занятия проходят под контролем реабилитолога, со временем пациент сможет выполнять рекомендации самостоятельно в домашних условиях.
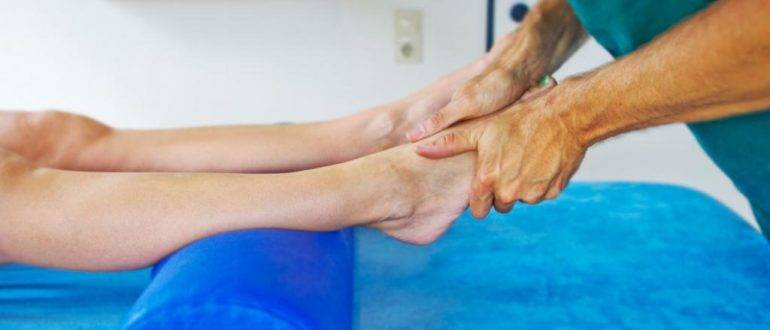
Лечебный массаж
Травмированный сустав массируется для лучшего кровообращения и снятия отеков. Сеансы массажа начинаются спустя несколько дней после операции. Первые процедуры очень щадящие, зону вмешательства просто поглаживают и постукивают пальцами. Поначалу массаж выполняет специалист по ЛФК. При реабилитации после остеосинтеза шейки бедра или в другой области нижней конечности, со временем пациент сможет выполнять манипуляции самостоятельно.
Физиотерапия
Физиотерапевтические процедуры не требуют активного участия пациентов. Им достаточно находиться в лежачем или сидячем положении. Комплекс методов и интенсивность мероприятий зависят от локализации перелома, типа металлоконструкции и динамики восстановления. При реабилитации могут быть назначены следующие процедуры:
- Магнитотерапия;
- Мануальная терапия;
- Электромиостимуляция;
- Грязелечение;
- Индуктотермия;
- Интерференционные токи;
- PNF;
- Электрофорез и другие процедуры.
Физиотерапия начинается с первых дней реабилитации остеосинтеза бедренной кости, лодыжки и суставов верхней конечности. По мере сращения костей, реабилитолог исключает и добавляет процедуры, нацеленные на восстановление определенных функций.
Многие пациенты перестают посещать сеансы физиотерапии после выписки из больницы. По их мнению, если врач отпустил домой, значит проблема решена и можно ждать полного сращения кости. В реальности процедуры очень важны. Они способствуют правильному срастанию костных тканей, помогают ускорить реабилитацию и предотвратить осложнения, связанные с хирургическим вмешательством и атрофией мышц.
Послеоперационный покой
Первый этап послеоперационного периода является самым ответственным. Для ускоренной реабилитации остеосинтеза голени, бедра или лодыжки, прооперированный сустав фиксируют с помощью гипса или жесткого ортеза. Нагрузка на поврежденный сустав должна быть умеренной.
Средняя продолжительность периода составляет 3-5 дней. В это время пациент испытывает боли в прооперированной зоне, возникают отечности конечности. Для купирования болевых ощущений назначаются обезболивающие препараты. Больному показан постельный или полупостельный режим, конечность должна быть приподнята. В некоторых случаях он может быть продлен до 14 дней.
Спустя 1-2 суток после хирургического вмешательства врач снимает вакуумный дренаж, а вместе с ним эвакуируется незначительное количество крови. Ее объем зависит от локализации травмы. Например, при реабилитации после остеосинтеза бедра – от 100 до 400 мл, плеча и предплечья – до 100 мл, голени – не более 200 мл. Вакуумное дренирование проводится для предупреждения гематом, которые могут спровоцировать воспаления и последующие осложнения операции.
В течение трех дней после операции проводятся перевязки, а с 4-го дня можно обрабатывать зону вмешательства пленкообразующими составами.
Сроки снятия швов зависят от травмированной области и динамики заживления послеоперационной раны. В большинстве случаев на верхних конечностях швы удаляются спустя 10 дней, на нижних – через 14 дней. Для фиксации положения конечности может быть наложена шина, позволяющая менять угол сгибания сустава. Чтобы избежать развития пневмонии, больному назначают дыхательную гимнастику и физические упражнения.
Особенности реабилитационного периода
После того как пострадавшему снимают гипс, нередко случаются тяжелые осложнения, по причине длительного нахождения ноги в обездвиженном положении.
Усугубление ситуации заключается:
- в отечности мягких тканей в области поражения;
- недостаточной подвижности сустава;
- хромоте.
Благодаря реабилитации после перелома лодыжки, устранив гипсовую повязку, можно решить ряд моментов.
- Повысить эластичность и тонус мышцы голени и стопы.
- Устранить застой крови, лимфы и отека.
- Восстановить подвижность голеностопного сустава и всю конечность.
Продолжительность лечебного курса и восстановительного периода будут зависеть от сложности перелома лодыжки. При сложном переломе, реабилитация после устранения гипса будет длиться в течение 2 недель. В случае трех или двухлодыжечной травме, когда повреждение кости наблюдается в нескольких областях, происходит поражение тканей, мышц, сухожилий, что требует более длительной терапии и реабилитации.
Для возвращения ноге прежней функциональности назначают ряд мероприятий.
- Массаж.
- ЛФК.
- Физиопроцедуры.
Что такое посттравматический артроз
Это хронический дегенеративно-дистрофический суставной процесс, начинающийся после травмирования сустава или систематических перегрузок. По статистике страдают в основном страдают лица трудоспособного возраста от 20 до 50 лет, чаще мужчины, занимающиеся спортом.
В большей степени заболеванию подвержены суставы нижних конечностей, в первую очередь коленный и тазобедренный. Реже встречаются поражения голеностопа. Верхняя конечность также может пострадать, особенно, локоть и плечо. Мелкие суставчики стопы и кисти чаще страдают при бытовых травмах и дорожно-транспортных происшествиях.
Лечение посттравматического артроза длительное, проводится в основном консервативными методами, но если эти методы оказываются неэффективными, выполняют различные хирургические вмешательства.
10 МКБ (коды):
- М16.4, М16.5 – коды по МКБ посттравматического коксартроза (поражения тазобедренного сустава);
- М17.2, М17.3 – код по МКБ посттравматического гонартроза (колена);
- М19.1 – посттравматический артроз других суставов.



![Замедленная консолидация переломов [лечение, причины и признаки]](https://arena-swim.ru/wp-content/uploads/1/2/b/12b83f8e7bb35c6dcfd1b6f26a7f882f.jpeg)