Реабилитация после спинального инсульта
Устранения этиологических факторов и восстановления кровоснабжения органа недостаточно. Пациенту требуется индивидуальная схема реабилитации, подобранная с учетом его самочувствия и результатов обследования. Необходимо устранить выявленные двигательные, когнитивные и другие осложнения.
Основные способы реабилитации:
- лечебный массаж;
- физиотерапия;
- лечебная физкультура;
- механотерапия.
По показаниям невролог подбирает схему вторичной профилактики инсульта. Она включает постоянный прием препаратов и изменение образа жизни. Периодически следует проходить повторные обследования.
Профилактика повторного ишемического инсульта левой стороны
Больные, у которых поражена левая сторона, реабилитируются тяжелее людей с правосторонними поражениями. Но иногда происходит чудо человек и восстанавливается практически полностью.
Такие пациенты вместо того, чтобы извлечь урок из случившегося, начинают вести себя необдуманно: нерегулярно принимают лекарства, перестают следить за весом и давлением, возвращаются к вредным привычкам.
Однако, инсульт, возникнув однажды, легко может вернуться. Вначале у больного возникают подъемы давления и головные боли. Если он и дальше ведет себя непредусмотрительно, возникает новый «удар». Выживаемость после повторного инсульта очень мала, Почти все люди остаются глубокими инвалидами.
Поэтому все постинсультные больные должны наблюдаться у врача. При стойком повышении АД, головных болях, головокружении их направляют на обследование и профилактическое лечение. Им назначают:
- Диету №10, как при инсульте.
- Препараты для нормализации АД; индапамид, эпросартан, ирбесартан и т.д. Их использование снижает риск повторного инсульта на 25-29%.
- Лекарства, снижающие свертываемость крови, самый доступный из которых – обычный аспирин;
- Витаминно-минеральные комплексы, содержащие рутин и аскорбиновую кислоту.
- Препараты, улучшающие кровоснабжение тканей – циннаризин, ноотропил, ницерголин, нимодипин, винпоцетин, кавинтон.
В большинстве случаев правильное питание и профилактический прием препаратов, улучшающих мозговое кровообращение и состояние сосудов, позволяют предотвратить первичный и повторный инсульт.
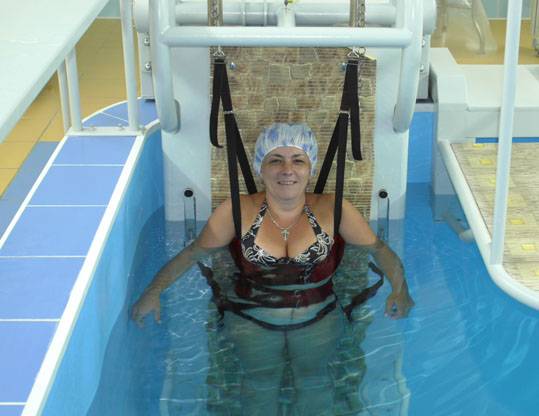
Работа на тренажерах
Современная медицина дает возможность значительно повысить эффективность восстановления при использовании специального оборудования. Простые механизированные тренажеры в виде велосипеда и беговой дорожки нужны для усиления определенных групп мышц. Роботизированные тренажеры поддаются тонкой настройке, позволяющей восстановить функции пораженных участков тела. В таких устройствах есть специальные биологические датчики.
Разновидности оборудования для ЛФК после инсульта:
- Велосипед, беговая дорожка для выполнения сгибательных и разгибательных движений. Они в первую очередь требуются для разработки плечевого, локтевого, тазобедренного и коленного суставов.
- Горизонтальные аппараты для лежачих больных. Дают возможность использовать практически все группы мышц в таком положении.
- Сидячие тренажеры. Они понадобятся еще не способным стоять мужчинам и женщинам.
Врач выбирает тренажеры и самостоятельно их настраивает для воздействия на нужные участки тела и предотвращения осложнений.
Важные правила питания после инсульта
Существует несколько общих рекомендаций, соблюдение которых позволит предотвратить рецидивы нарушений мозгового кровообращения и существенно улучшит самочувствие пациента:
Дробное питание. Питание после инсульта должно быть дробным – 5-6 раз в день по 200-250 грамм на один прием пищи. Перерыв между приемами пищи не должен превышать 3-4 часа. Это позволяет поддерживать оптимальные показатели концентрации глюкозы и холестерина в крови, не допуская их критического повышения.
Способ приготовления пищи. После инсульта придется отказаться от обжаривания пищи в пользу варки, запекания и технологии приготовления продуктов на пару. Это позволяет избежать использования жира и дает возможность максимально сохранить полезные свойства продуктов питания.
Соотношение белков, жиров и углеводов
Очень важно не просто подсчитывать калории, употребляемые в течение суток, но и строго соблюдать соотношение 1:0,5:4 (100 грамм белка, 50 грамм жира, 400 грамм углеводов).
Легкий ужин. Последний прием пищи должен состояться минимум на три часа до сна
При этом желательно, чтобы ужин был легким и не оказывал нагрузки на пищеварительную систему пациента.
Контроль веса. В связи с нарушением всех процессов метаболизма, после инсульта очень важно контролировать вес. С этой целью следует соблюдать рекомендации в отношении питания максимально строго, не нарушая режим даже в праздничные дни. Для поддержания оптимального веса правильное питание целесообразно дополнить умеренными физическими нагрузками.
Другие статьи по теме:
- Инсульт
- Упражнения после инсульта
- Обширный инсульт
- Восстановление речи после инсульта
- Восстановление после инсульта в домашних условиях
- Повторный инсульт
- Ишемический инсульт
- Инсульт и инфаркт: в чём разница?
- Инвалидность после инсульта
- Первая помощь при инсульте
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Диагностика
Врач или фельдшер спрашивает больного о жалобах и по возможности собирает анамнестические сведения. Следует обнаружить специфические факторы риска спинального инсульта. Визуальный осмотр помогает специалисту выявить внешние проявления патологического состояния. Неврологический осмотр нужен для предварительной оценки возникших осложнений со стороны ЦНС и уточнения болезни. Окончательный диагноз может быть поставлен только по результатам инструментальных и лабораторных исследований.
Специальные диагностические процедуры:
- Компьютерная или магнитно-резонансная томография. Врач получает объемные послойные изображения органа, позволяющие определить причину нарушение кровотока и оценить выраженность патологических изменений.
- Люмбальная пункция. По показаниям невролог с помощью иглы и шприца производит забор ликвора для его лабораторного исследования. При кровоизлиянии в жидкости повышается концентрация эритроцитов.
- Визуализация сосудов. Ангиография и допплерография помогают оценить состояние сосудов, обнаружить тромб или аномалию его строения.
Больному может потребоваться дополнительная консультация кардиолога, нейрохирурга или врача другого профиля. В ходе экстренного обследования невролог отдает предпочтение быстрым методам постановки диагноза. Например, компьютерной томографии.
Причины спинального инсульта
К наиболее вероятным механизмам возникновения инсульта спинного мозга относят закупорку сосуда тромбом, сдавливание артерии, выраженный спазм или разрыв кровеносного русла. Патологические изменения обычно затрагивают крупные сосуды, от которых зависит кислородное питание органа. Вызывают инфаркт или кровоизлияние многие провоцирующие факторы.
Основные причины:
Аномальное строение кровеносных сосудов. Это артериовенозная мальформация, слабость сосудистой стенки, аневризма и другие редкие нарушения. Возникает ухудшение проходимости крови или предрасположенность к кровотечению.
Истончение сосудистой стенки на фоне атеросклеротических изменений, амилоидоза, варикоза, воспалительного процесса. Рост жировых бляшек считается главной причиной формирования инфаркта спинномозговых структур. Недостаточное количество крови поступает из-за снижения проходимости артерии.
Поражение сосуда. Нарушение целостности артерии или вены происходит при травмировании спины, формированием костных отломков при переломе позвоночного столба. В редких случаях кровоизлияние появляется в процессе выполнения медицинских манипуляций, нейрохирургических вмешательств.
Изменения со стороны позвоночника. Это неправильное формирование позвонков, остеохондроз, воспалительные и дегенеративные изменения в суставах, грыжа и другие патологические состояния. Неправильное расположение позвонков при деформации скелета и дегенерации суставов приводит к сдавливанию сосудов и снижению их проходимости. Грыжи также оказывают давление на артерии.
Онкологические заболевания. Злокачественные или доброкачественные новообразования непосредственно поражают сосудистое русло, обуславливают компрессионное воздействие и разрушение артерий.
Воспаление оболочек спинного мозга. Заболевание негативно влияет на сосудистые компоненты и повышает их проницаемость. Возникает предрасположенность к кровоизлиянию, формированию тромбов.
Гематологические расстройства: гемофилия, тромбоцитемия и другие. Изменение физических свойств крови негативно влияет на состояние сосудистой стенки и кровоток. Ишемия наблюдается при повышенной свертываемости крови, а кровоизлияние — при поражении сосудов.
Спровоцировать болезнь может сразу несколько патологических механизмов. К факторам риска относят избыточную массу тела, сахарный диабет, повышенное кровяное давление, недостаточную физическую активность и нарушение липидного профиля крови.
Когда начинать реабилитацию
Цель реабилитации — восстановить функции мозга, пострадавшие при инсульте. Это достигается путем образования новых нейронных связей. Физическая активность — один из основных способов стимуляции восстановительных процессов. Не стоит затягивать с началом реабилитационных мер. Выполнять посильные упражнения можно уже в первые дни после инсульта.
Период реабилитации — первые 12 месяцев после острого нарушения мозгового кровообращения. Но даже по истечении этого времени, когда процесс образования нейронных связей замедляется, есть смысл продолжить занятия лечебной гимнастикой, спортом.
Точный срок начала реабилитации, ее длительность, интенсивность и виды физической нагрузки определяет лечащий врач. Это зависит от масштабов и глубины поражения мозга, а также от особенностей течения болезни, скорости восстановления и наличия других заболеваний.
✓ Полная неподвижность
Если после инсульта человек полностью потерял подвижность конечностей, ему потребуется сторонняя помощь, чтобы выполнять простейшие упражнения. Нужно регулярно двигать руки и ноги для профилактики закупорки вен, пролежней, застойных явлений.
✓ Минимальная подвижность
Если у пациента сохранилась минимальная подвижность, тренировка заключается во вращении глазными мышцами и головой, движениях пальцами, дыхательной гимнастике.
✓ Частичная подвижность
В таком случае назначают упражнения, помогающие восстановить координацию движений, чтобы пациент смог стоять и ходить. Постепенно вводят подъемы рук/ног, наклоны туловища, приседания, махи конечностями.
Важно помнить: упражнения выполняются медленно, плавно, осторожно. Не стоит самостоятельно сокращать или увеличивать время занятий, а также добавлять новые движения без согласования с врачом. Среднее время тренировки на первых порах — не более 30 минут
Среднее время тренировки на первых порах — не более 30 минут.
Почему инсульт дает неутешительный прогноз
Инсульт — тяжелейшее потрясение для организма, поэтому состояние человека, пережившего удар, требует немедленной помощи. Проявления инсульта могут немного отличаться, но у всех больных наблюдаются нарушения, связанные с гибелью клеток мозга:
- Резкая боль в голове. Иногда больные говорят, что у них в голове что-то «взорвалось», а перед глазами появилась яркая световая вспышка;
- Помутнение рассудка, люди перестают воспринимать происходящее, не ориентируются в пространстве. Если речь сохранена, она становится похожей на «пьяную»;
- Теряется способность к координации движений, немеет рука, нога или половина тела. Улыбка становится перекошенной;
- Могут наблюдаться: потеря зрения, зрительные или слуховые галлюцинации.
Поскольку болезнь поражает головной мозг, она часто приводит к смерти или стойкой инвалидности. Иногда после реабилитации состояние больного постепенно приходит в норму.
Особенности составления меню после инсульта
Острое нарушение кровообращения в сосудах головного мозга врачи называют инсультом. Это состояние сопровождается высоким риском не только для здоровья, но и для жизни пациента. Последствия инсульта часто лишают больного возможности вести полноценную жизнь, ведь у него могут наблюдаются затруднения движений и расстройство координации, нарушения речи и памяти, замедление мыслительной деятельности и т.д.
Лечитесь выгодно и эффективно!
Акция: КОМПЛЕКСНАЯ ОЦЕНКА РИСКА РАЗВИТИЯ ТРОМБОЗОВ
Полная стоимость обследования по прейскуранту составляет 2900 рублей.
Цена со скидкой — 2300 рублей
Все это связано с поражением клеток головного мозга и гибелью нейронов, вследствие непоступления к ним необходимых питательных веществ и кислорода с током кровью
Именно поэтому на этапе восстановления и реабилитации после инсульта очень важно обеспечить клеткам мозга полноценное питание и насытить организм витаминами и минералами
Составить рацион, который позволит быстро восстановить функциональную активность поврежденных клеток, можно самостоятельно. Руководствоваться при этом следует принципом подбора продуктов, оказывающих положительное влияние на работу сердечно-сосудистой системы. Основные цели диеты после инсульта – улучшение кровообращения, восстановление поврежденных сосудов, снижение уровня холестерина в крови и нормализация реологических свойств крови
Очень важно при этом нормализовать процессы пищеварения пациента и добиться снижения веса, если у больного есть проблемы с лишними килограммами
Составляя меню, очень важно учитывать некоторые особенности диеты после столь тяжелого состояния:
калорийность – оптимальная суточная калорийность должна составлять 2400-2600 ккал;жиры – следует полностью исключить потребление животных жиров, заменив их растительными, и ограничив 70 граммами в сутки;
углеводы – важно отказаться от простых углеводов, в пользу сложных, суточное количество которых должно лежать в диапазоне 350-400 грамм;
белки – поступление в организм белков растительного и животного происхождения может быть примерно равным, а в общем за день можно включить в рацион не более 90 грамм чистого белка;
вода – за день больной должен выпивать минимум 1,2 литра чистой воды, не считая другие напитки и первые блюда.
Чтобы диета соответствовала представленным выше параметрам, пациенту необходимо вести подробный учет всех употребляемых в пищу продуктов. Для этого желательно вести пищевой дневник и тщательно относиться к взвешиванию всех продуктов. Дополнительно можно воспользоваться многочисленными калькуляторами расчета рациона, которые представлены в интернете.
Важной особенностью составления диеты после инсульта является учет состояния больного. Нередко у пациента наблюдается нарушение естественной функции глотания, что требует использования зонда для введения пищи в организм
Зонд представляет собой специальную трубку, которая позволяет ввести пищу в желудочно-кишечный тракт, минуя ротовую полость и глотку.
У родственников может возникнуть закономерный вопрос чем кормить после инсульта с зондом? В качестве основы питания используются специальные смеси в жидком состоянии. Например, загуститель Тикен Ап Клиа.
Если пациент может глотать самостоятельно, однако эта функция затруднена, основу рациона могут составлять овощи, фрукты и диетическое мясо, которые доводят до состояния пюре для упрощения глотания
Также важно довести пищу до оптимальной температуры, соответствующей температуре тела, что облегчает процесс глотания. В тех случаях, когда затруднено употребление жидкостей, допускается добавление в них специальных загустителей
Амбулаторная реабилитация
Многих пациентов интересует, как долго восстанавливаются после инсульта. Опытный невролог ответит, что процесс реабилитации может занять от нескольких месяцев до года и более. Все время при этом находится в больнице не нужно. Еще в лечебном учреждении специалисты обучат больного самостоятельным упражнениям, поэтому ЛФК можно продолжить в домашних условиях. Также следует периодически проходить физиотерапевтические процедуры в амбулаторном порядке. Невролог при этом должен иногда повторять обследования и оценивать эффективность подобранной схемы терапии.
Реабилитация после инсульта во многом определяет прогноз. Ранняя инвалидизация больных часто обусловлена некачественной или слишком запоздалой восстановительной программой
Важно понимать, что многие двигательные и сенсорные нарушения можно частично или полностью устранить. Рекомендуется обратиться в профильный центр для подбора схемы терапии.
Мясные продукты и рыба
После инсульта нельзя полностью отказываться от мяса, однако включать в рацион можно только мясные продукты с минимальным содержанием жира телятина, говядина, курица, кролик, индейка. Готовить мясо следует на пару, путем отваривания или запекания без использования животных жиров. Редко допускается включение в рацион больного обрезной свинины без жира.
Рыба также может быть включена в рацион при условии низкой жирности. Готовить рыбу, так же как и мясо, следует с минимальным количеством жира и соли. Рыбу жирных сортов, такую как лосось, семга, сайда, горбуша, сельдь, также можно иногда употреблять в ограниченном количестве (не более 150 грамм в день). Такое отступление от правил возможно в силу высокого содержания в такой рыбе полезных омега-3 кислот. Очень полезны после инсульта разнообразные морепродукты креветки, мидии, рапаны и т.д.
Для инсультов нет плохой погоды
Неврологи, которые лечат пациентов с инсультом, заметили, что количество случаев болезни зависит от погоды. Чтобы проверить это предположение, в Университете Аугсбурга исследовали 18 000 случаев инсульта, произошедших за последних 10 лет.
Исследование дало довольно интересные результаты:
- Оказалось, что риск закупорки сосудов головного мозга увеличивается в сухую теплую погоду. Такая тенденция прослеживается у всех пациентов независимо от возраста и пола, имеющих факторы риска — высокое давление, атеросклероз, повышенный холестерин. Напротив, риск геморрагических инсультов при этих погодных условиях снижается.
- Геморрагические инсульты у пациентов старше 65 лет возникают в сухую холодную погоду. На остальные возрастные группы такой погодный фактор не действует.
- Влажные теплые воздушные массы вызывали меньше случаев болезни, но с падением температуры количество заболевших увеличивалось.
- Наибольшее количество больных инсультами поступало в больницы в дни резкого падения температурных показателей. Резкое потепление, наоборот, снижало заболеваемость. Эти факторы, в основном, касались мужчин – на женщин такая погода влияла гораздо слабее.
- При резких температурных скачках, сопровождающихся перепадами атмосферного давления, резко увеличивалась общая заболеваемость, в том числе количество инсультов. Ярко выраженные погодные катаклизмы влияли на всех пациентов вне зависимости от пола и возраста.
Накопление холестерина на стенках сосуда
Для больных, страдавших повышенным давлением, атеросклерозом, поражением стенок сосудов такие дни остановились настоящим испытанием. В этот же период повышалась количество повторных инсультов.
Профилактика инсульта
Основные профилактические меры:
- Правильное питание. Чтобы избежать инсульта, нужно значительно уменьшить количество жирной и углеводистой пищи в рационе. Злоупотребление жирами и углеводами ведёт к ожирению, гипертонии и болезням сосудов — основным причинам инсультов.
- Регулярная достаточная физическая активность. Спорт тренирует сердце и сосуды и помогает сбросить вес, снижая вероятность болезни.
- Отказ от вредных привычек. Чтобы не получить инсульт нужно отказаться от табака, наркотиков и чрезмерного употребления алкоголя.
- Контроль АД, которое не должно превышать возрастную норму. При начавшейся гипертонии или нужно обратиться к врачу. Не менее опасно и пониженное АД, требующее коррекции.
- Регулярные врачебные осмотры со сдачей анализов на биохимию. При повышенном холестерине, увеличении показателя глюкозы и других отклонениях нужно откорректировать кровяные показатели. При увеличении концентрации холестерина на 10%, риск инсульта возрастает примерно на 30%.
Травмы головы и частые головные боли – прямые показания к обследованию сосудов головы. При обнаружении сосудистых патологий (аневризм и мальформаций), которое могут разорваться, вызвав кровоизлияние в мозг, показано плановое хирургическое лечение.
Пожилым людям в качестве профилактических мер показан приём кроверазжижающих препаратов на основе аспирина, витаминов, укрепляющих сосуды, а средств, улучшающих мозговое кровообращение. Все лекарства, применяемые с профилактической целью, подбираются врачом.
Особенности домашней реабилитации после левостороннего инсульта
При поражении левой стороны тела, вызванной инсультом, человек теряет способность к адекватному восприятию реальности, поэтому работать с такими больными сложно. Например, он может утверждать, что легко управляет недвижимой рукой или ногой. Иногда больные даже не понимают, чего от них хотят.
Нарушения эмоциональной сферы приводят к тому, что люди с левосторонним поражением тела теряют стремление жить и не хотят лечиться, поэтому нужно проявить твёрдость и подтолкнуть больного к выздоровлению.
После выписки из стационара больной должен выполнять врачебные предписания и делать гимнастику, постепенно нагружая левую сторону тела. Восстановление может занять более года. Но многое зависит от человека, перенесшего инсульт, и его близких. При интенсивных проводимых мероприятиях уже через три месяца могут наступить видимые улучшения.
Часто больные не могут оценить наступившие улучшения, поэтому в этом вопросе нужно полагаться на врачей, занимающихся пациентом. Постинсультное восстановление — сложный трудоёмкий процесс, поэтому для лечения таких больных создаются специальные реабилитационные центры, где больным занимаются опытные врачи. Стационарное пребывание позволяет включить в реабилитацию физиопроцедуры, акупунктуру, занятия в бассейне, психологическую помощь. Человек, столкнувшись в реабилитационном учреждении с больными, победившими инсульт, начинает уверенно смотреть в будущее и верить в свои силы.
Неплохие результаты дает сочетание домашней и стационарной реабилитации. Оно позволяет отдохнуть от «больничной» обстановки, не прекращая процесса выздоровления.
Статические и динамические нагрузки
Статические упражнения — это периодическое сокращение мышц конечности при обездвиженном суставе. Рука или нога какое-то время находится в вертикальном или наклонном положении, в состоянии напряжения.
Упражнение длится от нескольких секунд до 1-2 минут: помощник поднимает поврежденную конечность, а пациент старается ее удержать в воздухе, напрягая мышцы. Чтобы усилить эффект, используют утяжелители — штанги, гири. Такие упражнения, как правило, проводят на начальной стадии реабилитации после инсульта.
Динамические нагрузки после инсульта — бег, ходьба, плавание, езда на велосипеде. Начать их можно под контролем специалиста (например, пребывая в реабилитационном центре или санатории) и продолжить после возвращения домой.
Польза динамических нагрузок:
- укрепляют сердечно-сосудистую систему;
- улучшают состояние опорно-двигательного аппарата;
- способствуют снижению веса;
- повышают настроение.
Но есть и противопоказания:
- тяжелые сердечно-сосудистые заболевания;
- болезни легких, сосудов, крови и угроза кровотечений;
- перенесенные черепно-мозговые травмы с риском увеличения внутричерепного давления;
- паркинсонизм, рассеянный склероз, онкология, цирроз печени и пр.
Объем динамических нагрузок в период реабилитации должен корректироваться в зависимости от динамики улучшений. Со временем длительность занятий увеличивается, добавляются сложные упражнения, растет их интенсивность.
Резко менять тактику выполнения упражнений не стоит — это может вызвать неприятные ощущения в мышцах и суставах, стать причиной ухудшения самочувствия. К примеру, вопрос «Можно ли играть в футбол после инсульта?» следует задавать только своему лечащему врачу. Он примет решение на основании состояния вашего организма и способности переносить нагрузки в данный период.
Особенности приступа микроинсульта у молодых людей
Микроинсульт случается не только у людей старшего возраста. Болезни подвержены молодые люди с повышенной метеочувствительностью, принимающие события близко к сердцу, подверженные постоянным стрессам.
В молодом возрасте человек после перенесённого мини инсульта восстанавливается довольно быстро. Но последствия заболевания дают о себе знать, проявляясь в следующем:
- Ухудшается память (причём рассеянность и невнимательность будут преследовать долгие годы).
- Ухудшается речь (это ненадолго, ровно пока не будет восстановлено нормальное кровоснабжение мозгового отдела).
- Наблюдается ослабление мышечного тонуса (привычные занятия в тренажёрном зале потребуют гораздо больше сил, даже обычные прогулки дадутся нелегко).
- У девушек усиливаются и потому хорошо заметны расстройства настроения, апатия, чувство безысходности и неполноценности.
Чтобы устранить симптомы и последствия микро-инсульта в молодом возрасте, следует принимать препараты для улучшения работы головного мозга (Ноотропил, Пирацетам, Гинкго Билоба, Семакс, Глицин, Афобазол). Прежде чем начать приём лекарственных средств, стоит проконсультироваться у врача. Как минимум, у терапевта.
Предвестники приступа
В отличие от инсульта, микроинсульт характерен для молодых трудоспособных людей. По симптомам он схож с проявлениями вегетососудистой дистонии. У больного приступ выглядит, как нарушение тонуса жизненно важных сосудов, обеспечивающих нормальные реакции вегетативной нервной системы.
В группе риска находятся курильщики и любители выпить, посидеть на природе, поесть шашлык и шоколадные конфеты. Сидящие на диете и без того худощавые девушки, употребляющие кофе по 10 раз в день, тоже создают благоприятную почву для микроинсульта.
Предвестники заболевания — весьма распространённые симптомы, которые каждый человек хоть однажды уже испытывал:
- Сильные головные боли с тошнотой (тревогу должны вызвать такие симптомы после физической нагрузки, урока физвоспитания, фитнеса).
- Бегающие перед глазами мушки, наплывающие белые пятна, странные ощущения в глазах, непривычная потеря остроты и чёткости зрения.
- Необъяснимая слабость (для неё нет причин, тяжесть в голове, желание прилечь).
- Резкая головная боль при наклоне головы вниз.
В некоторых случаях состояние перед микроинсультом схоже с ишемической атакой. Но если в последнем случае наблюдается незначительно отмирание мягких тканей головного мозга (это видно на МРТ или УЗИ), то узнать о наступлении микро инсульта практически невозможно. В этом и есть опасность заболевания. С одной стороны, его предвестники завуалированы, с другой стороны, симптомы проходят сами собой за несколько часов. Именно “неуловимость” и отличает мини-инсульт от настоящего кровоизлияния.
Причины инсультов у пожилых
В этом возрасте инсульты вызываются атеросклерозом мозговых сосудов. Из-за дислипидемии (повышенного холестерина) спровоцированной болезнями печени и возрастными нарушениями обмена веществ, на сосудистых стенках образуются бляшки, их просвет закупоривается, и кровоснабжение прекращается.
Инсульт у пожилых вызывают сердечные патологии, сопровождающиеся тромбообразованием и замедлением сосудистого кровотока – ИБС, пороки сердца и аритмии. Увеличивает шанс возникновения недуга использование имплантированных кардиостимуляторов. В сердечных камерах, переполненных кровью, образуются тромбы, которые, отрываясь, закупоривают мозговые сосуды. Небольшие кровяные сгустки, попав в мозг, становятся причиной «немых» инсультов, протекающих бессимптомно. Способствует образованию тромбов и повышение уровня глюкозы в крови при сахарном диабете.
Доступ крови к мозговым клеткам может прекратиться из-за сдавливания сосуда доброкачественной или раковой опухолью. Злокачественные новообразования разрушают сосуды и влияют на свертываемость крови.
Запрещенные продукты после инсульта
Несмотря на то, что диета после острой сосудистой катастрофы не должна строго ограничивать пациента в питании, существует категория продуктов, употребление которых запрещено или ограничено. К группе полностью запрещенных продуктов относят:
- соль суточное содержание соли в рационе не должно превышать 5-7 грамм;
- продукты из белой муки сдоба, выпечка, блины, оладьи, макаронные изделия из муки первого сорта;
- копчености копченая рыба и мясо любых сортов;
- субпродукты печень, почки, желудки, мозги, ливер и т.д.;
- жиры животного происхождения сало, маргарин, сливочное масло, жирное мясо;
- сладости кондитерские изделия, шоколад, конфеты;
- бульоны и супы рыбные, мясные, грибные;
- некоторые напитки натуральный кофе и какао, крепкий чай, а также алкоголь;
- консервы рыбные, мясные и овощные консервы как промышленного, так и домашнего производства.
Очень важно после инсульта полностью отказаться от полуфабрикатов и фастфуда, а также от любых продуктов с длительным сроком хранения. Состав таких продуктов не может быть натуральным и содержит обычно большое количество консервантов, стабилизаторов и эмульгаторов, что негативно сказывается на состоянии больного
Ограничивается также суточное употребление куриных яиц. После инсульта в день нельзя есть больше одного яйца, сваренного всмятку или приготовленного в виде запеченного омлета. Жареные и сваренные вкрутую яйца употреблять категорически нельзя.
Первые признаки и симптомы приступа
Как было сказано ранее, опасность микроинсульта в том, что в некоторых случаях человек даже не знает, что он перенёс приступ. Его скорее волнует, почему он стал постоянно всё забывать, путается в датах и числах, теряется в “трёх соснах”, чувствует себя обессиленным. Пройдя обследование, например, МРТ, выясняется, что недавно прошел мини-инсульт, симптомы которого остались незамеченными.
К “звоночкам” болезни относят:
- Гипертонический криз. Он случается в 2/3 случаях. Это резкое повышение артериального давления, что вызывает нарушение кровотока. Для него характерна пульсирующая головная боль, звон в ушах, рвота.
- Потеря координации. Больному сложно идти ровной походкой. Если попросить его поднять ногу, он немедленно упадёт. Конечности становятся “ватными”, не слушаются хозяина.
- Речь становится невнятной, словно “кашу в рот набрал”. Сложно набрать текст на смартфоне, выстроить сложносоставные предложения.
- Онемение или паралич конечностей. Кровь плохо доходит до ладоней и ступней, они становятся малочувствительными, малоподвижными, немеют.
- Amaurosis fugax или монокулярная слепота — наплывание на один глаз тени, которая мешает человеку видеть.
Лечение ишемического инсульта с поражением левой стороны в стационаре
Первый этап лечения проходит в стационаре. Больному назначают:
- Фибринолитические смеси, которые особенно эффективны в первые часы после инсульта, в сочетании с препаратами, нормализующими АД и расширяющими сосуды.
- Препараты, разжижающие кровь и помогающие восстановить работу мозговых сосудов. Это гепарин, который вводится подкожно, аспирин в таблетках и внутримышечные антикоагулянты, выбор которых зависит от состояния больного и сопутствующих патологий.
- Нейропротекторы, защищающие мозговые клеточные структуры правого полушария от кислородного голодания. Эти лекарства значительно уменьшают гибель клеток и способствуют быстрой реабилитации. К ним относятся нооторопил, церебролизин, винпоцетин и т.д.
- Препараты, улучшающие тканевое дыхание клеток головного мозга, в том числе, поврежденного правого полушария. Это актовегин, гипоксен, цитохром.
При лечении ишемического инсульта эффективны витаминно-минеральные комплексы, улучшающие общее состояние.
Согласно клиническим данным, инсульт правого мозгового полушария, сопровождающий поражение левой половины тела, намного чаще дает осложнения: стойкие неврологические нарушения – параличи и парезы, обездвиженность тела, нарушение глотания. Но самое тяжёлое осложнение – это отек мозга, сопровождающийся его водянкой (гидроцефалией). В этом случае часто возникает повторный инсульт, практически не оставляющий шанса на выживание. Поэтому пациент должен постоянно находиться под врачебным наблюдением.
При правостороннем поражении больные часто впадают в кому, находясь в обездвиженном состоянии. Это может продолжаться длительное время, пока клетки головного мозга не перестроятся. Чтобы избежать возникновения поражений кожи и пролежней, больного надо через каждые 3-4 ч поворачивать. Покрасневшие кожные участки смазывают камфорным спиртом. Хорошо помогает использование противопролежневых матрасов.
Вне зависимости от того, пришел ли больной в сознание, ему проводят первые реабилитационные мероприятия. Массируя мышцы левой стороны, «переключают» работу мозга с погибших клеток на здоровые. Не стоит надеяться, что больной сам будет заниматься, пытаясь выздороветь. Поражение головного мозга влияет на психику, и люди после инсульта часто впадают в депрессию, Поэтому близким нужно во время пребывания больного в стационаре обучиться простым приемам массажа.
Массировать пораженную конечность нужно, начиная с 5-10 минут, постепенно увеличивая время воздействия. Для усиления эффекта можно применять специальные разогревающие мази. Движения должны быть легкими, поглаживающими, не причиняющими боли. Обязательно массируется и здоровая сторона. Постепенно воздействие усиливают, вовлекаются более глубокие мышцы.