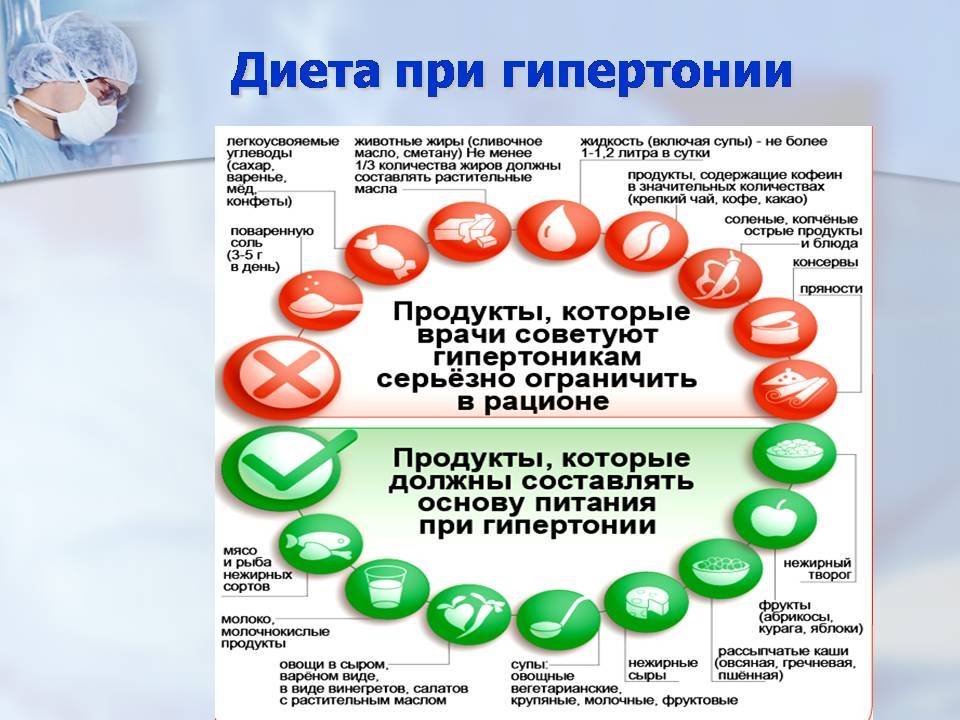
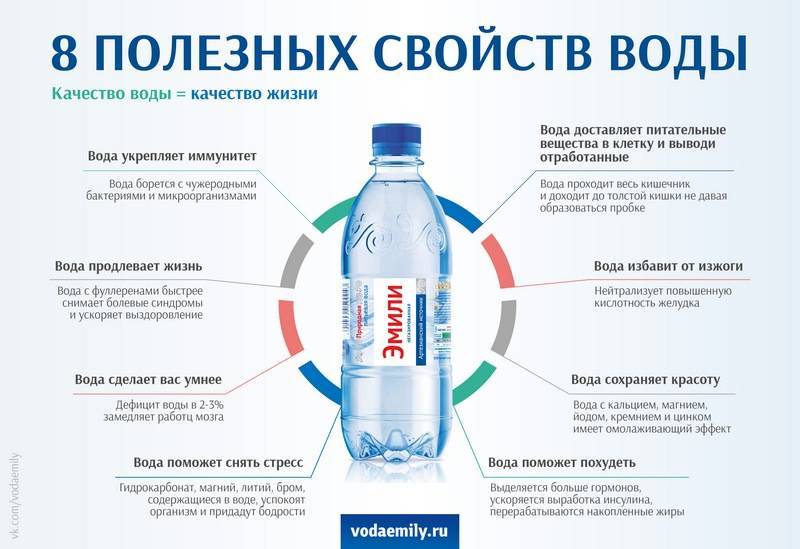
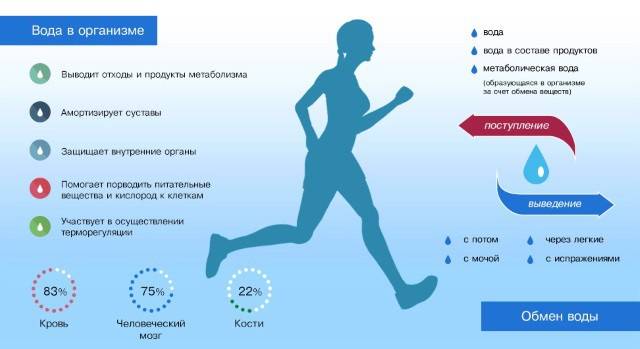
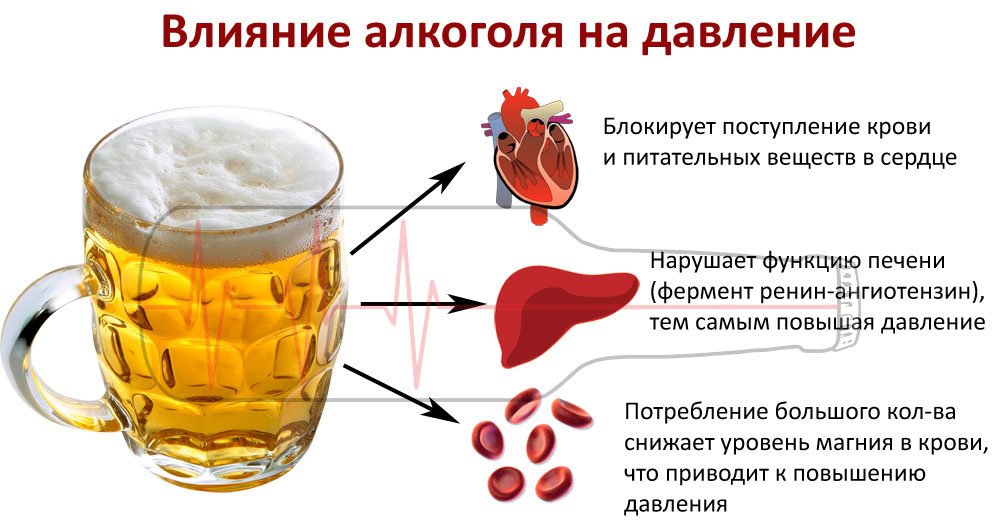
Нормы потребления для гипертоника
Употребление жидкости в 1 стадии болезни облегчает симптомы гипертензии. У пациента исчезает головная боль, слабость, и живительная влага становится важнее лекарств. Во 2 стадии болезни она участвует в процессах, происходящих в организме: разжижает кровь, удаляет минеральные соли. Больному необходимо пить воду, как только возникает желание.
Не следует злоупотреблять жидкостью, если имеются сопутствующие болезни:
- сердечная недостаточность;
- гломерулонефрит.
Пациенту, страдающему 3 стадией гипертонии, не следует употреблять только минеральную воду. Рекомендуется в утренние часы за 30 минут до завтрака мелкими глотками выпить стакан воды комнатной температуры. В течение дня можно употреблять 250 мл жидкости перед каждым приемом пищи. В этом случае удается снизить количество принимаемой пищи и уменьшить нагрузку на сосуды, питающие мышцу сердца.
Перед сном пациент выпивает стакан теплой жидкости, предотвращающей скачки артериального давления в ночное время. Холодная вода вызывает спазм сосудов и повышение артериального давления.
Правила употребления воды для гипертоников
Каждому гипертонику необходимо знать и соблюдать правила употребление воды в случаях повышения артериального давления. В первую очередь утром натощак следует выпить стакан (200 мл) минеральной (без добавок) или же обычной очищенной воды. Кроме того, специалисты рекомендуют употреблять один – два стакана жидкости перед сном. При этом следует помнить, что воду нельзя пить во время приёма пищи, или же сразу после этого. Эти нехитрые правила позволят вам получить наилучший результат и максимальный эффект от столь необходимого процесса восполнения водного баланса в организме. Боясь появления отёков, зачастую сопровождающих болезнь, многие гипертоники, особенно женщины, остерегаются пить много жидкости. На это доктора в один голос заявляют, что при отсутствии прочих противопоказаний и наличии чёткой схемы потребления воды, употреблять последнюю можно и даже нужно в большом количестве. При этом врач должен подобрать пациенту оптимальную норму потребления воды, которая будет зависеть, как от индивидуальных особенностей организма, так и от степени развития болезни.
В завершение добавим, что специалисты советуют больным с высоким давлением устраивать разгрузочные дни на минеральной воде. Подобная практика способствует очищению организма, и оказывает на него положительный эффект, избавляя от вредных шлаков и солей. Помните, что среднестатистическому человеку в день рекомендуется употреблять 0,5-1,2 литра воды, в то время как людям с излишним весом следует пить от 0,8 до 1,5 литров.
10 правил комфортной жизни гипотоника
В помощь несколько практических советов:
- Гипотоники мерзнут даже летом, но «для согрева» никогда не используйте спиртное или никотин: вопреки ожиданиям они заберут остаток сил, вызовут желание заснуть.
- Нехватку воздуха компенсируйте прогулками на свежем воздухе, спите только с открытым окном или форточкой, даже зимой (в разумных холодовых параметрах), в магазинах сразу же распахивайте пальто или снимайте верхнюю одежду.
- Сон обязан быть не менее 9 – 11 часов, это норма, недосып делает гипотоника агрессивным, злым.
- Исключите из гардероба тесную одежду (особенно водолазки) – она пережимает сосуды.
- Есть лучше меньше, но чаще.
- Займитесь танцами, результат вас удивит!
- Контрастный душ, баня – это то, что нужно сосудам, но только в меру.
- Не волнуйтесь, научитесь контролировать свои эмоции, это поможет и в карьерном росте.
- Пейте много и вкусно, но предварительно посчитайте свой оптимум.
- Добавьте в свою жизнь соль и полюбите ее.
Придерживаясь рекомендаций, вы забудете о головных болях, раздражительности, сонливости, плохом настроении, других симптомах артериальной гипотензии.
Как вода влияет на давление (АД)?
Можно встретить противоречивые данные о ее воздействии на него. Одни доктора рекомендуют прибегать к ней при гипертонии, другие – при гипотонии. Оба варианта имеют право на существование, так как вода может, как вызывать подъем уровня АД, так и снижать его.Основные механизмы ее влияния:
Через рецепторы давления: при повышении наполнения сосудов водой, они расширяются. Но стремительное увеличение объема крови может привести к сужению их просвета.
- В ответ на недостаточное поступление крови к мозгу, при обезвоживании, давление в сосудах возрастает (ишемическая реакция).
- Соединения, растворенные в воде, действуют на химические рецепторы сосудов: при недостатке кислорода в кровотоке, и избытке углекислоты происходит их расслабление. Таким же образом воздействует на них лактат (вещество закисляющее кровь). Он удаляется в растворенном в воде виде. Лактат вырабатывается во время физических нагрузок. Углекислота – результат химических реакций в организме с участием кислорода, выделяется при дыхании.
- Через уровень элементов в составе воды, попадающих в пищу, а затем в кровь. При повышении натрия происходит сужение сосудов. Также это происходит при снижении количества кальция и магния. Уровень калия влияет сразу в двух направлениях: при нормальных значениях он вызывает расширение сосудов, при своем избытке – уменьшение их просвета.
- Через уровень инсулина (гормона, влияющего на поступление сахаров в клетки). При его росте происходит уменьшение просвета сосудов почечного происхождения, увеличение – норадреналинового (один из гормонов стресса). Его количество обратно пропорционально поступлению воды.
- Через регуляцию почками: при снижении давления, уменьшается выведение воды и, соответственно, соли, растворенной в ней. Это влечет за собой его повышение.
Существуют и другие механизмы регуляции АД, но они меньше привязаны к количеству и составу потребляемой воды.
Почему при болезнях почек страдают сосуды и что такое порочный почечный круг
Вся кровяная масса, находящаяся в сосудах организма, постоянно фильтруется через почки. Сосуды приносят кровь к почечным структурам, где процеживается ее жидкая часть – плазма. При этом удаляются шлаки, токсины и другие вредные вещества, которые затем выводятся с мочой.
За сутки образуется полтора-два литра урины. Фильтрация плазмы – титанический труд. Не зря на старинных гравюрах почки изображали в виде героев – атлантов. Но при некоторых болезнях этим труженицам становится сложно работать. В результате лишняя жидкость недостаточно хорошо отфильтровывается. Её объем в сосудах повышается и, соответственно, растет давление.
Это нарушение вызывают следующие причины:
- Сосудистые заболевания. При атеросклерозе стенки сосудов становятся плотными и неэластичными. Процесс сопровождается сужением (стенозом) почечных артерий и снижением циркуляции крови. Лишняя плазма вместе с вредными веществами остается в кровяном русле.
- Врожденные сосудистые аномалии. Такое нарушение не всегда проявляется в детском возрасте. Патология часто бывает скомпенсирована организмом и поэтому не диагностируется. С наступлением возрастных изменений сосудистой стенки теряется возможность компенсировать врожденные нарушения и у больного развивается гипертония.
- Нарушение работы почек, вызванное патологией этих органов. В этом случае даже при нормальном кровотоке почечные структуры не могут полноценно пропускать через себя кровь. Это приводит к увеличению объема кровотока и высокому давлению.
- Снижение уровня простагландинов и брадикининов, расширяющих сосудистый просвет. При почечных патологиях их выработка сокращается, сосуды сужаются, а давление повышается.
Чаще всего АД повышается из-за следующих патологий:
- Пиелонефрита – поражения почек, вызванного инфекцией.
- Гломерулонефрита – воспаления, которое провоцируется неправильной работой иммунной системы, по неизвестным пока причинам атакующей ткань почек.
- Гидронефроза – расширения почечных чашечек и лоханок, в которых застаивается урина. При этом заболевании органы, превращенные в мочевые мешочки, не могут полноценно выполнять свою функцию.
Почечные сосуды доставляют кровь, чтобы отфильтровать шлаки и токсины, и питают ей ткани мочевыделительных органов. Поэтому при сосудистых нарушениях мочевыделительная система страдает от ишемии, и больные почки лишаются кислорода.
Атеросклероз и сужение сосудов приводят к уменьшению поступления жидкости в фильтрующую систему и снижению выделения мочи. Организм реагирует на такое состояние, как на обезвоживание. Выделяется гормон ренин, который стимулирует работу надпочечников. Усиливается выработка гормональных веществ, задерживающих в организме воду. В результате кровоток переполняется и давление повышается.
Возникает порочный круг – больные почки не могут фильтровать достаточный объем плазмы и выделять вещества, регулирующие давление. Усилившаяся гипертония ухудшает состояние всего организма, в том числе и системы мочевыделения. Все это еще больше снижает функцию фильтрации.
Напитки, рекомендуемые при гипертонии
На основе воды можно приготовить полезные напитки. Например, можете добавить кусочки лимона или оставить воду на ночь настаиваться с нарезанным огурцом, другими овощами, фруктами и т. д. Также подходят травы, фруктовые чаи.
Будьте осторожны с зеленым и черным чаем, кофе – эти напитки приводят к дегидратации. Поэтому выпивайте одинаковое количество воды после каждой чашки кофе, зеленого (черного) чая.
Алкоголь можно употреблять только изредка. Спиртное не подходит для людей с избыточным весом, ожирением. Пустые калории, содержащиеся в нем, увеличивают аппетит.
Питьевой режим не включает молоко, супы.
Достаток воды важен для пациентов с хронической сердечной недостаточностью, принимающих сердечные препараты. Тело без воды не функционирует, следовательно, лекарство не попадает в целевое место, его воздействия в организме минимально. Запивайте лекарства водой или травяным чаем, а не молоком или грейпфрутовым соком.
Дефицит воды, последствия
Каждый человек должен знать, сколько воды в день можно пить при отсутствии проблем со здоровьем и при гипертонии. Тело человека от природы состоит на 55% из воды.
При этом в процессе нормальной жизнедеятельности ее переработка происходит в первую очередь.
Задача человека – постоянно восполнять имеющиеся объемы (для чего важно знать, сколько пить воды при гипертонической болезни и во избежание развития гипертонии). Сохранение водного баланса в организме – это хорошее самочувствие человека, которое проявляется отсутствием сильной одышки после физических нагрузок и переутомления от умственной работы; это и здоровая кожа
Сохранение водного баланса в организме – это хорошее самочувствие человека, которое проявляется отсутствием сильной одышки после физических нагрузок и переутомления от умственной работы; это и здоровая кожа.
Если организму не хватает 1% жидкости, человек начинает чувствовать жажду. Более серьезный дефицит проявляется следующими проблемами:
- кожа начинает шелушиться, появляется сухость;
- организм начинает задерживать в организме натрий для восполнения водного баланса (поэтому человек сталкивается с повышением артериального давления);
- происходит нарушение работы внутренних органов, что объясняется закрытием капилляров.
Отсутствие достаточного количества жидкости в организме – это сужение сосудов, что чревато загустением крови, увеличением артериального давления, а также развитием тромбофлебита.
Диагностика при гипертонии
В начале осмотра врач беседует с пациентом. История болезни или анамнез – ориентир для терапевта при диагностике артериальной гипертензии и последующей оценке результатов обследования.
Врача интересуют следующие вопросы:
- Есть ли наследственная предрасположенность к повышенному давлению или сердечным заболеваниям? То есть страдают ли близкие родственники гипертонией, были ли у них инфаркты, инсульты с повышенным уровнем холестерина (гиперхолестеринемией)?
- Есть ли у пациента проблемы с сердцем, диабет, заболевания почек, нарушение обмена веществ?
- Существуют ли другие факторы риска, например, ожирение, курение, пристрастие к алкоголю?
- Находится ли пациент в состоянии хронического стресса? Какие умственные или физические нагрузки он испытывает?
- Какие лекарства принимает?
- Страдает ли нарушениями сна, например, апноэ во сне?
Физикальное обследование
При физикальном обследовании артериальное давление измеряется несколько раз в спокойной обстановке. Однократное повышение артериального давления – не показатель гипертонии, поскольку, например, нервозность или испуг, движение по коридору или лестнице может вызывать временное повышение АД. Некоторые пациенты боятся «белых халатов», поэтому на приеме у них фиксируется только повышенное кровяное давление.
Артериальное давление в норме подвержено значительным колебаниям и реагирует на физические и умственные нагрузки. Таким образом, надежные результаты получают только при амбулаторном 24-часовом измерении или регулярном домашнем измерении артериального давления.
Измерения артериального давления проводятся в положении сидя поочередно на обоих руках, позже только на руке с более высокими значениями, после периода отдыха от трех до пяти минут в разные дни. Как правило, если артериальное давление повышено – более 140/90 мм рт. ст. при измерении несколько раз в разные дни, то у пациента диагностируется гипертония.
При оценке показателей артериального давления всегда необходимо учитывать возможные сопутствующие заболевания.
Во время базовой диагностики, в первую очередь предоставляющей информацию о других возможных факторах риска и поражении органов-мишеней, терапевт:
- взвесит пациента и определит его массу тела;
- прослушает легкие;
- прослушает сердце и крупные сосуды, например, сонные артерии с помощью стетоскопа;
- назначит анализы крови и мочи;
- проверит состояние почек – размер почки и состояние почечной ткани с помощью ультразвукового исследования или сонографии;
- назначит электрокардиограмму (ЭКГ) для диагностики возможного утолщения сердечной мышцы или сердечных аритмий.
При необходимости – в зависимости от уровня артериального давления, возраста, сопутствующих заболеваний и прочего – проводятся следующие обследования:
- длительное измерение артериального давления;
- ультразвуковое исследование сердца – эхокардиография;
- ультразвуковое допплеровское исследование почечных артерий для исключения или подтверждения стеноза почечной артерии;
- ультразвуковое исследование сосудов ног и шеи;
- осмотр глазного дна у офтальмолога;
- специальные лабораторные анализы.
Если основное заболевание вызывает высокое давление, т. е. у больного вторичная гипертензия, терапевт диагностирует патологию в рамках описанных обследований. Внезапно повышенные значения артериального давления и отсутствие ответа на медикаментозную терапию, как правило, указывают на вторичную гипертензию.
Диагностика почечной формы болезни
Для постановки диагноза назначают:
- Суточное измерение АД (холтеровское мониторирование). Процедура позволяет подтвердить почечную причину гипертонии. При этой форме болезни давление в течение суток меняется крайне незначительно.
- УЗИ почек, выявляющее различные патологические процессы в органах.
- Анализы на биохимию крови, позволяющие выявить состояние почек. Исследуется уровень липидов, азота, креатинина, мочевины, электролитов.
- Общий анализ крови, в котором часто выявляется анемия, вызванная недостаточностью выработки почечного гормона эритропоэтина, регулирующего образование красных кровяных телец. При воспалительных процессах в почках в анализах обнаруживаются ускоренное СОЭ и повышенное количество лейкоцитов.
- Анализ мочи, в котором выявляются белок, белые и красные кровяные тельца.
Для лечения почечной гипертонии важно сбить давление и устранить болезни почек, вызывающие его повышение. В этом случае можно будет достигнуть хороших результатов и затормозить развитие заболевания
Употребление воды при гипертонии: какую воду можно?
Сколько пить воды в сутки гипертоникам, вам может рассказать лечащий врач, но также поинтересуйтесь, какую жидкость лучше употреблять. Тема достаточно спорная и мнения специалистов расходятся, но в целом диетологи и доктора рекомендуют придерживаться ряда правил:
- Не пейте из крана – водопроводная вода плохо очищается.
- Не пейте кипяченую воду – она имеет измененную структуру без полезных веществ, оказывающих положительный эффект на работу организма.
- Неплохой вариант – очищенная вода. Для этого купите домой фильтр (подойдет кувшин).
- Оптимальный вариант – минеральная негазированная вода.
Можно ли употреблять алкоголь во время приема лекарств?
Ответ — категорическое «нет». В стадии острого опьянения алкоголь подавляет ферменты печени, расщепляющие лекарства, а это значит, что лекарства действуют сильнее. Если применяемые препараты подавляют нервную систему, их «коктейль» с алкоголем может быть опасным для жизни.
Лекарства от артериальной гипертензии не означают, что пациенту не нужно следовать важным рекомендациям. Чтобы быть здоровым, не курите, ограничьте потребление соли, регулярно тренируйтесь, следите за своим весом, ешьте больше овощей и фруктов и т. д.
Отказ от алкоголя и курения
Посещайте врача регулярно, а не только после того, как вы закончили принимать лекарство и вам нужен новый рецепт.
Особенности обезвоживания у детей
Чем меньше возраст ребенка, тем выше содержание воды в организме. Так, у новорожденного эта цифра составляет 80% от массы тела, но и потеря воды происходит гораздо интенсивнее, чем у взрослых. Грудному ребенку на кг массы тела необходимо потреблять жидкости в 3-4 раза больше, чем взрослому. В норме за сутки средний объем выделяемой мочи у ребенка по отношению к массе тела составляет 7%, а у взрослого – 2%; потеря жидкости через легкие и кожу у детей также в 2 раза превышают аналогичные показатели у взрослых.
Суточная потребность в воде у ребенка первого года жизни составляет 100-165 мл/кг. На грудном вскармливании допаивать ребенка не нужно, к этому рекомендуется прибегать только если питание смешанное или ребенок на искусственном вскармливании.
Синдром дегидратации (обезвоживания) в связи с несовершенством водно-электролитного обмена у детей раннего возраста особенно легко развивается при патологических состояниях, протекающих с лихорадкой, одышкой, повышенной потливостью, диареей и рвотой.
Основным методом лечения таких состояний является пероральная (через рот) или внутривенная регидратация – восполнение недостающего объема жидкости употреблением специальных солевых растворов или вливанием в кровь средств с электролитами.
Избыток некачественной воды
Желая быстрее избавиться от высокого давления, пациенты употребляют большое количество жидкости. Больному необходимо не только контролировать ее объем в течение суток, но и следить за качеством.
Болезнь плохо поддается лечению, если пациент пьет грязную воду. Избыток дистиллированной жидкости, принятой в большом количестве, наносит вред здоровью, т. к. она является агрессивным растворителем.
Грязная жидкость содержит ржавчину, тяжелые металлы, остатки антибиотиков и лекарств. Вода и гипертония тесно взаимосвязаны, т. к. нарушение количества жидкости в организме ведет к обострению болезни.
Использование большого количества талой жидкости приводит к серьезным последствиям:
- повышению давления;
- появлению отеков.
Прием за один раз более 10 л воды вызывает появление симптомов:
- усиления выработки антидиуретического гормона;
- развития цирроза печени;
- формирования почечной недостаточности;
- тошноту;
- понос;
- вялость;
- апатию;
- судороги.
Не рекомендуется пить много жидкости беременной женщине, испытывающей симптомы позднего токсикоза, сопровождающегося высоким артериальным давлением. Хронический застой лимфы в нижних конечностях является противопоказанием для употребления большого количества напитков. В этом случае резко повышается давление, возникают отеки, развивается сердечная недостаточность.
Какая вода полезна
При лечении гипертонии водой лучше пить несоленые минеральные напитки без газа.
Для ежедневного употребления подходят столовые сорта с минимальной минерализацией. Лечебно-столовые рекомендуется принимать продолжительными курсами в профилактических целях. Лечебные имеют богатый минеральный состав, их употребление должно быть строго дозировано.
Врачи не советуют пить водопроводную воду (степень ее очистки недостаточна) и кипяченую (деструктурированную), которая не приносит пользы. Можно использовать фильтрованную из магазина либо домашней очистки; следует использовать качественные системы проверенных производителей.

Иногда специалисты советуют пить талую структурированную воду, которую несложно приготовить в морозильной камере домашнего холодильника. При замораживании и последующем оттаивании удаляются вредные примеси и приобретаются полезные свойства.
Напитки в виде крепкого черного чая и кофе чаще бывают для гипертоников вредны, поскольку содержат кофеин, который противопоказан при заболеваниях сердечно-сосудистой системы. Лучше заменить черный чай на зеленый, а натуральный кофе на напитки с цикорием.
Пороги лечения и факторы, обуславливающие необходимость медикаментозной терапии
В случае верхних пределов нормального артериального давления – 130-139/85-89 мм рт. ст. фармакотерапия используется только при существующем сердечно-сосудистом заболевании, особенно ишемической болезни сердца.
Пациентам с артериальной гипертензией I степени без признаков гипертензивного поражения органов-мишеней, рекомендуется антигипертензивная фармакотерапия, если у больного сохраняется гипертония, несмотря на изменения образа жизни.
Антигипертензивная фармакотерапия и изменение образа жизни рекомендуются трудоспособным пожилым пациентам – старше 65 лет, но не старше 80 лет, если систолическое артериальное давление находится в диапазоне 140–159 мм рт.ст., при условии хорошей переносимости терапии.
Медикаментозное лечение при повышенном давлении
Лекарства от гипертонии следует принимать последовательно и регулярно.
Для лечения высокого кровяного давления доступны следующие классы препаратов или антигипертензивные средства, одинаково подходящие для терапии вначале и в долгосрочной перспективе, будь то монотерапия или комбинированная терапия:
- Ингибиторы АПФ и антагонисты рецепторов АТ-1. Препараты этих классов активных веществ обладают сосудорасширяющим действием посредством нескольких различных путей реакции. Они ингибируют (подавляют) образование гормона, повышающего кровяное давление – ангиотензина II, постоянно снижают кровяное давление и предотвращают повреждение органов-мишеней. Противопоказания: беременность, гиперкалиемия, ангионевротический отек.
- Диуретики (мочегонные средства). Эти препараты, влияющие на почки, включают тиазидные диуретики и калийсберегающие диуретики. Они увеличивают выведение хлорида натрия и воды через почки и в сочетании с другими антигипертензивными препаратами усиливают их действие. В долгосрочной перспективе диуретики снижают артериальное давление за счет уменьшения реакции на сосудосуживающие стимулы. При приеме этих лекарств из организма в больших дозах выводится калий. Поэтому при приеме диуретиков необходимо употреблять в пищу продукты богатые калием: бананы, сухофрукты, картофель или калийсодержащие витамины. Не рекомендуется использовать диуретики при подагре.
- Бета-блокаторы. Это лекарства, блокирующие ß-рецепторы. Они подавляют действие некоторых гормонов стресса, например, норэпинефрина, адреналина в норме оказывающих стимулирующее действие на различные органы, в том числе и на сердце. Если ß-рецепторы заблокированы, частота сердечных сокращений, кровяное давление снижаются. Сердце бьется немного медленнее и чувствуется облегчение. Противопоказания: бронхиальная астма, атриовентрикулярная блокада высокой степени.
- Антагонисты кальция или блокаторы кальциевых каналов. Блокируют кальциевые каналы в клетках сердца и сосудистых мышц. Они уменьшают приток кальция в клетки, тем самым снижая напряжение сосудов и, следовательно, кровяное давление. Верапамил и дилтиазем противопоказаны при выраженной атриовентрикулярной блокаде, тяжелой сердечной недостаточности.
- Антагонисты альдостерона, например, спиронолактон. В основном используются у резистентных (устойчивых) к терапии пациентов.
Комбинация препаратов при лечении гипертонии
Большинству больных следует начинать лечение с комбинации двух препаратов в одной таблетке для повышения скорости, эффективности и предсказуемости контроля артериального давления. Начальная двухкомпонентная терапия гипертензии — стандарт лечения для большинства пациентов.
Предпочтительные комбинации двух препаратов для начальной терапии – ингибитор АПФ или блокатор ангиотензиновых рецепторов с блокатором кальциевых каналов, например, амлодипин, лерканидипин или диуретик. Альтернатива – бета-адреноблокатор в сочетании с диуретиком.
Тройную комбинацию препаратов, состоящую из блокатора РАС + блокатора кальция + диуретика, следует использовать, если артериальное давление не может контролироваться с помощью комбинации из двух таблеток. Препарат для терапии резистентной к лечению артериальной гипертензии – спиронолактон.
Лечение лекарствами от артериального давления иногда воспринимается пациентами как стресс, так как падение артериального давления вначале вызывает вялость. Тело сначала адаптируется и привыкает к более низкому кровяному давлению, поэтому вначале лекарство следует вводить постепенно, т. е. сначала с низкой дозы, постепенно ее увеличивая. Адаптация происходит в течение месяца.
Напитки из ягод
В рецептах народной медицины можно встретить множество ягод, которые снижают артериальное давление. Одной из часто вручаемых ягод является клюква. Она содержит витамин C и обладает противовоспалительным свойством.
Сок на ее основе может стать помощникам людям, испытывающим перепады АД. Ежедневное употребление клюквенного напитка способствует уменьшению воспалительного процесса на стенках кровеносных сосудов. Хорошо нормализует АД, расширяет сосуды, нормализуя при этом приток крови к сердцу.
Полезные ягоды от гипертонии, из которых можно делать лечебные коктейли:
- Калина. Содержит флавоноиды и нужные витамины.
- Смородина черная. Богата аскорбиновой кислотой.
- Черноплодная рябина. Укрепляет вены и сосуды, улучшает кровообращение.
- Черника и голубика. Выводят холестерин и чистят сосуды.