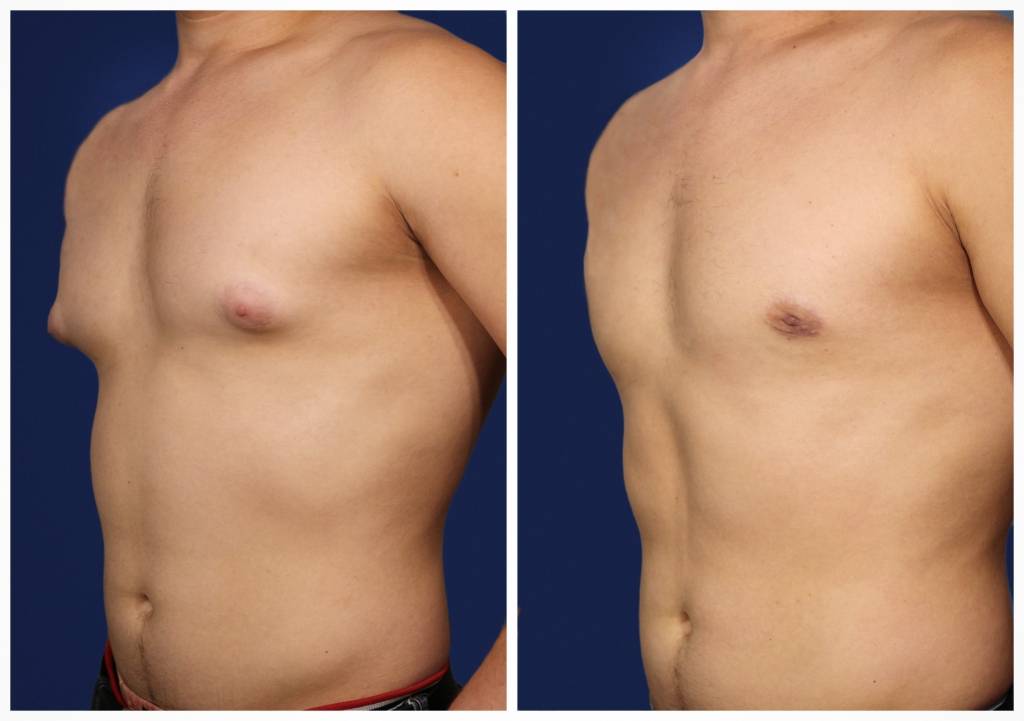
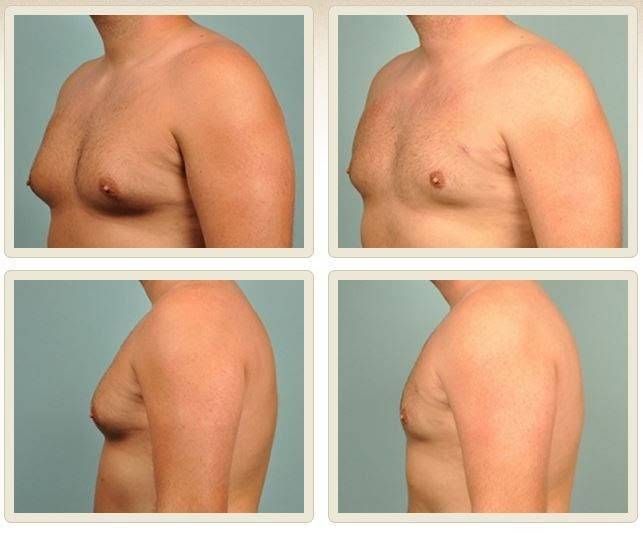
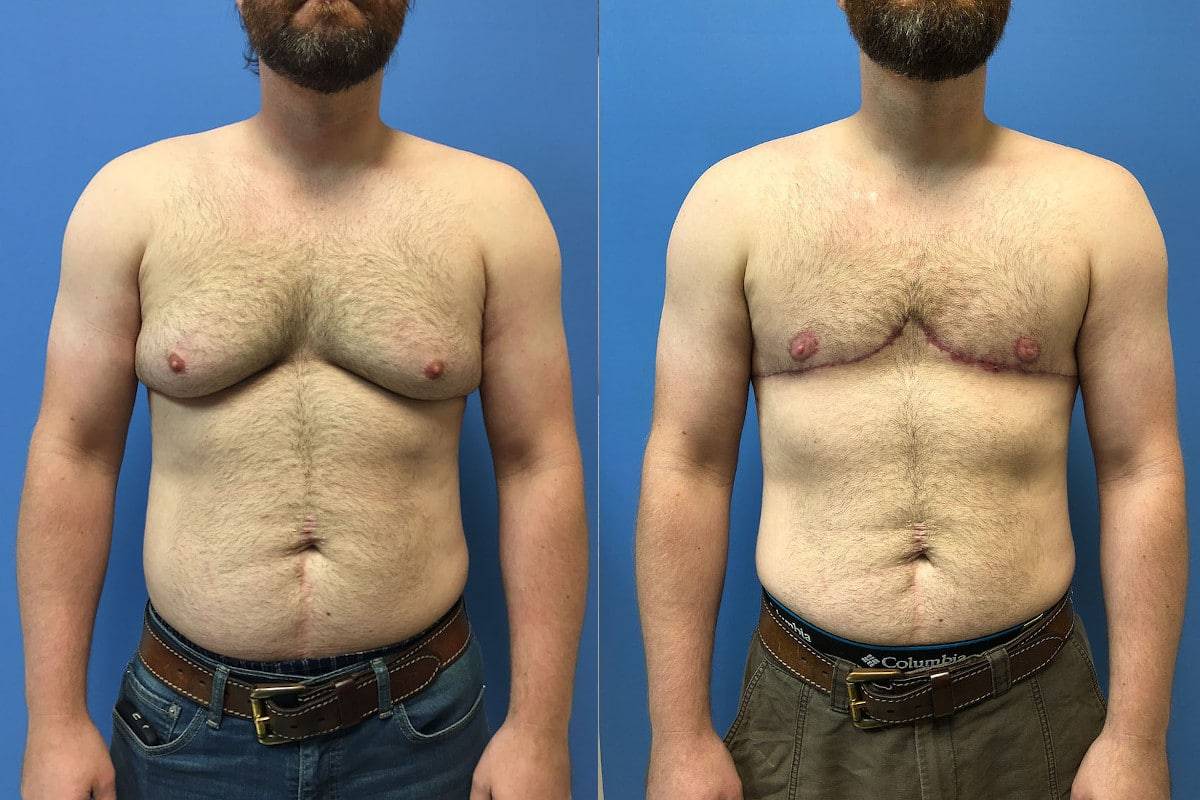
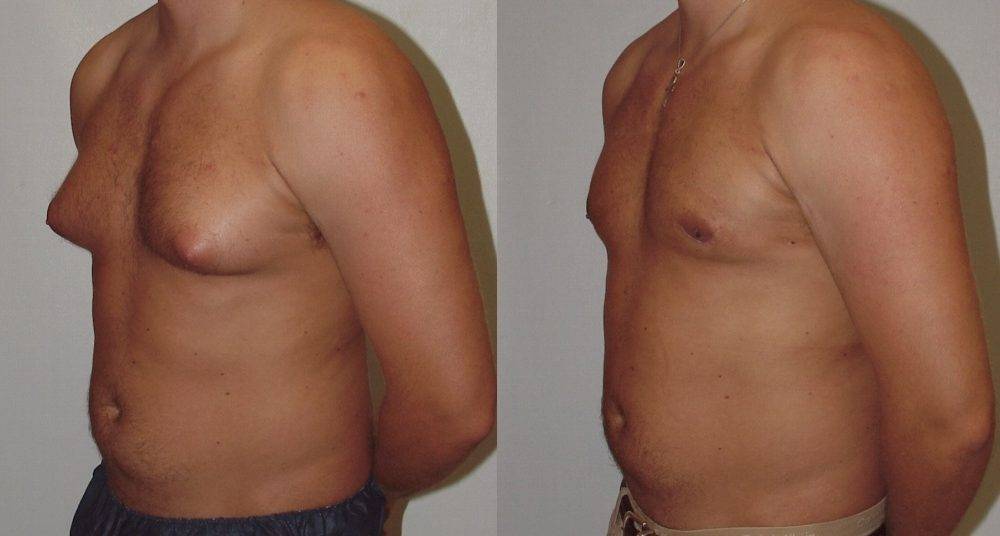
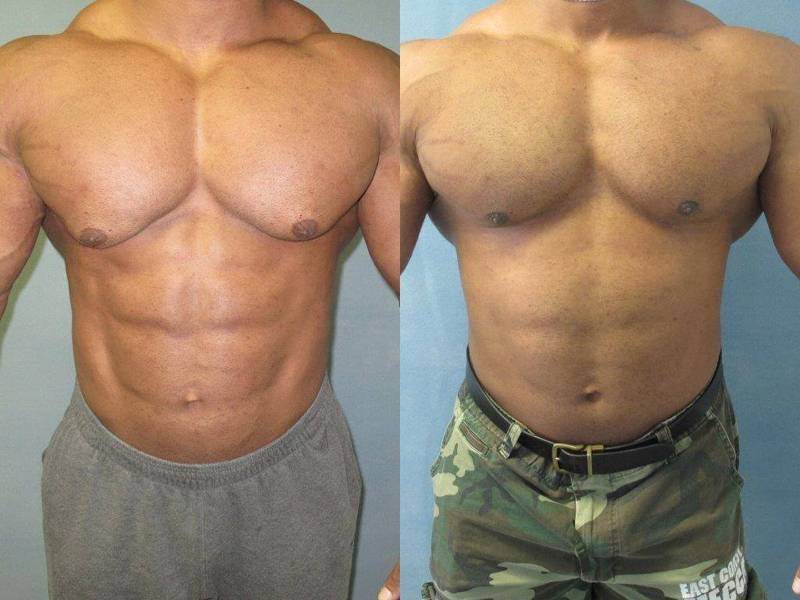
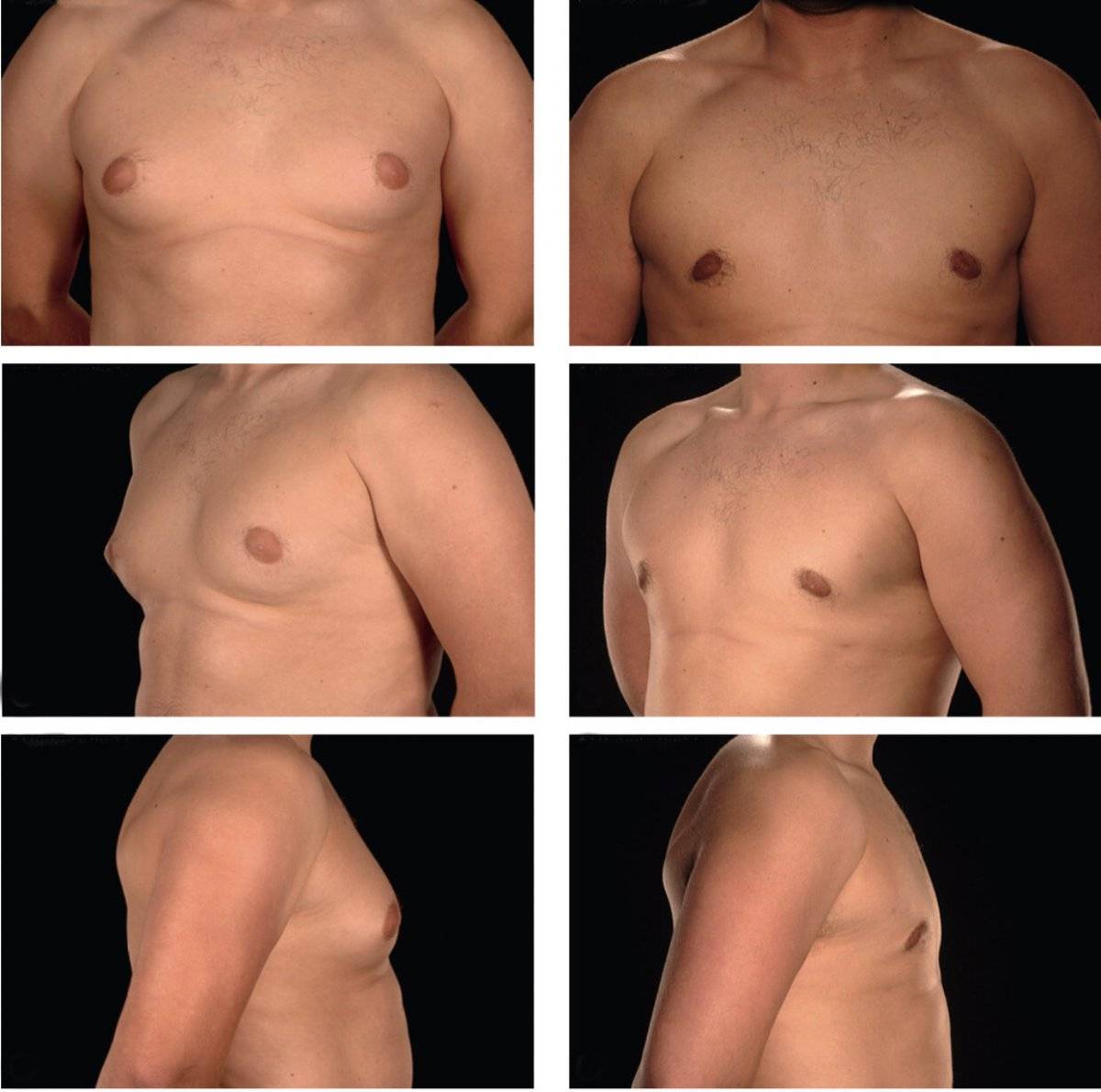
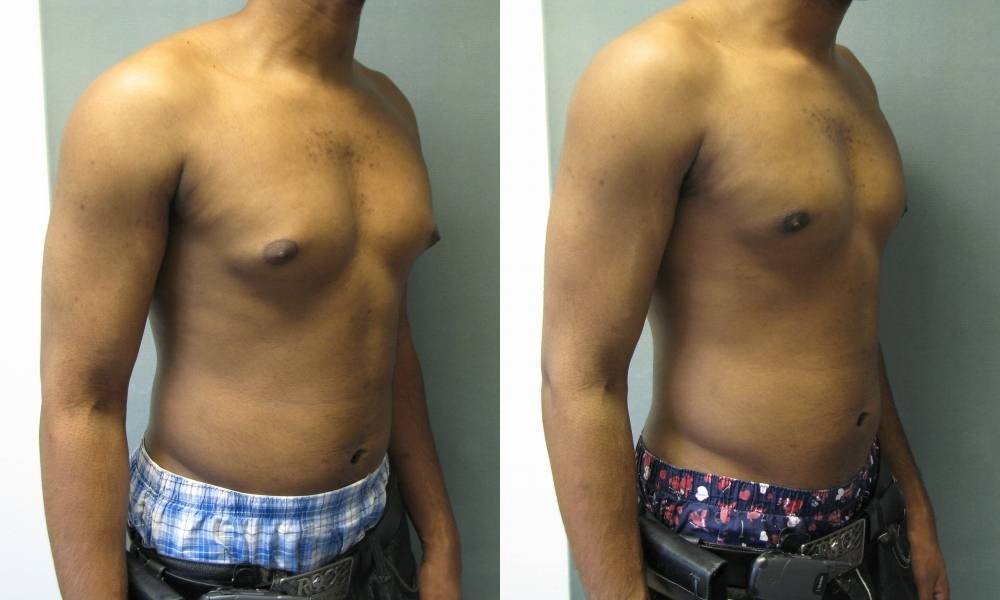
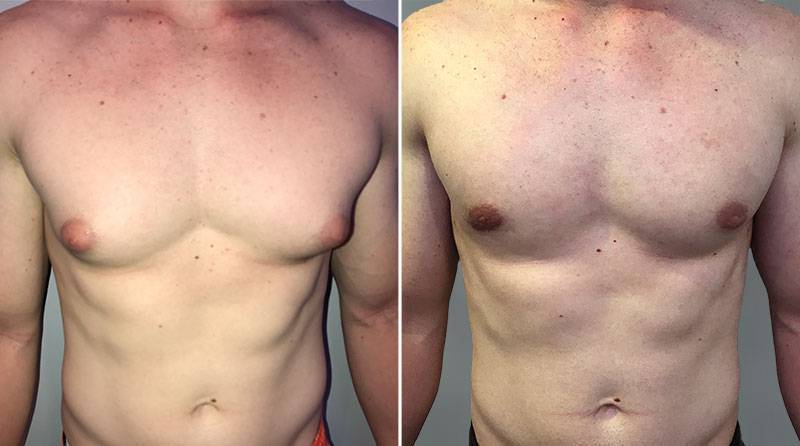
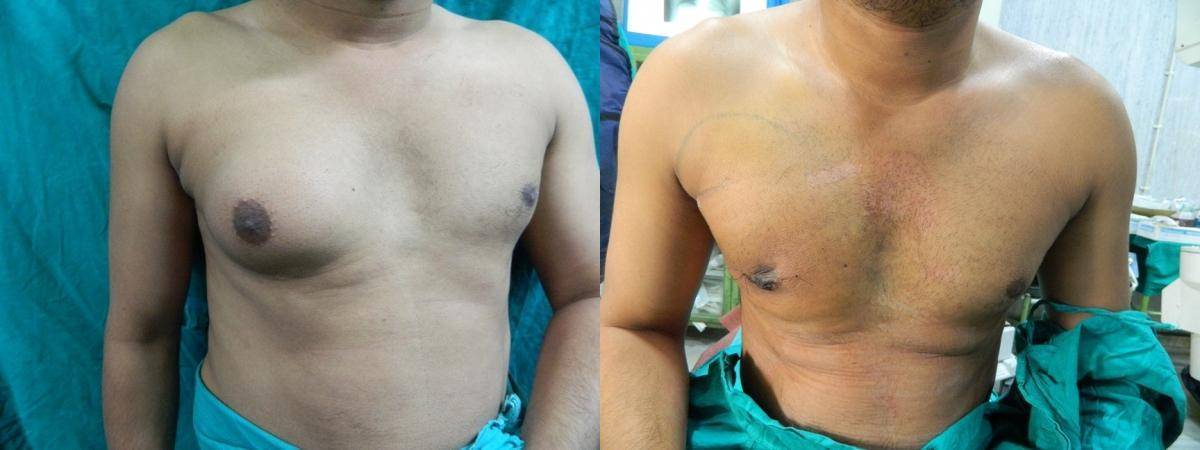
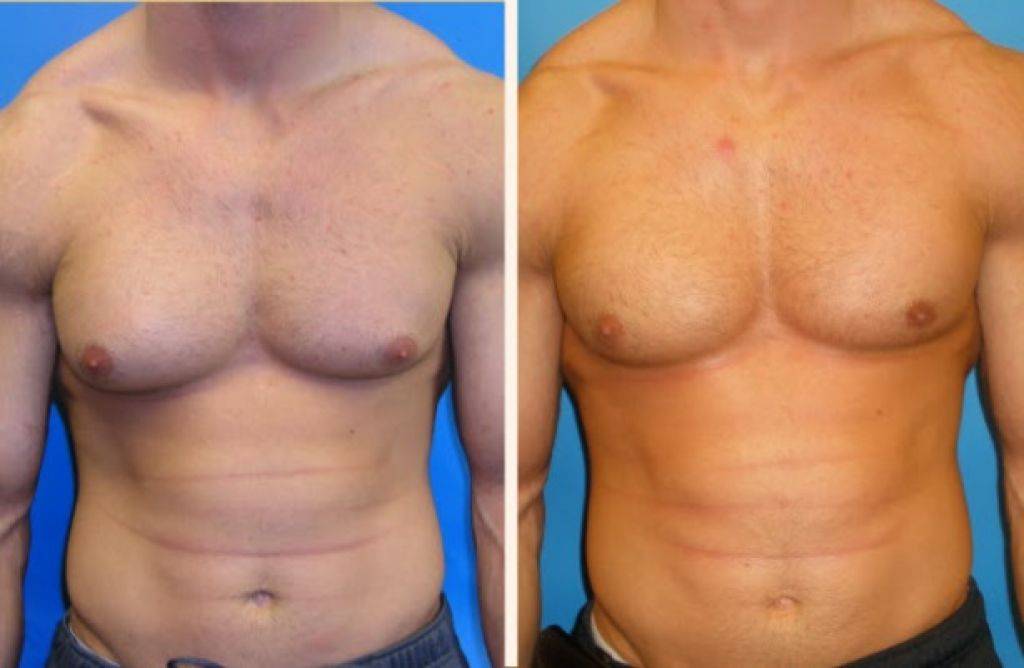
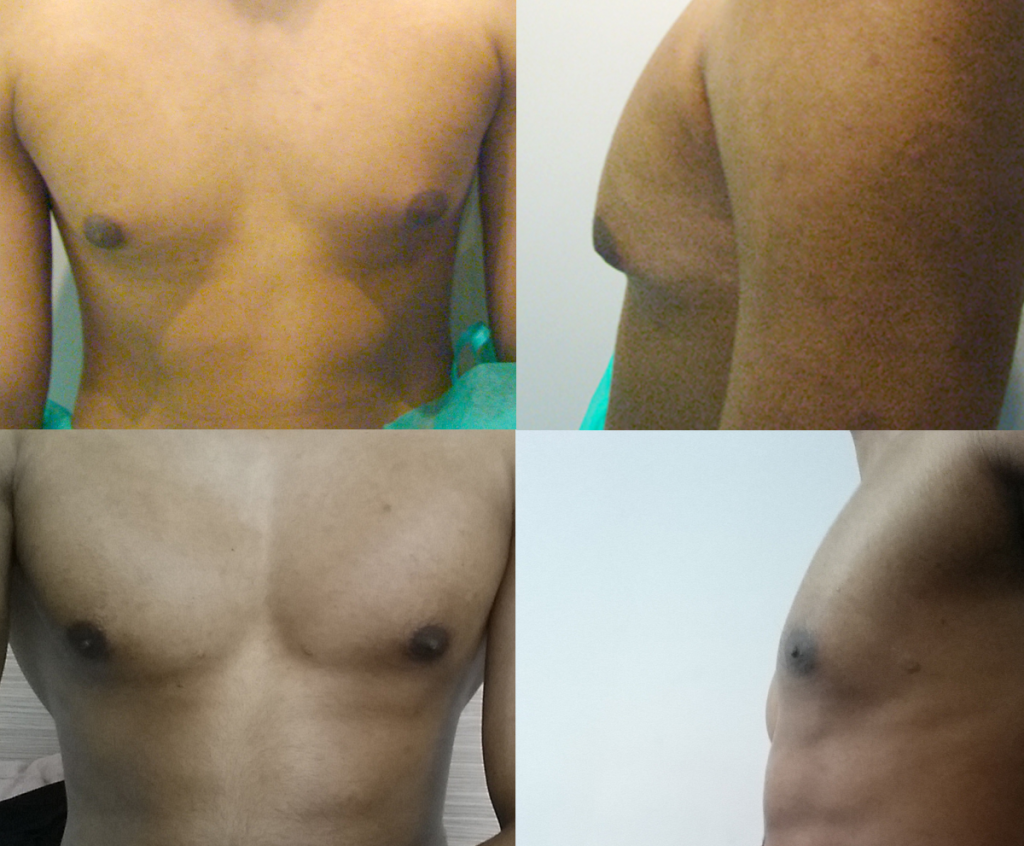
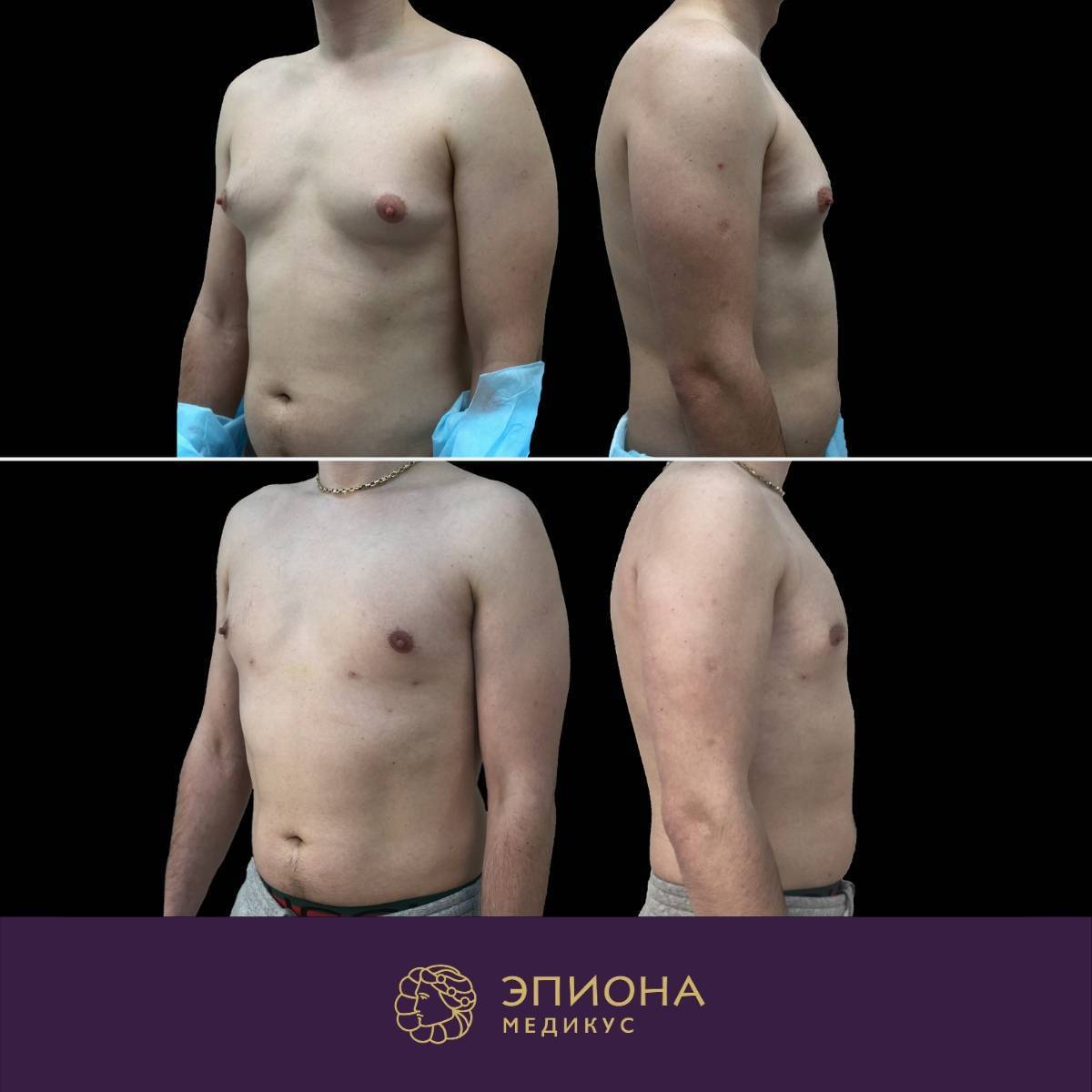
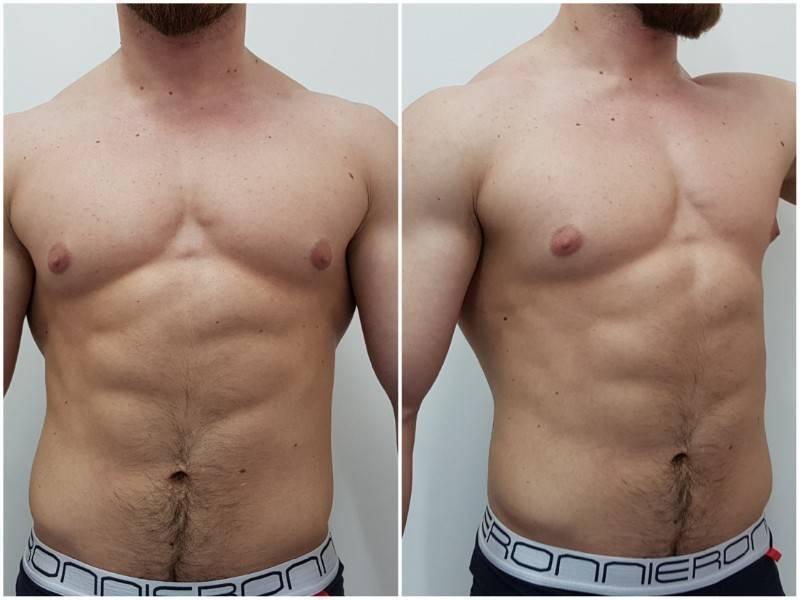
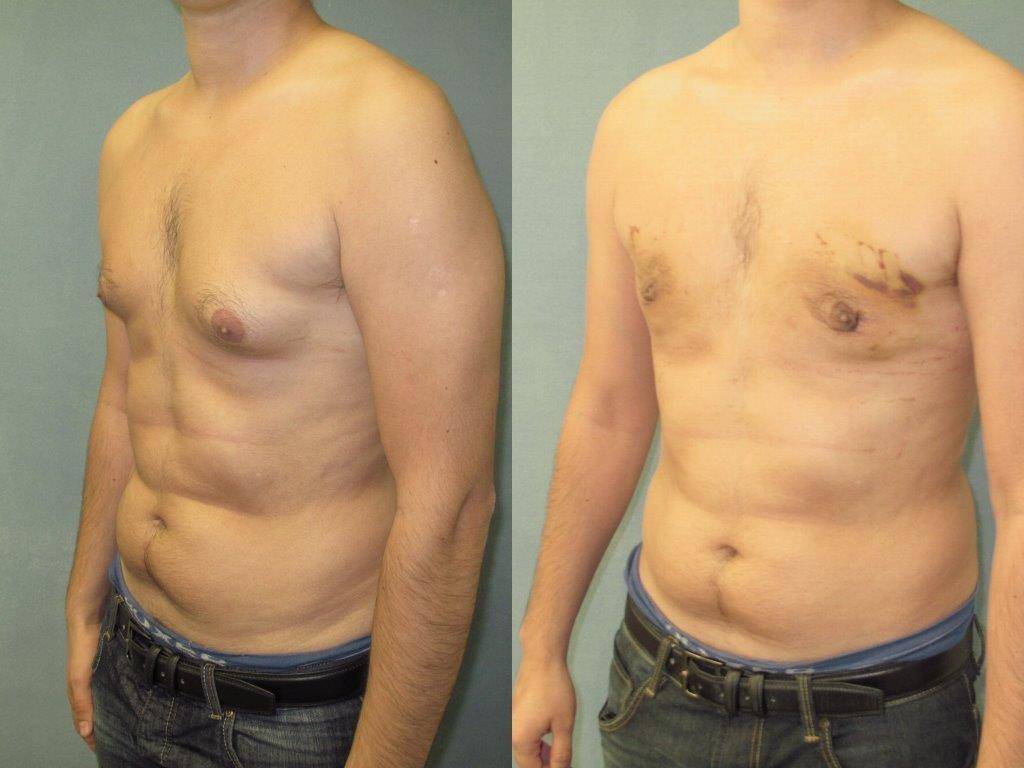
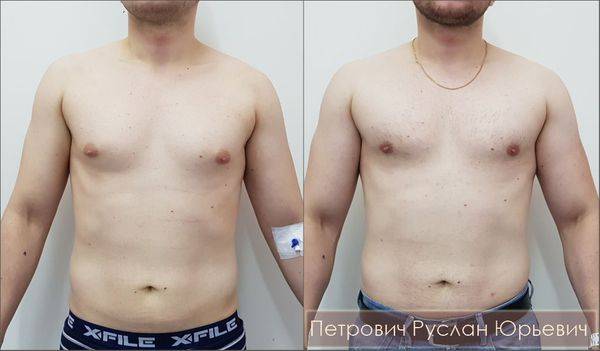
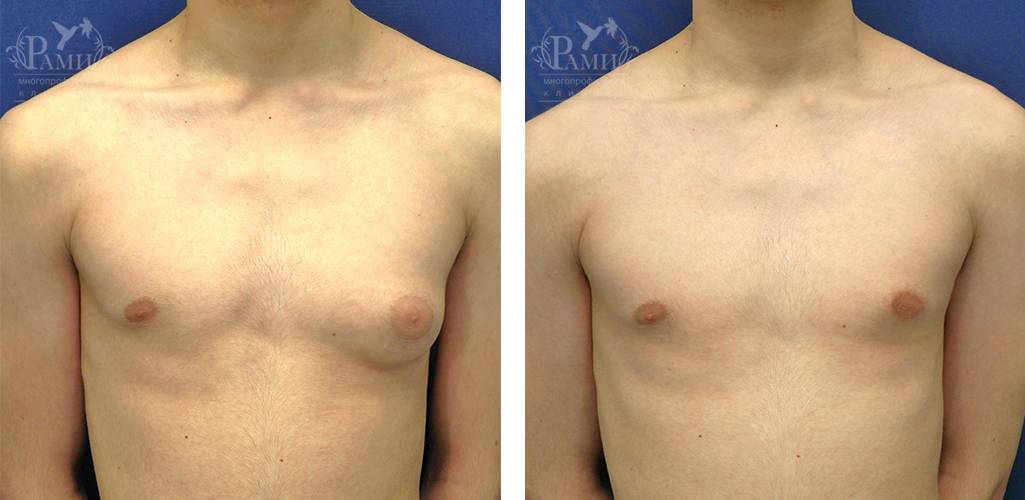
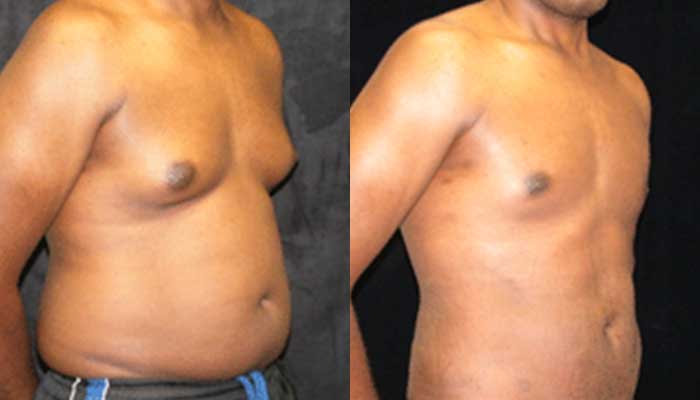
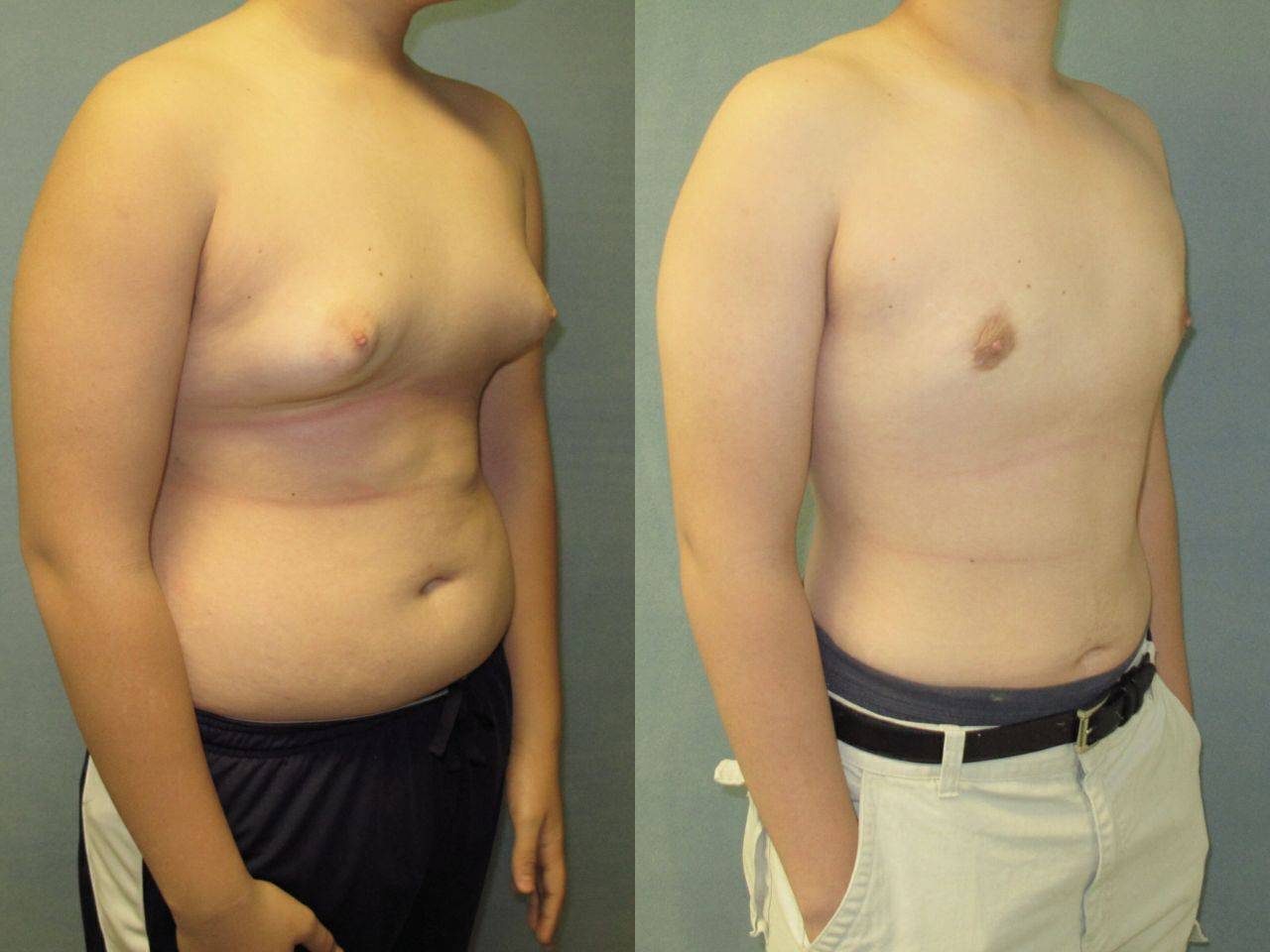
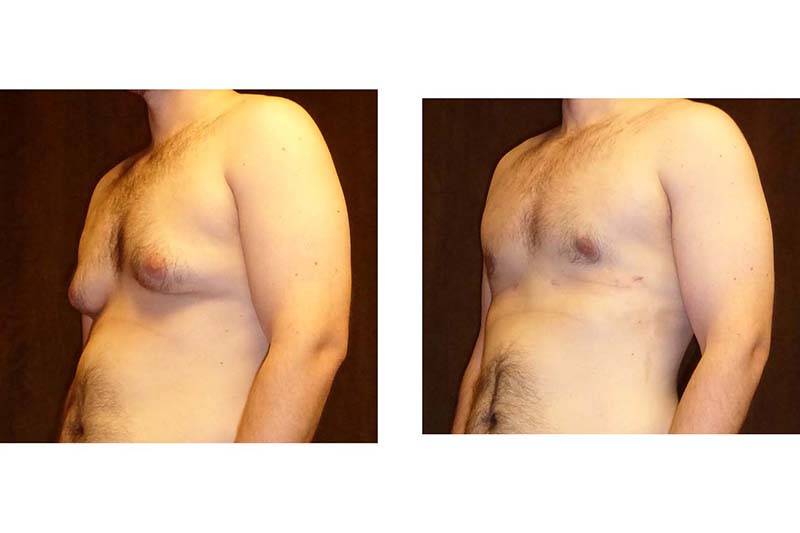
Симптомы гинекомастии
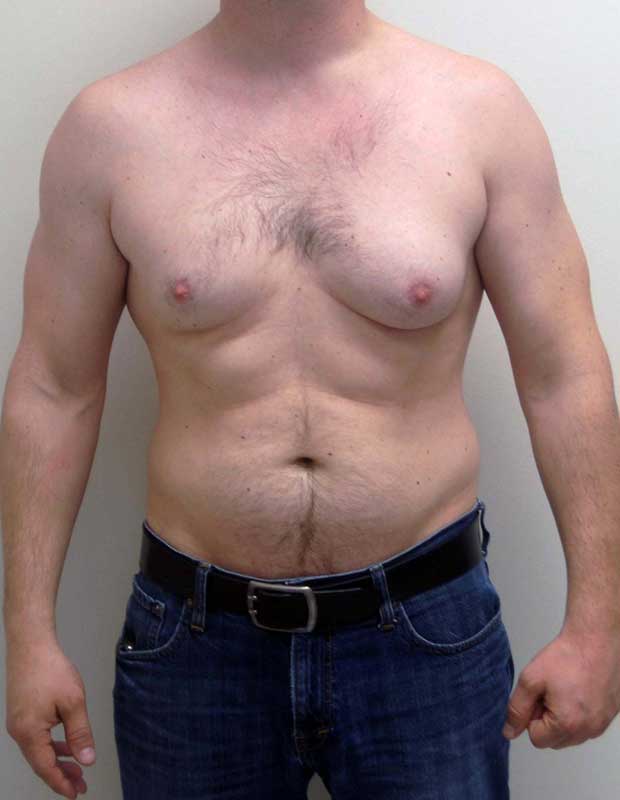
Грудные железы увеличиваются в размерах, при пальпации отмечается болезненность, уплотнение, набухание, повышение чувствительности и болезненность в области сосково-ареолярного комплекса.
В случаях, когда гинекомастия вызвана ростом уровня пролактина, развивается эректильная дисфункция вплоть до импотенции и сопутствующая олигоспермия. В некоторых случаях либидо угасает полностью, присоединяются нервные расстройства.
Выделяют 3 стадии течения заболевания:
- пролиферация – период роста железистой ткани, длительностью до 4-х месяцев, возможно обратное развитие при условии адекватного лечения;
- промежуточная – длительностью от 4 до 12-ти месяцев, разросшаяся железистая ткань созревает, обратное развитие частичное;
- фиброзная – через 1 год от начала, разрастается опорная фиброзная ткань, заполняются жировые клетки, обратному развитию не подлежит.
Опасны следующие симптомы: появление уплотнений и язв, сморщенная кожа, втянутый сосок, выделения из него, увеличение прилежащих лимфатических узлов. Эти симптомы с большой вероятностью указывают на рак грудной железы. При любых симптомах, подозрительных на развитие гинекомастии, следует обратиться к врачу-маммологу.
Реабилитация
Комплекс постоперационной реабилитации состоит из следующих пунктов:
- В первые три дня после операции пейте только воду и ограничьтесь сухой пищей. Если она хорошо переносятся, переходите к регулярному щадящему питанию.
- Не водите машину в течение 48 часов после процедуры или во время приема обезболивающих.
- Только через 4 недели можно возобновить легкую физическую нагрузку, например, быструю ходьбу.
- В течение первых 6 недель не поднимайте ничего тяжелее литра воды.
- К работе можно будет вернуться в течение 2 недель после операции.
- Умеренные отеки и кровоподтеки следует ожидать в течение первых 2-3 недель после операции.
- Душ можно будет принять через 48 часов после операции.
- Не курите в течение первого месяца после операции, так как это препятствует заживлению ран и может привести к серьезным осложнениям.
Хирург снимет повязку при первом послеоперационном посещении. До этого момента необходимо стараться не мочить повязку в душе. Наряду с приемом обезболивающих рекомендуется соблюдать диету с высоким содержанием клетчатки. Кроме того, хирург назначит антибиотики для предотвращения инфекции.
Механизм развития
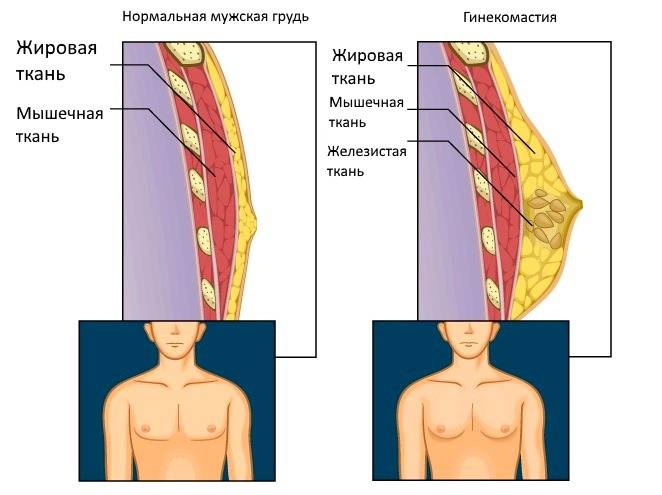
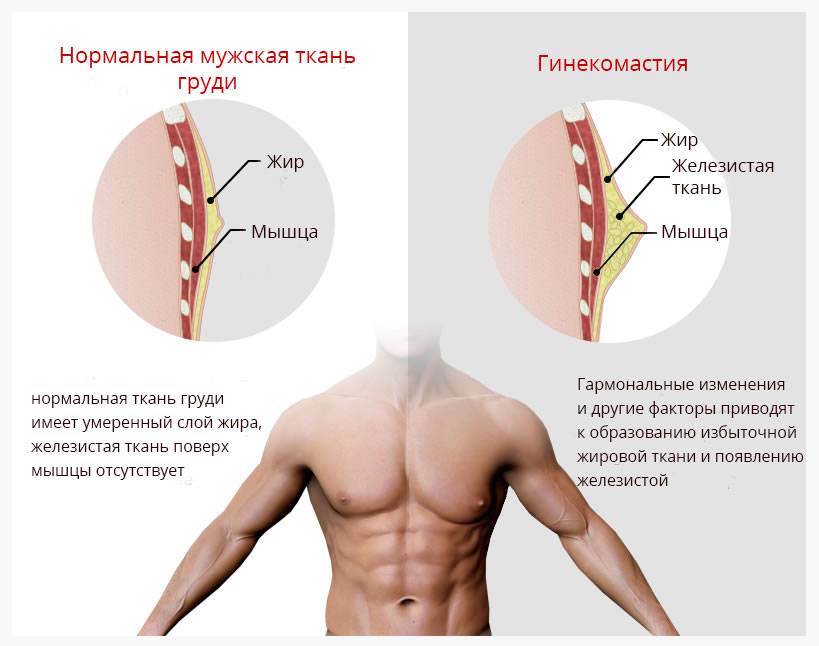
У мужчин грудные железы являются рудиментарным органом, утратившим в процессе эволюционного развития свое первоначальное назначение. Они состоят из жировой ткани, незначительного количества железистой ткани с протоками, соска и ареолы.
Развитие железистой ткани и протоков, а также их функционирование зависят преимущественно от эстрогенов (женских половых гормонов) и прогестерона, а также от пролактина (гормона гипофиза), который стимулирует образование в молочных железах рецепторов, восприимчивых к эстрогенам.
Андрогены (мужские половые гормоны) синтезируются в яичках и надпочечниках. В периферической ткани, преимущественно жировой, под влиянием фермента ароматазы они частично трансформируются в женские половые гормоны. В клетках печени эстрогены подвергаются быстрому разрушению за счет соединения с серой и глюкуроновой кислотой и выводятся почками. В организме мужского пола эстрогены в норме составляют ничтожную долю (0,001%) от содержания андрогенов — тестостерона и более активной его формы дигидротестостерона.
Под влиянием определенных факторов соотношение половых гормонов изменяется в пользу эстрогенов, в результате чего и возникают соответствующие синдрому изменения в грудных железах. Основные причины гинекомастии следующие:
- абсолютное повышение содержания эстрогенов в крови, связанное с увеличением их продукции железами или гормонпродуцирующей опухолью;
- относительное увеличение эстрогенов (при их нормальном уровне в крови), которое является результатом снижения содержания андрогенов;
- снижение чувствительности клеток-мишеней тканей к воздействию андрогенов при нормальном содержании в организме женских и мужских половых гормонов, в результате чего преобладает эффект эстрогенов.
Причиной развивающегося роста мужских молочных желез могут быть и патологические процессы:
- дефицит мужских гормонов;
- перепроизводство эстрогена;
- гиперпролактинемия (увеличение производства пролактина);
- неконтролируемый прием лекарств, стероидов (тамоксифен, креатин, метан и др.), наркотиков (марихуана, амфетамины);
- рак молочной железы;
- другие заболевания (цирроз печени, гиперактивность или недостаточность щитовидной железы, почечная недостаточность).
Гинекомастия может появляться также из-за генетических и наследственных факторов. Очень часто она бывает идиопатической, связанной с неизвестными причинами, или является следствием ожирения, гормональных проблем.
Если, кроме увеличения груди, вас мучают другие симптомы, например, потеря либидо, импотенция, хроническая усталость или беспокойство, вы должны проконсультироваться с врачом, поскольку все это может указывать на более серьезные заболевания. Медицинская диагностика, проводимая в таких случаях, обычно включает в себя анализ определенных гормонов в крови, УЗИ или компьютерную томографию.
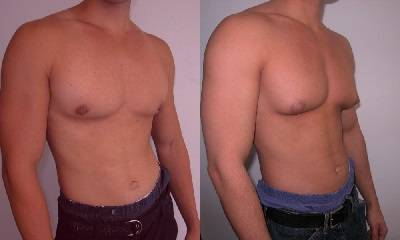
Исходы, прогноз и осложнения
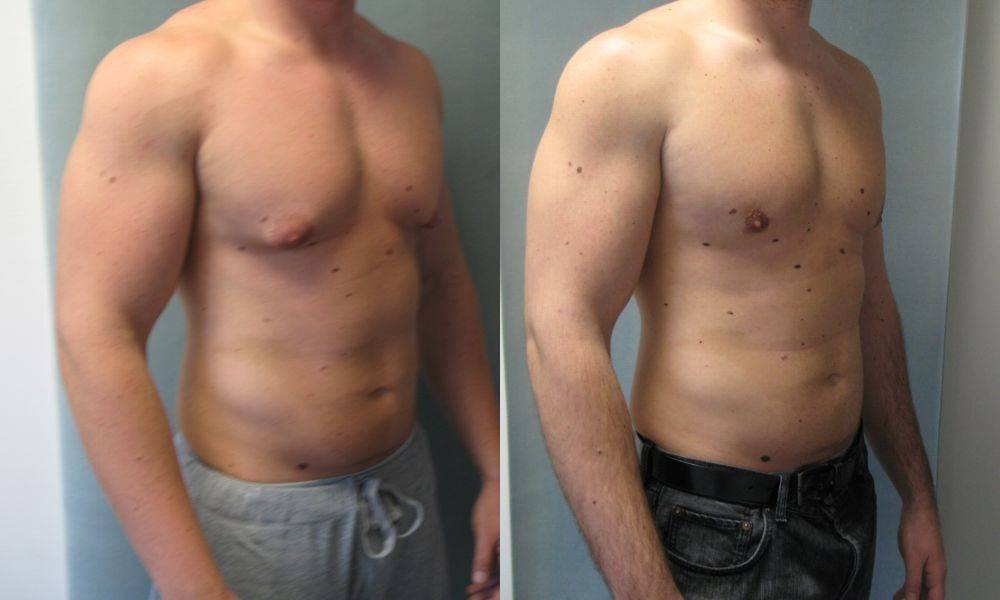
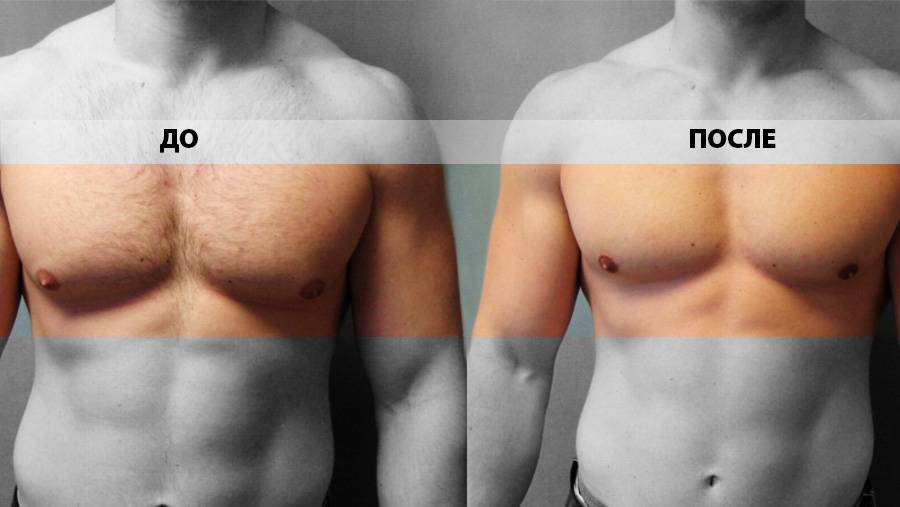
Только комплексный подход может привести к предсказуемым результатам в хирургическом лечении гинекомастии. Нашей отправной точкой для всех случаев гинекомастии является липосакция, даже в тех случаях с твердыми субареолярными железами, поскольку она облегчает последующее открытое иссечение. Технически проще также проводить липосакцию в начале операции, а не после удаления. Мы используем обычную липосакцию только тогда, когда ультразвуковая липосакция недоступна.
У пациентов, у которых открытое удаление не является обязательным по внешнему виду и консистенции, мы всегда соглашаемся на открытое удаление, если липосакция оставляет значительную остаточную стромальную ткань.
Всякий раз, когда имеется избыток кожи и / или птоз, мы предпочитаем устранять избыток кожи при первичной операции, особенно в случаях плохой или пограничной эластичности кожи. Это делается для того, чтобы избежать послеоперационной избыточности кожи.
Выбор техники уменьшения кожи во многом зависит от предпочтений хирурга.
Возможные последствия гинекомастии
- Кровотечение и образование гематомы
- Образование серомы
- Инфекционное заболевание
- Некроз кожи / соска
- Контурная деформация, такая как инверсия соска или депрессия
- Измененное ощущение сосков
- Избыточность кожи
- Остаточная асимметрия
- Неблагоприятные рубцы (широкие, гипертрофия, келоид, пигментация)
- Чрезмерная коррекция, недостаточная коррекция
- Периодическая потребность в ревизионной хирургии: асимметрия, остаточные ткани, депрессивные соски
Диагностика
Тщательный анамнез важен для определения первопричины гинекомастии и исключения рака молочной железы и других опухолей. С другой стороны, следует отметить, что около 25% случаев гинекомастии могут быть идиопатическими (причина не известна).
Необходимо учитывать при обследовании
- возраст пациента,
- начало и продолжительность увеличения груди,
- симптомы ассоциированной боли,
- недавнее изменение веса и
- возможные эндокринные нарушения.
Необходимо установить принимаются ли какие-то лекарственные или наркотические средства, так как они могут вызывать до 10–20% случаев гинекомастии.
При физикальном осмотре гинекомастия определяется как разросшаяся железистая ткань под сосково-ареолярным комплексом и может быть различного размера.
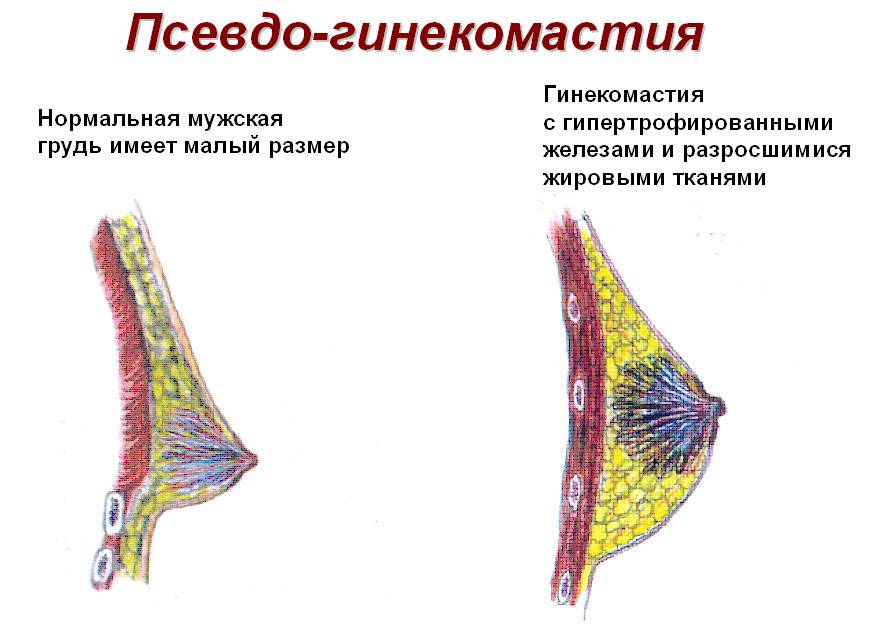
Истинную гинекомастию необходимо дифференцировать от псевдогинекомастии, или ложной гинекомастии, которая проявляется гипертрофией жировой ткани без пролиферации самой железы.
Рак молочной железы встречается редко и составляет менее 1% злокачественных новообразований у мужчин (по данным Великобритании и США). Обычно он проявляется с одной стороны и ощущается как твердая масса, расположенная вне сосково-ареолярного комплекса.
В рамках системного обзора физическое обследование должно включать поиск признаков хронического заболевания щитовидной железы, почек или печени, половых органов
При осмотре гениталий также важно следить за массой яичек или их атрофией. Иногда может встречаться увеличение печени
Лабораторное исследование
Биохимическая оценка включает тесты на определение функции печени, почек и щитовидной железы, а также уровень тестостерона, пролактина, фолликулостимулирующего и лютеинизирующего гормона в сыворотке крови.
Дополнительные тесты могут быть необходимы в случаях недавней или симптоматической гинекомастии, чтобы исключить опухоли. Например, уровни эстрогенов в сыворотке крови, хорионического гонадотропина человека (ХГЧ), дегидроэпиандростерона и 17-кетостероидов в моче.
Рутинная маммография и УЗИ молочной железы с биопсией или без нее обычно не рекомендуются, за исключением случаев, когда подозревается рак молочной железы, или пациент имеет одностороннее увеличение груди.
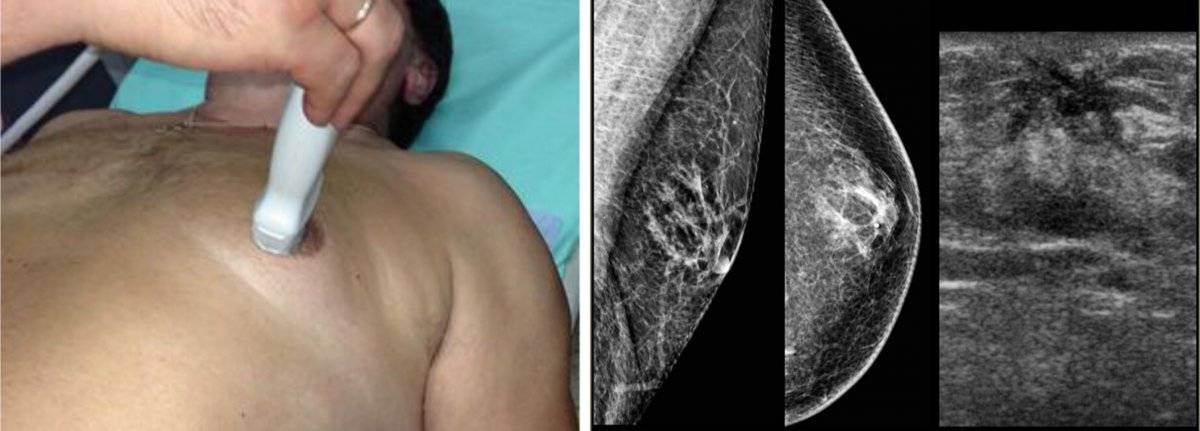
Точно так же ультразвуковое исследование яичка или компьютерная томография брюшной полости могут быть выполнены, если яичко или надпочечник увеличиваются в размерах.
Диагностическая оценка гинекомастии
- Лабораторные тесты:
- тестостерон
- эстроген-β-хорионический гонадотропин человека
- пролактин, фолликулостимулирующий гормон и лютеинизирующий гормон
- мочевина и электролиты
- Функциональные тесты печени
- Функциональные тесты щитовидной железы (тироксин и тиреотропный гормон)
- Инструментальное обследование
- УЗИ молочной железы
- Маммография
- Компьютерная томография брюшной полости
- ± УЗИ яичка
- Основная или тонкоигольная биопсия
Отбор пациентов
Для гинекомастии были предложены различные клинические и гистологические классификации. Классификация Simon является наиболее практичной, поскольку она учитывает не только размер груди, но и количество избыточной кожи.
Гинекомастия у новорожденных
Примерно от 60 до 90% новорожденных мальчиков имеют немного увеличенную грудь в первые недели жизни. Однако это временное явление. Оно проходит через несколько недель или месяцев. Дети мужского пола контактируют с материнскими (женскими) гормонами во время беременности и в первые несколько недель жизни.
Эстроген проходит к ребенку через плаценту и грудное молоко. Печень ребенка не может эффективно расщеплять этот гормон в первые недели жизни. Поэтому сначала эстроген оказывает большое влияние на развитие ребенка, и может наблюдаться небольшое увеличение груди.
Мальчики, у которых симптомы сохраняются до второго года жизни, имеют повышенный риск развития пубертатной гинекомастии.
Где лечить гинекомастию и у какого специалиста?
Наиболее разумной тактикой лечения гинекомастии является обращение в специализированный центр эндокринологии и эндокринной хирургии, где ведут прием маммолог и эндокринолог. Маммолог в таком случае проведен тщательное УЗИ грудных желез и выяснит их размеры, при необходимости выполнит пункцию грудных (молочных) желез. Эндокринолог при этом проведет подробное обследование пациента с целью исключения сопутствующих гормональных нарушений, опухолевых процессов, побочных эффектов лекарственных средств. Маммолог в случае необходимости оперативного лечения по удалению гинекомастии самостоятельно проведет хирургическое вмешательство – таким образом, на всех этапах диагностики и лечения пациент будет находиться под контролем одних и тех же специалистов. Вместе эти специалисты помогут пациенту не только избавиться от увеличения грудных желез, но и выяснить причину развития этого заболевания.
Северо-Западный центр эндокринологии проводит лечение гинекомастии с участием следующих специалистов:
| Любимов Михаил Владимирович, хирург-маммолог, кандидат медицинских наук, доцент кафедры хирургии Санкт-Петербургского государственного педиатрического медицинского университета. Проводит УЗИ молочных и грудных желез, пункцию опухолей молочных и грудных желез. | |
| Русаков Владимир Федорович, терапевт-эндокринолог, кандидат медицинских наук, доцент кафедры терапии усовершенствования врачей с курсом эндокринологии, член Российской ассоциации эндокринологов. Проводит УЗИ щитовидной железы | |
| Ишейская Мария Сергеевна, терапевт-эндокринолог, член Российской ассоциации эндокринологов. Проводит УЗИ щитовидной железы | |
| Быченкова Елизавета Вадимовна, терапевт-эндокринолог, член Российской ассоциации эндокринологов, Европейской тиреологической ассоциации. Проводит УЗИ щитовидной железы |
Для записи на консультации специалистов центра необходимо позвонить по телефонам филиалов Северо-Западного центра эндокринологии:
– Петроградский филиал (Санкт-Петербург, Кронверкский пр., д. 31, 200 метров от станции метро «Горьковская», тел. 498-10-30, с 7.30 до 20.00, без выходных);
– Приморский филиал (Санкт-Петербург, ул. Савушкина, д. 124, корп. 1, 250 метров направо от станции метро «Беговая», тел. 565-11-12, с 7.30 до 20.00, без выходных);
– Выборгский филиал (г. Выборг, пр. Победы, д. 27А, тел. 36-306, с 7.30 до 20.00, без выходных).
Гинекомастия и хронические заболевания
Гормональный баланс организма может быть нарушен из-за болезни.
Печень, отвечающая за расщепление гормонов, особенно эстрогена, играет здесь особенно важную роль.
При циррозе печени наблюдается избыток женских гормонов, также возникает гинекомастия. Причина гинекомастии при этом заболевании печени неясна и, вероятно, многофакторна.
Почки также могут вызвать гинекомастию. В случае почечной недостаточности нарушение фильтрации также влияет на гормональный баланс или снижение секреции тестостерона. Гемодиализ приводит к частичному снятию гинекомастии, вызванной неправильным питанием.
При эндокринных нарушениях, в частности, гипертиреозе (чрезмерная секреция гормонов щитовидной железы), стимулирующем выработку избыточного эстрогена, может произойти увеличение груди.
При тяжелом недоедании, таком как при анорексии, резко падает уровень тестостерона и печень перестает нормально функционировать. Если после такой фазы голода человек перейдет на обычную диету, то уровень гормонов еще какое-то время будет нарушен, что может привести к гинекомастии. Однако в течение года-двух организм приходит в норму.
Потеря одного или обоих яичек также может изменить соотношение тестостерон – эстроген и привести к гинекомастии.
Причины развития и виды гинекомастии
В зависимости от типа ткани, за счет разрастания которой увеличивается мужская грудь, гинекомастию разделяют на несколько видов.
В случае ложной гинекомастии (липомастии) грудь у мужчины приобретает нетипичные очертания за счет роста подкожной жировой ткани. И тогда решением проблемы могут стать спортивные упражнения, диета, липосакция при гинекомастии (удаление избытка жировой ткани грудной железы).
Однако иногда проблема возникает по другим причинам и требует иных способов решения.
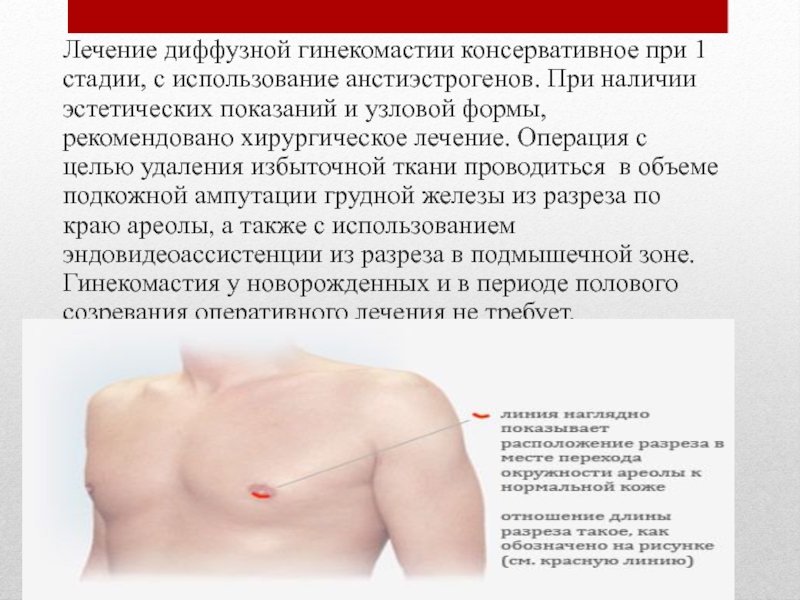
Истинной гинекомастией называют одно- или двустороннее увеличение грудной железы за счет разрастания железистой или соединительной ткани.
Истинная гинекомастия не всегда связана с тревожными изменениями в организме. Как вариант нормы она может сопровождать мужчину на протяжении трех периодов его жизни (так называемая физиологическая гинекомастия); это состояние обычно не нуждается в коррекции и проходит без последствий.
Проявления физиологической гинекомастии связаны с естественным изменением уровня мужских половых гормонов:
Гинекомастия у новорожденных объясняется проникновением через плаценту в организм мальчика материнских половых гормонов эстрогенов.Гинекомастия у подростков (иначе – пубертатная гинекомастия) вызывается сверхактивной выработкой гонадотропинов в период полового созревания; с нормализацией гормонального фона симптомы проходят.Гинекомастия у пожилых связана с возрастным уменьшением производства тестостерона и повышением уровня эстрогенов.
Термин «патологическая гинекомастия» используют, когда гипертрофию грудных желез вызывают различные болезненные состояния, провоцирующие следующие гормональный дисбаланс в организме мужчины:
- нарушение баланса эстрогена и тестостерона;
- увеличение концентрации в крови гормона пролактина;
- нарушения обмена на фоне эндокринных расстройств;
- тяжелые патологии неэндокринной природы;
- прием влияющих на гормональный фон медикаментов;
- прием мужчинами анаболических стероидов или андрогенов для роста мышечной массы (гинекомастия у спортсменов);
- длительные стрессовые состояния, истощение организма).
Смешанная или сочетанная гинекомастия представляет собой патологию, при которой грудная железа у мужчины увеличивается из-за чрезмерного разрастания соединительной, железистой и жировой ткани.
В случаях, когда причины развития патологии неясны, применяется термин «идиопатическая гинекомастия».
Как выявить гинекомастию?
Постановка диагноза складывается из сбора информации о жизни пациента (анамнеза) и оценки результатов физикальных, лабораторных и инструментальных способов исследования.
Из данных о жизни пациента и о течении болезни особую ценность представляют данные семейного и лекарственного анамнеза (наследственные заболевания в семье, информация о приеме лекарственных препаратов, особенно требовавших длительного приема), а также сведения о длительности и динамике увеличения грудных желез.
Физикальное обследование больных включает в себя осмотр и пальпацию (ощупывание) грудных желез, органов брюшной полости, половых органов, а также оценку степени развития вторичных половых признаков. При подозрении на гинекомастию обязательна консультация эндокринолога!
Это правило является обязательным – хотя лечением гинекомастии занимаются маммологи, без консультации опытного эндокринолога ведение пациента с гинекомастией невозможно.
Лабораторные методы диагностики данного заболевания включают проведение обязательного спектра лабораторных анализов, который включает в себя биохимический анализ крови (определение показателей печеночных трансаминаз – АЛТ, АСТ, билирубина, креатинина, мочевины и др.), анализы на содержание в крови женских и мужских половых гормонов (эстрадиол, тестостерон, ДГЭА-сульфат, фолликулостимулирующего гормона, лютеинизирующего гормона), гормонов щитовидной железы – ТТГ, Т4 св., Т3 св., пролактина, а также ХГЧ (хорионического гонадотропина человека). Проводится исследование ПСА (простатоспецифического антигена) для исключения опухоли предстательной железы.
В качестве дополнительных методов исследования, при подозрении на опухолевые поражения, проводят компьютерную томографию рекомендуемых врачом органов (прежде всего – надпочечников), а также магнитно-резонансную томографию гипофиза.
Для определения истинности или ложности гинекомастии, а также для исключения опухолевого процесса в грудной железе проводят ультразвуковое исследование грудных желез и подмышечных лимфоузлов. В обязательном порядке проводится УЗИ щитовидной железы.
Гинекомастию у мужчин следует дифференцировать с раком грудной железы, для которого характерны изменения кожи железы, втягивание соска и кровянистые выделения из него, уплотнения в грудной железе, фиксацию грудной железы к подлежащим мышцам, а также увеличение подмышечных лимфатических узлов. При подозрении на рак рекомендуется проведение маммографии и биопсии грудных желез под контролем УЗИ.
СИМПТОМЫ ГИНЕКОМАСТИИ
Может быть двусторонним и односторонним. Проявляется появлением уплотнения в ткани грудной железы и ее увеличением, может сопровождаться болезненными ощущениями при прикосновении. При пальпации определяется плотноэластическое подвижное образование с четкими контурами, безболезненное. Размер увеличения грудной железы может быть различен – от 1 до 10 см. В среднем размер составляет около 4 см. Внешне выглядит как женская грудь небольшого размера. Регионарные лимфатические узлы не увеличены. Боль обусловлена быстрым ростом железистой ткани.
Часто симптомы гинекомастии бывают в определенные возрастные периоды:
- период новорожденности;
- половое созревание (от 12 до 18 лет);
- в возрасте старше 45 лет при снижении выработки андрогенов.
ГИНЕКОМАСТИЯ У ЖЕНЩИН
Иногда молочная железа женщины может значительно увеличиваться под влиянием половых гормонов. При этом не обязательно, чтобы в организме каких-то гормонов было больше или меньше нормы. Скорее эту ситуацию можно назвать не находящей объяснения. При совершенно нормальной работе эндокринных желез и всего организма они увеличиваются в некоторых случаях до достаточно значительных размеров. К сожалению, кроме пластической операции других возможностей решить проблему при гинекомастии у женщин случае нет.

ДИАГНОСТИКА
Обычно она заключается в осмотре пациента, выяснении возможных причин заболевания. Tребуется тщательное клиническое обследование – гормонального профиля (эстрогены, тестостерон, пролактин, гормоны надпочечников), биохимическое исследование крови, ультразвуковое исследование грудных желез и регионарных лимфатических узлов. В ряде случаев – маммографии и пункции с цитологическим исследованием клеточного состава, также рентген черепа, грудной клетки, консультации других специалистов.
Причины и распространенность гинекомастии
Основными причинами гинекомастии являются нарушение соотношения андрогенных и эстрогенных эффектов вследствие существенного увеличения выработки эстрогенов, понижения производства андрогенов или комбинации указанных факторов. Избыток эстрадиола у мужчин причиняет увеличение груди путем гиперплазии эпителия и некоторых других изменений.
Гинекомастия той либо иной степени тяжести встречается в течение жизни у 32-65% мужчин . При этом пиковые показатели заболеваемости проходятся на несколько возрастных групп:
- Новорожденные. В период беременности плацента превращает дегидроэпиандростерон и дегидроэпиандростерон-сульфат в эстрон (фолликулин) и эстрадиол соответственно. После попадания в кровоток ребенка, эстрогены стимулируют пролиферацию ткани грудных желез, вызывая т.н. неонатальную гинекомастию. В случае благоприятного течения эта патология регрессирует на 2-3 неделе жизни ребенка.
- Подростки. Так называемая пубертатная гинекомастия обычно начинается у подростков в возрасте 10-12 лет и достигает пика к 13-14 годам. Во время пубертатного периода концентрация свободного тестостерона физиологически снижается, а эстрадиола – увеличивается. Пубертатная гинекомастия обычно не требует лечения (по аналогии с неонатальным типом патологии) и самостоятельно исчезает в возрасте до 17-18 лет.
- Пожилые мужчины. У мужчин пожилого возраста (около 60-80 лет) может возникнуть старческая гинекомастия. Распространенность заболевания в этой возрастной группе связана с повышенным уровнем ожирения, так как жировая ткань является основной тканью, в которой андрогены конвертируются в эстрогены.
У лиц, не входящих в вышеописанные возрастные категории, патология может возникнуть вследствие применения некоторых препаратов, наличия сопутствующих заболеваний и злоупотребления анаболическими стероидами. До 25% случаев гинекомастии возникают вследствие применение лекарственных средств, таких как фитоэстрогены, гонадотропины, кломифен, метронидазол, трициклические антидепрессанты и др. Повышенному риску возникновения патологии подвержены мужчины, страдающие:
- циррозом печени;
- гипогонадизмом;
- синдромом Клайнфельтера;
- синдромом Каллмана;
- аденомами гипофиза;
- почечной недостаточностью;
- болезнью Грейвса (диффузным токсическим зобом);
- синдромом избытка ароматазы (очень редкое состояние).
Такие факторы, как хронический стресс, голодание и постоянное недоедание, также связаны с увеличенным риском появления гинекомастии.
Подготовка к оперативному лечению гинекомастии у мужчин
Никакие сложные подготовительные мероприятия не проводятся. Пациент проходит комплексное обследование, которое позволяет оценить его состояние здоровья и выбрать подходящую тактику оперативного вмешательства. На основании данных диагностики доктор делает прогнозы на будущее и подбирает правильную схему лечения, которая предотвращает развитие осложнений, как во время операции, так и в послеоперационном периоде.
Операция проводится натощак. Врач подробно расскажет об особенностях хирургического этапа и восстановительного периода. Вы должны точно соблюдать врачебные назначения, в случае появления каких-либо вопросов или ухудшения самочувствия рекомендуется без отлагательств обращаться к лечащему врачу.
Гинекомастия причины
Гинекомастия может возникнуть из-за множества разных причин, таких как:
- Различные травмы грудной клетки;
- Герпес опоясывающего характера в районе грудной клетки;
- Употребление наркотических веществ и алкоголя, курение марихуаны, опиумная и героиновая зависимость;
- Наличие ВИЧ-инфекции;
- Нарушение работы структур мозга, которые отвечают за выработку гормонов после перенесенных заболеваний или черепно-мозговой травмы;
- Нарушение в работе гипоталамуса и гипофиза;
- Опухоль: печение, легких, яичек, молочной железы, надпочечников;
- Врожденная дисфункция коры надпочечников;
- Хронический гепатит и цирроз печени;
- Тиреотоксикоз;
- Регулярно проводящийся гемодиализ при хронической почечной недостаточности;
- Гермафродитизм;
- Воздействие радиации;
- Лепра;
- Ожирение или дистрофия;
- Активный прием пищи после длительного голодания;
- Синдром Клайнфельтера и Рейфенштейна;
- Резкое завершение занятий спортом после интенсивных тренировок;
- Кастрация, отсутствие одного яичка, синдром тестикулярной феминизации, простатиты, травмы простаты и яичек, нарушение кровотока в яичках, крипторхизм.
Какой врач занимается лечением гинекомастии
Наиболее часто, причиной увеличения грудных желез у мужчин становится дисбаланс в гормональной системе, поэтому стоит обращаться к врачу-эндокринологу, он сможет оценить ситуацию, согласно симптомам назначить необходимые исследования и оценить их результат для назначения эффективного лечения.
Я, Романов Георгий Никитич, врач-эндокринолог и много раз в своей 25-тилетней практике сталкивался с пациентами, у которых развилась гинекомастия. Сегодня, опираясь на свои знания и многолетний опыт, я даю платные консультации по данному заболеванию. Я могу оценить Ваше состояние, сделать заключение на основании проведенной диагностики, выписать подходящее Вам средство от гинекомастии.
Я являюсь доцентом, кандидатом медицинских наук, работал во многих государственных больницах, а на данный момент веду прием в частной клинике в городе Гомеле. На моем счету множество пациентов с успешным результатом лечения. Я активно применяю современные методики и исследования для увеличения эффективности лечения.
Чтобы записаться на онлайн консультацию, напишите мне в любой из представленных интернет источников: Viber, Telegram, Instagram, WhatsApp, Skype, Вконтакте.
Истинная и ложная разновидность
Гинекомастия у мужчин может быть 2 видов – это ложная и реальная, в зависимости от того, какой причиной было спровоцировано ее появление.
Появление физиологической гинекомастии бывает вызвано рядом следующих причин:
- При снижении уровня мужского гормона (тестостерона) и увеличения женского (эргостерона);
- Наличие диффузного токсического зоба;
- При развитии ВИЧ-инфекции;
- При туберкулезе легких;
- Наличие аденомы предстательной железы;
- В случаях развития сердечно-сосудистой недостаточности;
- Повышение секреции пролактина при опухоли гипофиза;
- Наличие болезни Аддисона;
- При увлечении человека наркотическими средствами (особенно героином и марихуаной);
- В случаях имеющейся алкогольной зависимости.
Каждый мужчина, попадая в определенную возрастную группу, может приобрести эту патологию. Чаще никакого лечения не требуется, и она проходит через некоторое время.
Всего существует 3 возрастных периода:
- Новорожденный – припухлость молочных желез проявляется в первые дни жизни и обычно проходит самостоятельно к концу 2 недели жизни;
- Пубертатный – в возрасте от 13 до 14 лет, в норме все изменения исчезают через год;
- Пожилого возраста – увеличение размеров желез обычно наблюдается у мужчин в возрасте старше 50 лет, этот факт вызван снижением выработки тестостерона в организме.
Почему возникает гинекомастия?
Андрогены принято называть мужскими половыми гормонами, а эстрогены — женскими, но на самом деле они присутствуют и у мужчин, и у женщин. Всё дело в соотношении. В мужском организме эстрогены вырабатываются в совсем небольшом количестве. Если их уровень по каким-то причинам повышается, а уровень тестостерона снижается, то возникает дисбаланс, который приводит в том числе к гинекомастии. В некоторые периоды жизни такие изменения гормонального фона — естественное явление:
- Сразу после рождения. В организме всех новорожденных присутствует много эстрогенов, полученных от матери. В результате более 50% мальчиков рождаются с увеличенной грудью. В течение двух-трех недель гинекомастия исчезает.
- Период полового созревания. У мальчиков он приходится на 12–14 лет. Из-за изменений в гормональном фоне может возникнуть гинекомастия, и она сохранится от шести месяцев до двух лет.
- Во второй половине жизни. У каждого четвертого мужчины в возрасте 50–80 лет можно обнаружить гинекомастию. Это происходит из-за постепенного снижения уровня тестостерона. В организме увеличивается количество жировой ткани, из-за этого усиливается выработка эстрогенов.
К другим факторам, способствующим развитию гинекомастии, относят:
- Ожирение. Когда в организме много жировой ткани, производится больше эстрогенов. Кроме того, в области молочных желез откладывается лишняя жировая ткань, поэтому может развиться и истинная, и ложная гинекомастия. В некоторых случаях от нее получается избавиться, сбросив вес.
- Гипогонадизм — ухудшение функции яичек, снижение выработки мужских половых гормонов. Это состояние может быть вызвано разными причинами, например, крипторхизмом (неопущением яичка в мошонку), синдромом Клайнфельтера (генетическое заболевание, когда у мужчины есть одна или несколько лишних X-хромосом), нарушением функции гипофиза.
- Травмы, воспаление яичек.
- Некоторые опухоли. Например, это могут быть новообразования яичек, гипофиза, надпочечников, которые вырабатывают гормоны.
- Гипертиреоз — состояние, при котором щитовидная железа вырабатывает чрезмерное количество гормонов.
- Тяжелое нарушение функции печени, цирроз (состояние, при котором нормальная ткань печени погибает и замещается фиброзной тканью). Гинекомастия возникает из-за гормональных нарушений, вызванных как поражением печени, так и применением лекарственных препаратов для борьбы с циррозом.
- Недоедание, голодание. Когда организм не получает достаточного количества необходимых питательных веществ, уровень тестостерона падает, а уровень эстрогенов остается прежним.
- Прием некоторых лекарств: антиандрогенов, препаратов для лечения ВИЧ, антидепрессантов, антибиотиков, противоопухолевых препаратов и др.
- Применение анаболических стероидов. Эти препараты относятся к сильнодействующим, и их нельзя приобрести просто так. Но некоторые люди достают их нелегально и используют, чтобы быстро нарастить мышцы.
- Вредные привычки: употребление алкоголя, наркотиков.
- Почечная недостаточность. У половины мужчин, находящихся на диализе («искусственная почка»), возникают гормональные нарушения, которые приводят к гинекомастии.
Признаки гинекомастии
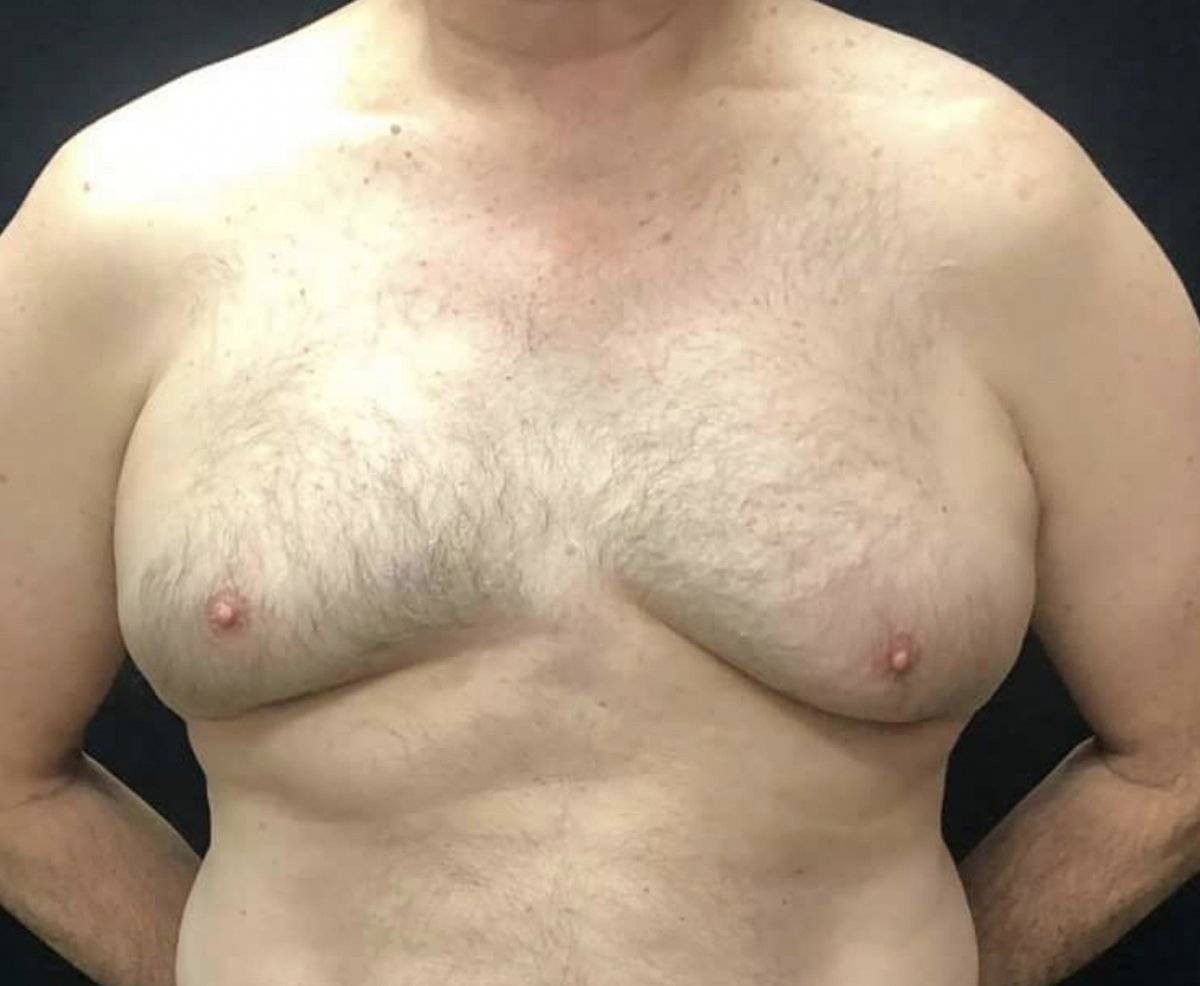
При гинекомастии грудные железы у мужчин увеличиваются в диаметре до 10-15 см, а масса их достигает 150 г. Наряду с общей гипертрофией железы увеличивается и сосок, ареола которого приобретает резкую пигментацию, а диаметр расширяется до нескольких сантиметров. В ряде случаев больные предъявляют жалобы на выделения из соска и их повышенную чувствительность, доставляющую чувство дискомфорта при ношении одежды.
Если гинекомастия развивается вследствие нарушения гормонального равновесия из-за гормонально активных опухолей, то отмечается стремительный рост грудных желез, сопровождающийся чувством давления и распирания, а также болезненными ощущениями. В случаях, когда развитие гинекомастии у мужчин вызвано увеличением секреции пролактина в гипофизе, у таких больных в качестве сопутствующей патологии отмечается импотенция, снижение числа подвижных сперматозоидов в сперме и симптоматика поражения центральной нервной системы.
Вывод
Правильно выясненная причина гинекомастии, определение степени и типа образования, тщательный сбор анамнеза, определяют тактику лечения пациентов. Поскольку в последнее время встречаемость гинекомастии растет на фоне ожирения и/или применения стероидных препаратов, работу с пациентом должны проводить совместно хирург, психолог и эндокринолог. Онко-настороженность в введении пациентов с гинекомастией всегда должна сохраняться.
Выбор метода лечения должен приниматься на основании степени гиперплазии молочной железы, длительности состояния, и возможной причины. В случае физиологической гинекомастии необходима наблюдательная тактика и ожидание само-разрешения. При своевременном определении патологической гинекомастии в первые 6 месяцев, предпочтение в лечении должно отдаваться консервативным методам. В случае длительности процесса более 1 года или генетической предрасположенности к онкологическим заболеваниям – хирургический метод является методом выбора. Он носит определенные риски, которые необходимо учитывать при введении пациентов в послеоперационном периоде.