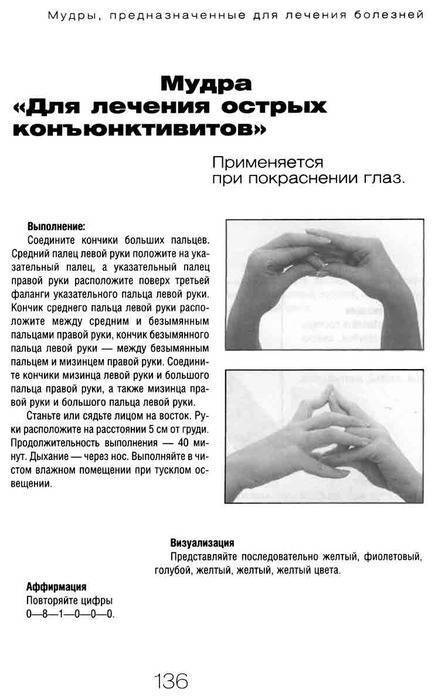
После лечения у стоматолога болит зуб, онемение губы, щеки, боль в лице и челюсти, после лечения пульпита болит зуб
Невралгия тройничного нерва периферического типа и луночковая плексалгия. Это повреждение или раздражение тройничного нерва и его ветвей – луночковых сплетений. Характерные симптомы: боль, часто жжение в челюсти и губе, боль с жгучим компонентом, возможно онемение губы, щеки, неприятные ощущения при касании. Эти симптомы могут усиливаться при накусывании. Боли могут быть монотонными, изматывающими, приводить к нервному истощению, депрессии. Чаще мы встречаем 3 варианта проблемы.
Вариант 1. Давление пломбировочным материалом на ветви тройничного нерва, луночковые нервные сплетения. После удаления нерва и пломбировки каналов болит зуб.
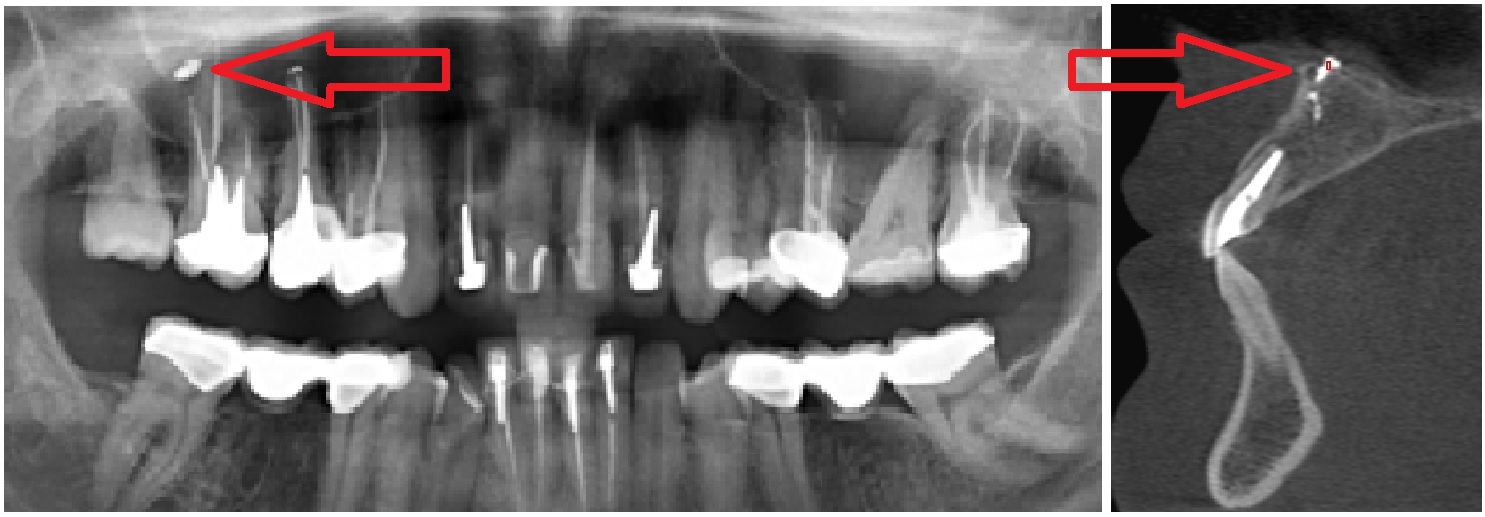 Стрелками показаны фрагменты пломбировочного материала (вид спереди и сбоку), который при пломбировании канала выпал за пределы зуба и «упёрся» в область залегания ветви тройничного нерва. У пациента долго болел зуб после лечения пульпита, затем онемела верхняя губа и часть щеки.
Стрелками показаны фрагменты пломбировочного материала (вид спереди и сбоку), который при пломбировании канала выпал за пределы зуба и «упёрся» в область залегания ветви тройничного нерва. У пациента долго болел зуб после лечения пульпита, затем онемела верхняя губа и часть щеки.
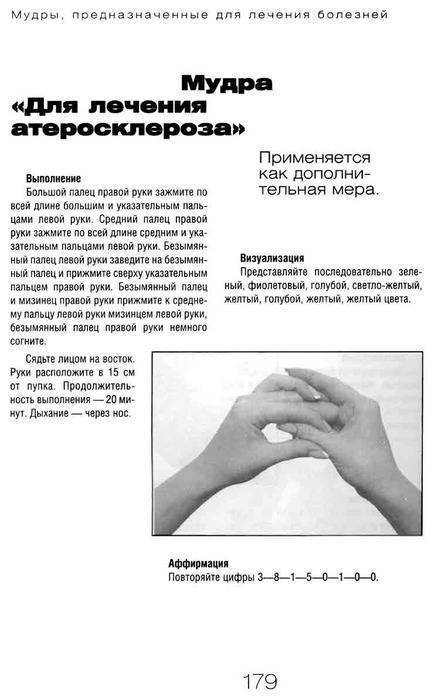
Вариант 2. Киста корня зуба раздражает ветвь тройничного нерва. Боль и онемение губы и щеки, боль при накусывании.
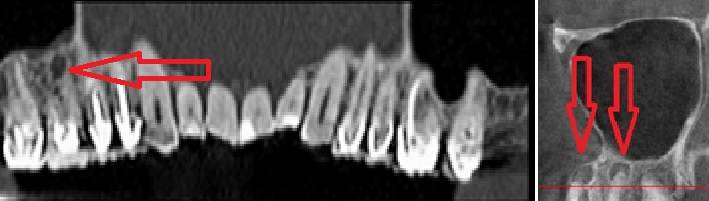 Стрелками показаны кисты корней зубов (вид спереди). Кисты в данном случае представляют собой замкнутые очаги инфекционного воспаления. Киста со временем набухает и создает давление на ветви тройничного нерва, отсюда онемение лица и боль. Осложнение после лечения пульпита.
Стрелками показаны кисты корней зубов (вид спереди). Кисты в данном случае представляют собой замкнутые очаги инфекционного воспаления. Киста со временем набухает и создает давление на ветви тройничного нерва, отсюда онемение лица и боль. Осложнение после лечения пульпита.
Вариант 3. Онемение после удаления зуба. При повреждении тройничного нерва и его сплетений после удаления зуба может онеметь щека, губа, часть десны. Чем более извиты и деформированы корни зуба – тем выше риск повредить тройничный нерв при его удалении.
Как проверить состояние тройничного нерва. Мы предлагаем в таких случаях три способа диагностики:
1.Электромиография лица. Это исследование параметров проведения нервных импульсов по системе тройничного и лицевого нервов. В случае повреждения нерва мы регистрируем снижение его способности к проведению нервных импульсов. Подробнее про электромиографию лица
2.Рентгеновские исследования. На обычных рентгенограммах и панорамных снимках не всегда видна истинная картина болезни. Мы рекомендуем конусно-лучевую компьютерную томографию с функцией защиты от дефектов изображения от пломбировочного материала и протезов.
3.Осмотр врачом. Врач невролог видит несколько иную картину, чем стоматолог. Нам легче оценить функции нервов и мышц лица и установить источник невропатической боли. Часто именно осмотр дает больше информации, чем электромиография и рентгеновские методы.
В данном случае понимание полной картины причин проблемы – это путь к выбору оптимального лечения. Обычно это курс неврологического лечения в сочетании с решением стоматологической проблемы. Нам доводится решать проблемы 10-15-летней давности.
Как лечить аллергию на цветение
Самостоятельное лечение поллиноза может привести к развитию осложнений или ухудшить состояние, поэтому в первую очередь нужно обратиться к врачу. После опроса и осмотра аллерголог поставит диагноз и поможет подобрать схему лечения, чтобы уменьшить проявления поллиноза.
Чаще всего при поллинозе назначаются:
- Антигистаминные препараты. Снимают симптомы аллергии: убирают зуд и отек. Врач может назначить таблетки, сироп, глазные капли или спрей для носа. Форма препарата будет зависеть от возраста пациента, основных симптомов и других особенностей.
- Сосудосуживающие спреи и капли. Помогают снять симптомы заложенности носа, но не стоит применять их без рекомендации врача. Длительный прием может привести к зависимости от действующего вещества.
- Гормональные спреи. Рекомендуются при заложенности и сильном насморке. Они действуют только в области носа, поэтому не вызывают общих побочных эффектов.
- Кромоглициевая кислота. Чаще назначается детям, обычно в форме спрея для носа или капель для глаз.
- Аллерген-специфическая иммунотерапия (АСИТ). Это способ избавиться от причины аллергии. Врач определяет вещество, которое вызывает реакцию, и вводит его в организм пациента, постепенно увеличивая дозу. Лечение проводится до периода цветения по индивидуальной схеме.
Механизм возникновения аутоиммунных патологий
Иммунную систему можно сравнить с армией, охраняющей организм от вирусов, микробов, простейших и других «названных гостей». Иммунитет также уничтожает раковые и другие патологические клетки.
Любой инородный белок, попавший в организм, оценивается по принципу свой-чужой. При обнаружении угрозы иммунная система приступает к уничтожению. Для этого плазматические клетки, вырабатывают особые вещества – антитела- иммуноглобулины (Ig). Их задача – связать «пришельцев» и «пометить» их для последующего уничтожения. Возникают комплексы антиген-антитело, которые распознаются и уничтожаются специальными белками или клетками-фагоцитами.
Уничтожением чужеродных белков занимается ещё один вид иммунных клеток Т-лимфоциты. Они отыскивают « пришельцев» по специфическим комплексам, образующимся в организме в ответ на их внедрение. Т- лимфоциты уничтожают даже собственные клетки, если они заражены.
Образующиеся при иммунном ответе иммуноглобулины Ig сохраняются после выздоровления. При повторном заражении они быстро нейтрализуют возбудителей и болезнь не возникает. Поэтому краснухой, свинкой, ветрянкой, корью и некоторыми другими инфекциями можно переболеть всего один раз.
Здоровая иммунная система умеет отличать «своих» от «чужих», давая команду на уничтожение только болезнетворных микроорганизмов и не трогая нужные белки, соединения и ткани. Такое свойство называют толерантностью.
Уничтожение болезнетворных микроорганизмов
Однако, в некоторых случаях, по каким-то причинам толерантность иммунной системы нарушается. Она начинает атаковать ткани собственного организма, ферменты и белки, принимая их за чужеродные компоненты.
В результате образуется аутоантитела к собственным клеткам и нужным веществам, вырабатываемым организмом. У больного развивается аутоиммунное заболевание. В крови обнаруживаются патологические антитела и маркеры воспаления– С-реактивный белок, ускоренное СОЭ.
Эти патологии могут затрагивать самые разные органы и ткани:
- Суставы, с возникновением множественных воспалений – полиартритов.
- Сердце, с возникновением сердечных пороков.
- Поджелудочной железы, с развитием юношеского диабета.
- Нервной системы с возникновением рассеянного склероза.
- Кожи. При аутоиммунных патологиях на ней появляются высыпания, корочки, язвы.
- Почек, с развитием аутоиммунного нефрита- поражения, приводящего к почечной недостаточности.
- Репродуктивной системы, с возникновением аутоиммунного оофорита.
- Щитовидной железы, с развитием воспаления – тиреоидита Хашимото.
- Надпочечников, с развитием болезни Аддисона, при которой эти органы не могут вырабатывать достаточное количество гормонов.
- Слюнных и слёзных желез с развитием синдрома Шегрена, сопровождающегося сухостью глаз и слизистых оболочек.
- Кишечника с развитием болезни Крона. При этой патологии на его стенке образуются язвы и уплотнения (инфильтраты). Больные страдают от боли в животе, нарушений пищеварения и кровотечений.
Некоторые аутоиммунные заболевания, например, красная волчанка, поражают весь организм, вызывая изменения в сосудах, суставах, почках, коже.
Стресс нарушает работу иммунной системы
Чтобы понять взаимосвязь между стрессом и аутоиммунными заболеваниями в Швеции провели исследование, в котором участвовали 106 464 пациента, подвергшихся воздействию стрессовых ситуаций, и 1 064 640 лиц, не подвергшихся такому воздействию. Обследовали 126 652 братьев и сестер пациентов, перенёсших серьезные нервные потрясения.
Средний возраст пациентов составил 41 год, а всего в исследовании участвовали лица в возрасте 30-50 лет, 40% из них которых были мужчинами. В течение 10 лет заболеваемость аутоиммунными патологиями в группе лиц, переживших стрессовую ситуацию, составила 9,1 на 1000 чел. / год.
У лиц, не подвергавшихся стрессовым ситуациям количество аутоиммунных патологий было гораздо ниже – 6 на 1000 чел./ год. Примерно такой же показатель наблюдался у братьев и сестёр пациентов, перенёсших стресс и заболевших аутоиммунными болезнями. Это указывает на слабую связь заболеваний с наследственностью и высокую – с отрицательными воздействиями на нервную систему.
Особенно высоким было число аутоиммунных заболеваний у пациентов, подвергшихся посттравматическому стрессовому расстройству. Так называется состояние, возникшее на фоне выраженных психотравмирующих обстоятельств – военных действий, природных катаклизмов, дорожно-транспортных происшествий, насилия, террористических актов.
Заболеваемость аутоиммунными патологиями надпочечников у больных после посттравматического стрессового расстройства превышала средние показатели более, чем в 2 раза. Сахарный диабет и аутоиммунный тиреоидит у них возникали на нас 40-50% чаще.
Сахарный диабет
У пострадавших в ходе террористических актов, произошедших в Париже 13.11.15 года, была описана настоящая «эпидемия» болезни Крона и рассеянного склероза. Это еще раз показывает связь аутоиммунных патологий и стрессовых ситуаций.
Гормоны, которые выделяются при стрессе, влияют на активность клеток иммунной системы. При сильных переживаниях человек может стать более восприимчивым к действию возбудителей вирусных инфекций. Именно поэтому при сильном стрессе люди чаще болеют гриппом и другими ОРВИ.
Для предупреждения таких случаев врачи назначают препарат, который снижает риск развития осложнений, требующих приема антибиотиков, в 4 раза. Это новый для вирусов препарат Нобазит Форте. Случаи устойчивости возбудителей разных типов гриппа и ОРВИ к действующему веществу (энисамия йодид) встречаются крайне редко. Исследования, проведенные в Иллинойском технологическом институте, США, показали, что введение энисамия йодида уже через 4 часа приводит к 100-кратному снижению концентрации вируса AH1N1 (свиной грипп).
Нобазит Форте обладает прямым противовирусным действием в комплексе с противовоспалительным. Препарат быстро снижает выраженность основных клинических симптомов и способствует сокращению продолжительности заболевания.
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.
Среди основных:
Аллергическая сыпь появляется на лице и руках, редко по всему телу. Инфекционная – на любой поверхности тела.
Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
Полезная информация по теме кожная сыпь:
- Лечение сыпи на коже
- Сыпь у женщин
- Сыпь у мужчин
- Сыпь у подростков
- Сыпь при беременности
- Диагностика кожной сыпи
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
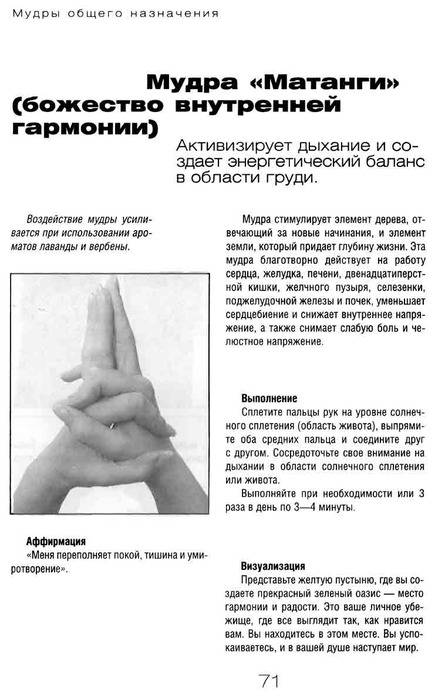
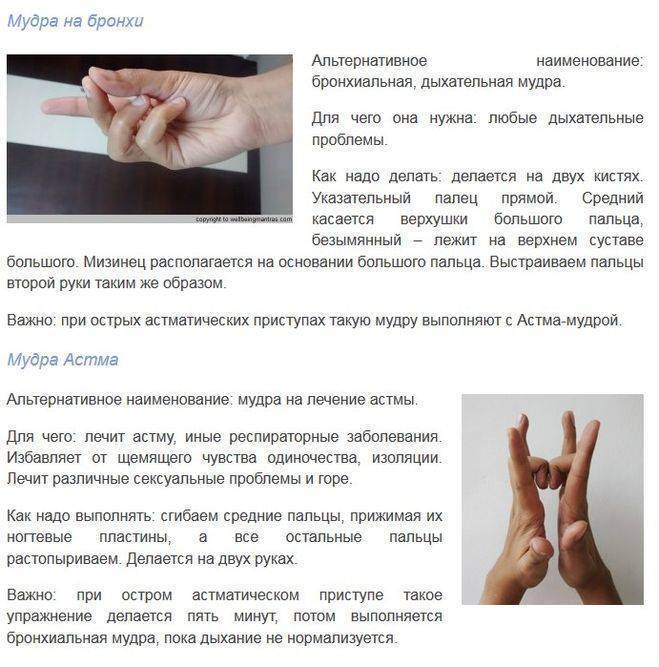
Особенности выполнения упражнений при бронхиальной астме
Делать упражнения следует регулярно, по существу, в течение всей жизни.
Вначале занятия лучше провести под руководством методиста по лечебной физкультуре, а затем уже и самостоятельно два раза в день, утром до завтрака и вечером до ужина.
Помещение должно быть хорошо проветрено. Дыхательные упражнения противопоказаны во время острого инфекционного заболевания, обострения бронхиальной астмы, сопровождающегося затяжными приступами удушья, а также при наличии легочно-сердечной недостаточности.
ЛФК упражнения на диафрагму
Известно, что при бронхиальной астме, особенно если она осложнена эмфиземой легких, затруднен выдох. Грудная клетка в таких случаях даже во время самого глубокого выдоха остается расширенной, как на вдохе, а вентиляция легких нарушена.
Как оно совершается? При глубоком вдохе грудь и плечи остаются неподвижными, живот выпячивается, в таком положении диафрагма опускается. За счет этого происходит увеличение объема грудной клетки в вертикальном направлении.
Занятия йогой для детей
Во время выполнения упражнений происходит своеобразный массаж внутренних органов, что способствует улучшению обмена веществ и нормализации пищеварения. Помогает йога и от аллергии. Можно начать заниматься йогой с ребенком в игровой форме дома или в детском саду. Подражание взрослым в выполнении упражнений — это один из способов познания окружающего мира.
Приобщать ребенка к йоге в семье возможно с двухлетнего возраста. Оптимальный возраст для занятий йогой в специальных секциях — 6-7 лет. Малыш четко понимает, что упражнения не просто приятны, но и полезны, а, значит, будет заниматься с еще большим удовольствием.
Комплекс асан для детей такой же, как и для взрослых.
Какие бывают антигистаминные препараты и как они работают
На сегодняшний день для борьбы с симптомами аллергии и облегчения жизни пациентов широко используются препараты, способные влиять на высвобождение из клеток различных медиаторов воспаления. Наиболее изученными и популярными являются антигистаминные препараты, которые впервые были синтезированы в 1936 году.
«Гистамин – один из основных медиаторов аллергического воспаления. Высвобождение гистамина лежит в основе развития таких симптомов аллергии, как зуд, слезотечение, заложенность носа, высыпания по типу крапивницы (так называемые уртикарии), отеки кожи.
Все антигистаминные препараты можно разделить на две группы: непрямого и прямого действия. Первые тормозят высвобождение медиаторов воспаления из тучных клеток, а вторые блокируют гистаминовые рецепторы, не позволяя им связываться с гистамином, тем самым препятствуя запуску каскада воспалительных реакции.
Блокаторы гистаминовых рецепторов — наиболее популярная и масштабная группа антигистаминных препаратов, большинство из них воздействуют на так называемые H1-рецепторы. Существует несколько классификаций этих лекарств: чаще всего врачи используют разделение на два поколения, но некоторые авторы выделяют три поколения таких препаратов.
 От аллергии на шерсть животных возможно избавиться с помощью аллерген-специфической иммунотерапии (АСИТ)
От аллергии на шерсть животных возможно избавиться с помощью аллерген-специфической иммунотерапии (АСИТ)
Важно отметить, что антигистаминные препараты нацелены лишь на снятие симптомов аллергии и никак не могут «вылечить» от нее, убрать причину, вызывающую такую реакцию. Этого можно добиться либо полностью исключив контакт с аллергеном, либо с помощью аллерген-специфической иммунотерапии (АСИТ) – современного и эффективного метода формирования толерантности к аллергену»
Симптомы
Главным характерным признаком невралгии тройничного нерва является приступообразная боль. Она наступает внезапно и по своей интенсивности и скорости распространения напоминает удар электрическим током. Обычно интенсивное болевое ощущение вынуждает пациента замереть на месте в ожидании облегчения. Приступ может длиться от нескольких секунд до 2-3 минут, после чего наступает период затишья. Следующая волна боли может прийти в течение нескольких часов, дней, недель или месяцев.
Со временем длительность каждого приступа невралгии увеличивается, а периоды затишья сокращаются вплоть до развития непрерывной ноющей боли.
Провоцирующим фактором выступает раздражение триггерных точек:
- губы;
- крылья носа;
- область бровей;
- средняя часть подбородка;
- щеки;
- область наружного слухового прохода;
- ротовая полость;
- височно-нижнечелюстной сустав.
Человек нередко провоцирует приступ при выполнении гигиенических процедур (расчесывание волос, уход за полостью рта), при жевании, смехе, разговоре, зевоте и т.п.
В зависимости от места поражения боль захватывает:
- верхнюю половину головы, висок, глазницу или нос, если затронута глазная ветвь нерва;
- щеки, губы, верхнюю челюсть – при поражении верхнечелюстной ветви;
- подбородок, нижнюю челюсть, а также зону впереди уха – при невралгии нижнечелюстной ветки.
Если поражение затронуло все три ветки или сам нерв до его разделения, боль распространяется на соответствующую половину лица целиком.
Болевые ощущения сопровождаются другим нарушениями чувствительности: онемением, чувством покалывания или ползанья мурашек. С пораженной стороны может отмечаться гиперакузия (повышенная слуховая чувствительность).
Поскольку тройничный нерв содержит не только чувствительные, но и двигательные пути передачи импульсов, при невралгии наблюдается соответствующая симптоматика:
- подергивание мимической мускулатуры;
- спазмы мускулатуры век, жевательных мышц;
Третья группа проявлений невралгии – это трофические нарушения. Они связаны с резким ухудшением кровообращения и оттока лимфы. Кожа становится сухой, начинает шелушиться, появляются морщины. Наблюдается локальное поседение и даже выпадение волос в пораженной области. Страдает не только волосистая часть головы, но и брови с ресницами. Нарушение кровоснабжения десен приводят к развитию пародонтоза. В момент приступа пациент отмечает слезотечение и слюнотечение, отечность тканей лица.
Постоянные спазмы мышечных волокон с больной стороны приводят к асимметрии лица: сужению глазной щели, опущению верхнего века и брови, перемещению уголка рта вверх со здоровой стороны или опущение с больной.
Сам пациент постепенно становится нервным и раздражительным, нередко ограничивает себя в еде, поскольку жевание может стать причинной очередного приступа.
В чем разница между антигистаминными препаратами разных поколений?
Антигистаминные препараты первого поколения
«Первые, созданные еще в 1940 годах, блокаторы гистаминовых рецепторов оказывали выраженный седативный эффект, и поэтому их еще называют «седативными» антигистаминными препаратами. Они обладают угнетающим действием на центральную нервную систему, вызывая сонливость, ухудшение памяти и снижение когнитивных возможностей человека.
Кроме того, антигистаминные препараты первого поколения не обладают высокой избирательностью в отношении гистаминовых рецепторов. Именно с этим связано большое количество побочных эффектов при их использовании: может возникнуть сухость слизистых, проблемы с мочеиспусканием и работой кишечника, ухудшение зрения.
Препараты первого поколения действуют недолго, так как быстро выводятся из организма, из-за чего их приходится принимать 2-3 раза в день. Однако их длительный прием также не всегда возможен – он приводит к развитию тахифилаксии, снижению эффективности терапевтического действия лекарства.
Несмотря на указанные несовершенства, группа «седативных» антигистаминных препаратов все еще остается актуальной. Мы обладаем большим опытом в их применении, также эти препараты хорошо знакомы нашим пациентам, и они часто самостоятельно начинают их принимать в случае развития аллергической реакции. Кроме того, цена на такие лекарства невысока. Отмечу также, что эти препараты выпускаются и в инъекционных формах, что в редких случаях может быть необходимым, а наличие того самого седативного эффекта иногда оказывается даже желательным».
Антигистаминные препараты первого поколения, выпускаемые в России
К ангистаминовым веществам, используемым в препаратах первого поколения относятся, в частности, мебгидролин, хлоропирамин и дифенгидрамин.
 1. Диазолин, производство «АВВА РУС»; 2. Суприламин, производство «Валефарм»; 3. Димедрол, производство «ДАЛЬХИМФАРМ»
1. Диазолин, производство «АВВА РУС»; 2. Суприламин, производство «Валефарм»; 3. Димедрол, производство «ДАЛЬХИМФАРМ»
Антигистаминные препараты второго и третьего поколений
«Тем не менее, согласно современным международным рекомендациям в качестве препаратов первого выбора во всех случаях, когда это возможно, должны быть использованы антигистаминные препараты второго поколения.
Неседативные блокаторы гистаминовых рецепторов обладают высокой специфичностью и сродством (избирательностью) к Н1 рецепторам, а потому эффект от них оказывается более длительным: он может продолжаться до 24 часов. Кроме того, при приеме таких лекарств в терапевтических дозах седативный эффект не развивается.
Однако ряд авторов и исследований все же сообщают о возможности развития седативного эффекта, который появляется в том случае, если увеличивать дозу антигистаминных препаратов 2 поколения. Появление новых молекул антигистаминных препаратов с отсутствием угнетающих ЦНС воздействий привело к тому, что некоторые специалисты начали выделять антигистаминные препараты 3 поколения, при превышении терапевтической дозы которых седативный эффект не развивается».
Антигистаминные препараты второго поколения, выпускаемые в России
К ангистаминовым веществам, используемым в препаратах второго поколения относятся, в частности, лоратадин, диметинден, цетиризин, левоцетиризин.
 1. Лоратадин, производство ««ФАРМАКОР ПРОДАКШН»; 2. Диметинден, производство «Тульская фармацетическая фабрика»; 3. Квисил Дропс, производство RENEWAL; 4. Цетиризин-Вертекс, производство «ВЕРТЕКС»
1. Лоратадин, производство ««ФАРМАКОР ПРОДАКШН»; 2. Диметинден, производство «Тульская фармацетическая фабрика»; 3. Квисил Дропс, производство RENEWAL; 4. Цетиризин-Вертекс, производство «ВЕРТЕКС»
Антигистаминные препараты третьего поколения, выпускаемые в России
К ангистаминовым веществам, используемым в препаратах третьего поколения относятся, в частности, дезлоратадин, фексофенадин.
 1. Гифаст, производство «Оболенское»; 2. Дезлоратадин Канон, производство «КАНОНФАРМА»; 3. Налориус, производство «НАНОЛЕК»
1. Гифаст, производство «Оболенское»; 2. Дезлоратадин Канон, производство «КАНОНФАРМА»; 3. Налориус, производство «НАНОЛЕК»
Профилактика
Всегда легче предотвратить, чем лечить заболевание. Поэтому если в анамнезе уже есть выявленная аллергия, то стоит пересмотреть свои определенные привычки и образ жизни. Профилактические меры включают в себя, в первую очередь, избавление от причин, которые могут вызвать аллергию. Иначе даже самое лучшее лечение не принесет желаемого эффекта, а только будет устранять симптомы. Основные правила профилактики включают в себя:
- Регулярную влажную уборку дома (мытье полов, протирание пыли, частая смена постельного белья).
- Использование увлажнителя и очистителя воздуха (устраняет частички пыли, грязи и эпидермиса в воздухе).
- Контроль за влажностью в помещении (слишком сухой воздух раздражает слизистую, большая влажность благоприятствует появлению плесени).
- Соблюдение правил по уходу за домашними животными (своевременное купание, регулярное вычесывание) или отказ от их содержания вообще.
- Отказ от вредных привычек (курение, алкоголь).
- Правильное питание (отказ от аллергенных продуктов).
- Соблюдение правил личной гигиены (тщательное мытье рук, обязательное умывание при возвращении с улицы).
Эти правила касаются повседневной жизни и подойдут даже для тех, кто еще не страдает хроническим насморком от аллергии.
Кроме того, врачи настоятельно рекомендуют тщательно следить за своим здоровьем, отслеживать причины заболеваний, не пускать на самотек даже банальную простуду и всегда доводить лечение до конца. Это связано с тем, что недолеченный фарингит, отит, синусит и прочие ЛОР-заболевания приводят к хроническим формам заболевания, ослабляют иммунитет в целом и открывают доступ к новым напастям и к аллергическому насморку в том числе.
Актуальные услуги:
Что такое аллергия и почему она возникает?
«Аллергия – это нетипичный ответ на типичный раздражитель. То есть бурный ответ нашей иммунной системы на повседневные факторы окружающей среды или пищу. Слово произошло от греч. allos — другой, иной, не такой, как все. Аллергические реакции в большинстве случаев развиваются в течение короткого времени в ответ на воздействие изначально слабых раздражителей, таких как, домашняя пыль, пыльца растений, разнообразные компоненты пищи. Реакция организма может возникать при вдыхании аллергена, кожном контакте с ним или приеме в пищу. Аллергия – это состояние повышенной реактивности, которое развивается у небольшого числа предрасположенных к ней людей в ответ на обычные раздражители, на которые большинство людей никак не реагируют», — рассказывает аллерголог-иммунолог Ольга Васильевна Громадина.
Значительная часть аллергических реакций связана с нарастанием концентрации гистамина. Его, а также некоторые другие вещества, называют медиаторами (посредниками) аллергических реакций — увеличение концентрации в организме этих соединений и провоцирует развитие симптомов аллергии.