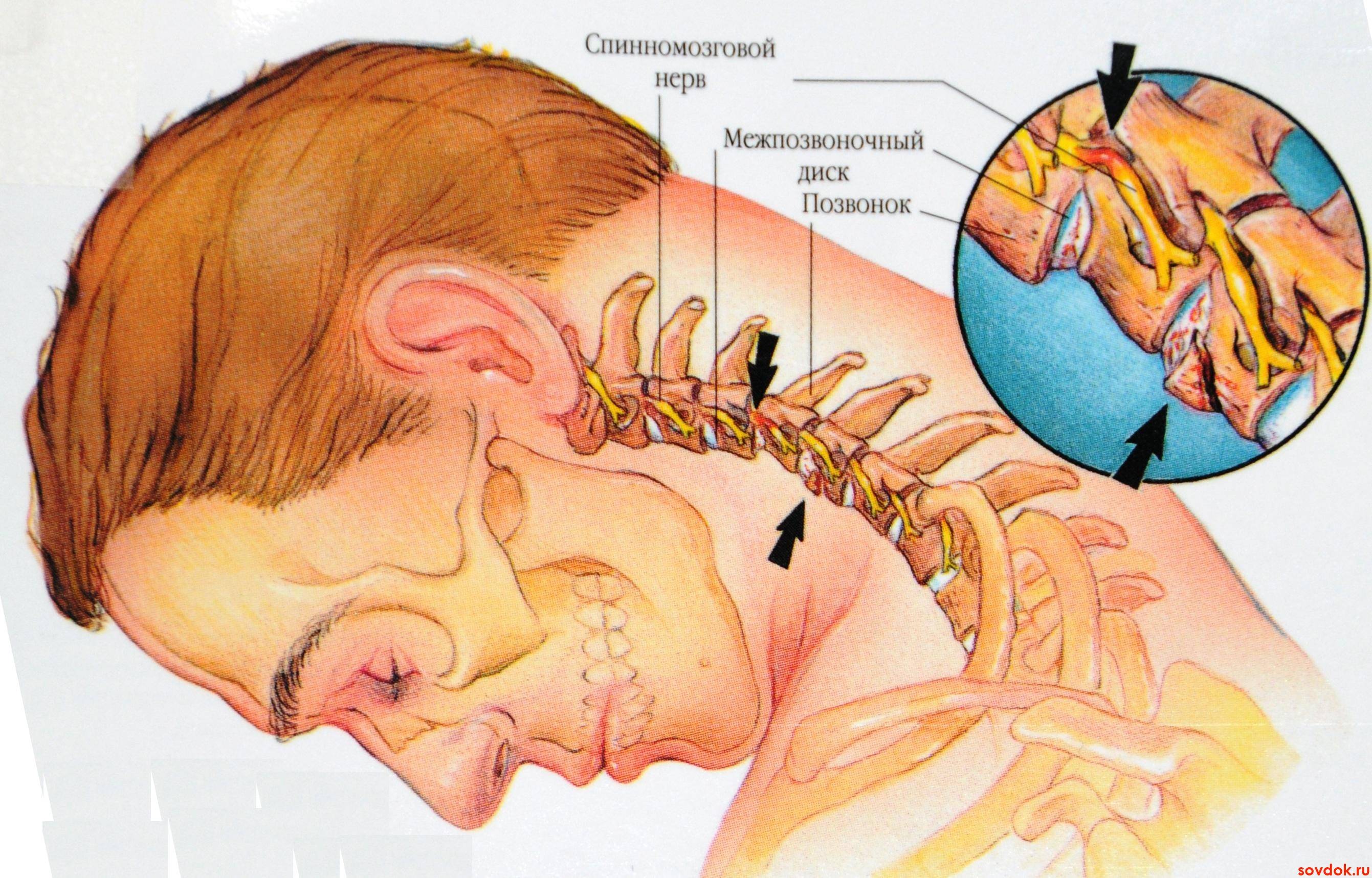
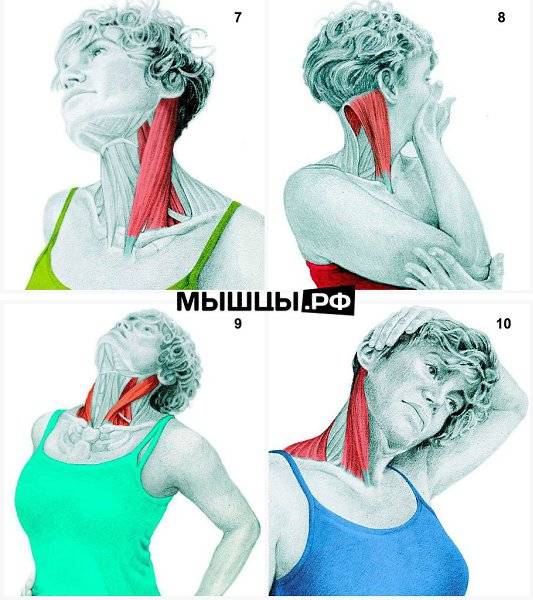
Рентген и пробы
Когда пациент обращается к доктору со словами «Боль в шее после сна, что делать?», специалист направит его на РЭГ, УЗДГ сосудов шеи и головного мозга. Также надо будет провести КТ или МРТ шейного отдела позвоночника и рентгенографию шейного отдела позвоночника с функциональными пробами. Чтобы максимально точно понять, от боли в шее после сна как избавиться, возможно, потребуется также сдать лабораторные анализы.
Лечение болей в шее не терпит самодеятельности
Если сильно болит шея после сна, сразу после пробуждения нужно встать под горячий душ. Струю воды надо направить прямо на шейные мышцы, чтобы помочь им расслабиться. Если напор будет достаточно сильным, больное место получит также и массаж. После выхода из душа надо капнуть несколько капель масла для тела на сухую ткань и растереть шею. На этом самодеятельность заканчивается. Дальнейшее лечение позвоночника и шейных мышц должен назначать врач:
- наружные гели и мази, противовоспалительные и обезболивающие средства;
- лечебную гимнастику;
- мануальную терапию;
- медикаментозную терапию;
- физиотерапию;
- иглоукалывание;
- блокады;
- оперативное вмешательство.
Блокады представляют собой внутримышечные инъекции препаратов. На сеансе мануальной терапии специалист будет вправлять позвоночную грыжу диска безоперационным методом, пользуясь суставной, мышечной и корешковой техниками. При физиотерапевтическом лечении наилучшего эффекта удается достичь с помощью электрофореза воротниковой зоны. Хирургические вмешательства сегодня проводятся в основном через проколы, без больших разрезов. Грыжи разрушают операциями с применением радиоволн.
Народными средствами разрешается пользоваться только с предварительного одобрения врача. На проблемную область можно накладывать компрессы по бабушкиным рецептам — но только в том случае, если в организме нет опухолей, артериальное давление и температура тела не повышены.
Вся гамма болей
Когда постоянно болит шея после сна, неприятные ощущения могут накатывать неожиданно либо нарастать постепенно. Боль может отдаваться также внутри головы, в висках, в ушах или в деснах. Есть вероятность покраснения кожи в зоне поражения, появления отечности, местного повышения температуры тела. У некоторых пациентов проблемный участок утрачивает чувствительность или начинает слегка покалывать. Утомление шейных мышц перерастает в общую усталость.
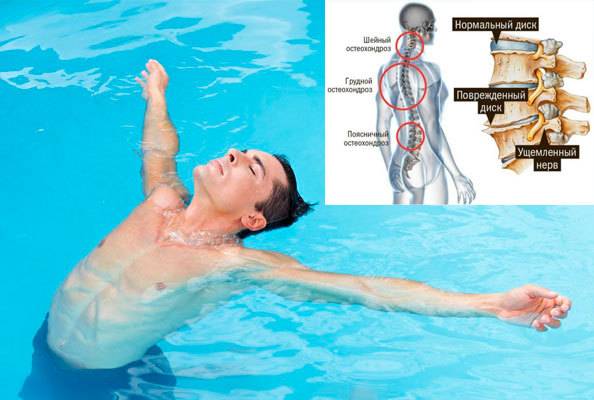
При остеохондрозе ощущения могут быть разными в зависимости от того, какой отдел позвоночника поражен. При грыжах трудно вставать с постели, поворачиваться и наклоняться. Характер боли приступообразный. Если воспаляются позвоночные суставы, неприятные ощущения дают о себе знать обычно по утрам и реже — ночью. При шейном остеохондрозе у пациента темнеет под глазами, так как кровоснабжение головного мозга нарушается. Боли отдаются в затылке и лопатке, в плечевом отделе ощущается тяжесть. Для грудного остеохондроза характерны однообразные ноющие боли, которые могут отдаваться в том числе и в шее. Когда пациент стоит или ходит, он ощущает перенапряжение в разных мышечных группах.
Профилактика тендинита
Любое заболевание проще предупредить, чем потом лечить его. И тендиноз не стал исключением. Если заботиться о здоровье своего тела, то можно свести возникновение данной проблемы к минимуму.
Перед тем, как начать занятия спортом, обязательно подготовьте свои суставы и сухожилия к упражнениям. Для этого нужно делать специальную суставную разминку и растяжку. Следите за техникой выполнения упражнений. Если она будет правильной, то травмы вам будут не страшны. Соблюдайте интервалы между тренировками. Ваше тело должно успевать полностью восстановиться. Не перегружайте организм, все занятия спортом должны быть адаптированы под ваши возможности. Если будете пытаться «прыгнуть выше головы», то плачевных последствий не избежать.
Если вы решили скорректировать свою фигуру при помощи спорта, но являетесь в этой теме новичком, то лучше обратиться к профессиональному тренеру. Он не только подберет самую эффективную программу, но и поможет научиться правильно выполнять все упражнения. Это минимизирует риск появления тендиноза.
Специалисты дают рекомендации всем, даже полностью здоровым людям, как можно продлить молодость своих суставов и сухожилий. Чтобы в будущем не лечить их воспаления, придерживайтесь таких советов:
уберите из гардероба обувь на высоком каблуке или с неудобной колодкой;
несколько раз в день делайте легкую разминку для всего тела;
при очень сложных, тяжелых или интенсивных тренировках обращайтесь к тренеру за помощью, чтобы он контролировал этот процесс;
если у вас есть суставы, которые подвергаются постоянной нагрузке, — уменьшите ее;
проходите своевременный осмотр у врача и не бросайте лечение инфекционных заболеваний на полпути;
укрепляйте иммунитет, правильно питайтесь и откажитесь от вредных привычек;
если вы много работаете за компьютером и ноутбуком, следите, чтобы клавиатура и кисти рук были расположена правильно, делайте небольшие перерывы;
позаботьтесь о своей осанке, укрепляйте мышечный корсет;
если во время физических нагрузок вы чувствуете боль, то сразу же прекращайте упражнение или занятие;
при первых подозрениях на тендиноз обращайтесь в клинику за консультацией.
Почему сводит мышцы?
Мышечные судороги при занятиях спортом обычно обусловлены чрезмерной или непривычной нагрузкой на мышцу (группу мышц), обезвоживанием и потерей кальция и калия вместе с потом, неправильной организацией тренировок.
То, что мышцы сводит во сне, как правило, объясняется неудачным положением тела во время сна. Когда мы спим, наше тело в целом расслабленно, но отдельные группы мышц испытывают повышенную нагрузку; длительное пребывание без движения не позволяет перераспределить эту нагрузку на другие мышцы, что может привести к мышечной судороге.
Наиболее подвержены мышечным спазмам:
- спортсмены;
- беременные женщины;
- пожилые люди (это связано с ослаблением мышечной ткани – атрофией мышц);
- маленькие дети (первых 3-х лет жизни).
Факторами, способствующими сведению мышц, являются:
- избыточный вес;
- жара;
- интоксикация организма (при инфекционном заболевании, алкогольном опьянении и т.п.)
- некоторые медицинские препараты (например, гормональные контрацептивы);
- заболевания ног и некоторые другие заболевания (цирроз печени, сахарный диабет).
Лечение
Главными принципами терапии являются:
- избавление от накопившейся лимфатической жидкости;
- уменьшение количества застоев;
- избавление от отеков;
- терапия дополнительных патологических процессов – инфекционных воспалений, трофических язв.
Терапия заболевания должна быть комплексной. Обязательно нужно соблюдать определенную схему питания, согласно которой из рациона исключаются продукты с высоким содержанием соли. Дополнительно врач подбирает специальное компрессионное белье, которое нужно носить постоянно. Обязательно нужно систематически выполнять лечебные упражнения, благодаря которым удастся избавиться от застоя жидкости в тканях и улучшить микроциркуляцию крови, лимфы.
Среди эффективных медикаментозных средств, которые направлены на борьбу с заболеванием, можно выделить флеботоники. Дополнительно врач назначает прием энзимов, ангиопротекторов, лекарственных средств для выведения лимфы. Рекомендуется выполнять посильные спортивные нагрузки – прогулки пешком, плавание.
Радикальное лечение проводит врач-флеболог. На сегодняшний день есть щадящие, малоинвазивные техники лечения.
Причины межреберной невралгии
Корешковый синдром межреберного нерва обычно вызывается одной из следующих причин:
остеохондроз грудного отдела позвоночника;
межпозвонковая грыжа;
опухолевые процессы;
другие заболевания позвоночника.
Гораздо чаще межреберная невралгия возникает в результате факторов, воздействующих на нерв в межреберном пространстве. Основными причинами тут выступают:
травмы грудной клетки;
герпетическая инфекция (опоясывающий герпес);
мышечно-тонический синдром вследствие чрезмерной физической нагрузки или работы в неудобной позе;
переохлаждение;
у женщин – ношение тесного белья (бюстгальтера). Поостеречься, в первую очередь, надо тем, у кого слабо развит подкожный жировой слой;
сдавливание нерва растущей опухолью (плевры, грудной стенки) или аневризмой нисходящего отдела грудной аорты;
факторы, воздействующие на всю нервную систему (отравление, гиповитаминоз).
Факторами, повышающими риск возникновения межреберной невралгии, являются:
сахарный диабет;
проблемы с иммунитетом;
возрастные изменения сосудов;
алкоголизм;
гормональные нарушения;
стрессы, угнетённое состояние психики;
длительный приём сильнодействующих медпрепаратов.
Боль в шее: какой она бывает?
Боли в шее – часто встречающийся симптом. Согласно медицинской статистике, каждый третий взрослый человек когда-нибудь испытывал боль в области шеи. Прямо сейчас шея болит у каждого десятого.
Как правило, боли в шее носят постоянный, ноющий характер. Иногда боль сопровождается головокружением, тошнотой, шумом в ушах. В некоторых случаях боль иррадиирует (распространяется) в руки. Одновременно с болью в шее могут ощущаться также боли в области сердца, особенно при неудобной позе. Ещё при болях в шее могут встречаться жалобы на ограниченную подвижность шеи или хруст в шее при повороте головы.
Водная гимнастика: комплекс упражнений при остеохондрозе шеи
Выполнение специальных упражнений в воде – отличное дополнение к плаванию.
Примерный комплекс упражнений приведен ниже:
- Опуститься по грудь в воду, выполнять ходьбу (сначала на месте, затем в движении).
- Поднимать (тянуть к груди) поочередно левое и правое колено. Одновременно с этим разводить руки в стороны.
- Принять вертикальное положение, положить руки на пояс, делать прогибы вперед и одновременно с этим отводить локти назад.
- Стоя в воде, выпячивать вперед живот.
- Выполнять приседания в воде, придерживаясь руками за бортик бассейна.
Между каждой группой упражнений необходимо отдыхать, поднимая руки в стороны. Небольшой перерыв позволит восстановить дыхание и расслабить мышцы.
Лечение заболеваний, вызывающих боль в шее
Для временного избавления от боли существуют обезболивающие средства, но, чтобы полностью избавить пациента от страданий, врач должен провести обследование и выяснить причину болевого синдрома. Самостоятельно больной этого сделать не сможет, требуется обращение в клинику.
Диагностика
Клинический осмотр шеи – первый этап диагностики
Во время первичного приема врач проводит клинический осмотр пациента и по его результатам может назначить следующие дополнительные исследования:
- Лабораторные анализы – общеклиническое, биохимическое и иммунологическое исследование крови. Полученные данные позволяют выявить воспалительные, обменные и аутоиммунные процессы.
- Инструментальные методы диагностики:
- рентгенографию заинтересованного отдела позвоночника, при необходимости – плечевого сустава;
- УЗИ мягких тканей;
- МРТ или КТ – более детальное исследование шейной области;
- электронейрмиографию – для оценки состояния корешков спинномозговых нервов.
После проведенного обследования врач может поставить правильный диагноз и назначить лечение.
Методы лечения боли в шее
Лечение шейного болевого синдрома может быть только индивидуальным, так как зависит от выявленных нарушений и окончательного диагноза. Обязательно учитываются и сопутствующие диагнозы – наличие у больного различных других заболеваний.
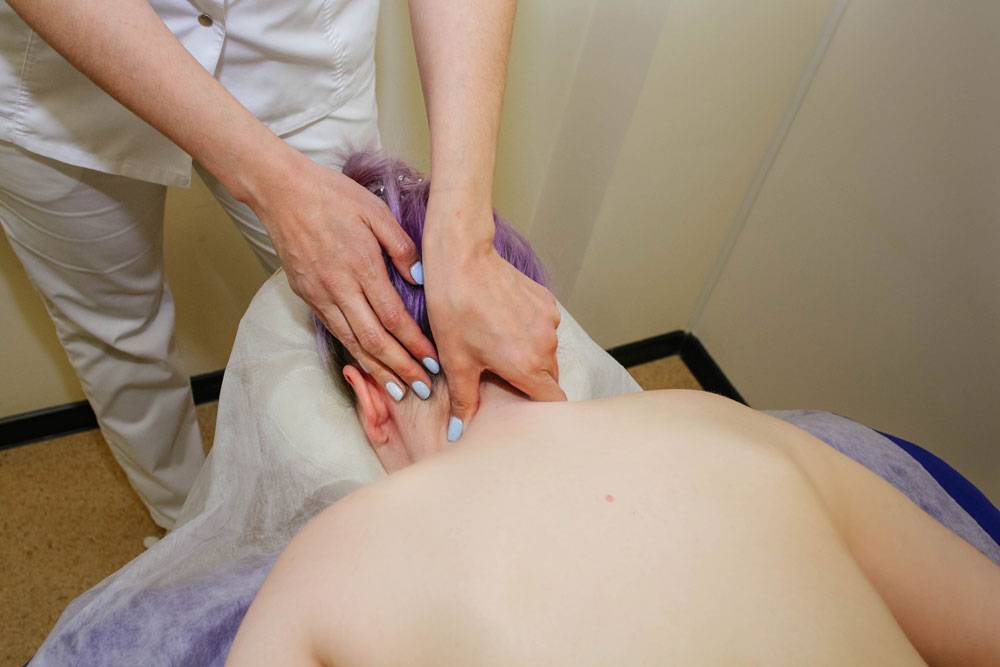 Точечный массаж в нашей клинике
Точечный массаж в нашей клинике
Врачи клиники «Парамита» (Москва) имеют большой опыт в лечении болевых синдромов шейной области. В ведении таких больных они придерживаются следующей тактики:
- Максимально полного обследования.
- Назначения комплексной терапии с использованием новейших методик, разработанных в лучших европейских клиниках:
- медикаментозного лечения, включающего противоболевую терапию; наиболее эффективным способом снятия боли считается:
- сочетание внутримышечного введения 50 мг нестероидного противовоспалительного средства Кетопрофена + 3 мл Нейробиона (витаминов группы В) + прием внутрь таблетки устраняющего мышечный спазм Мидокалма 50 мг + нанесение обезболивающей мази, например, эмульгеля Вольтарен;
- физиопроцедуры – электрофорез с новокаином или лидокаином;
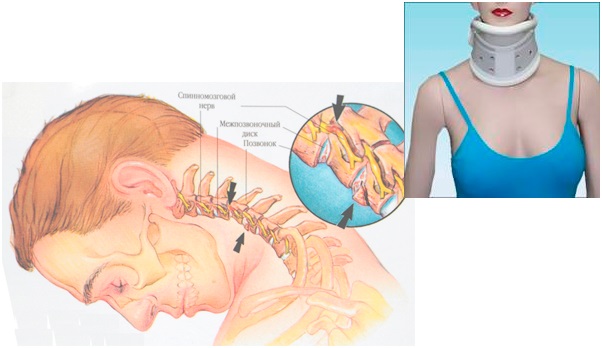
- щадящие мягкие способы иммобилизации шеи – воротник Шанца, тейпирование – фиксация тканей мягкой эластичной лентой;
- после устранения острых болей сразу же назначают комплексы лечебной гимнастики (ЛФК);
- восточные методы лечения, позволяющие сначала снять болезненные ощущения, а затем воздействовать на причину их возникновения и восстанавливать энергетический потенциал организма; к таким методикам относятся иглорефлексотерапия, прижигание, различные методики точечного массажа и др.
Сочетание современных и традиционных восточных методик позволяет сразу же избавить пациента от острых болей.
Это возвращает надежду на нормальную жизнь даже пациентам с длительно протекающим тяжелым болевым синдромом. После проведенного курса они регулярно приходят в клинику для профилактического лечения, что позволяет им полностью избавляться от болей и жить нормальной жизнью. Обращайтесь в медицинский центр «Парамита», наши врачи вам обязательно помогут!
Болит шея после сна: причины мучений
Когда шея болит, поворачивать больно после сна, многие торопятся наложить компресс с водкой или камфорным маслом. Некоторые прикладывают лед или, наоборот, смоченное в теплой воде полотенце. Этого делать нельзя, так как причины болевых ощущений могут быть самыми разными — и некоторые из них только усугубляют болезненное состояние под воздействием холода или спирта. Боли могут ощущаться из-за того, что:
- В организме протекают воспалительные процессы. Они дают сильную острую боль, мышцы и ткани отекают.
- Человек подхватил инфекцию. Боль концентрируется в верхней части спины, задней или передней поверхности шеи. Единственный способ от нее избавиться — это устранить заболевание-первопричину.
- В верхней части плеча сформировалась опухоль, из-за чего мышцы, ткани и корешки оказались сдавлены.
- Поражены сосуды. Болевые ощущения распространяются по рукам, голове, груди и пояснице. Если нарушается кровоснабжение, появляются отеки, мышцы находятся в постоянном напряжении.
Самые невыносимые боли часто вызваны остеопорозом. Пациент может просыпаться среди ночи от ужасных ощущений — в таком случае допустимо выпить обезболивающее. У женщин в период менопаузы позвоночник становится нестабильным, что тоже приводит к болям.
Если болит шея после сна на ортопедической подушке, в этом может быть виновата высота подушки. Высокие подушки подходят только для сна на боку, так как хорошо поддерживают в этом положении шею и плечевой пояс. Тем, кто спит на спине, рекомендованы подушки с высотой максимум 10 см и умеренной жесткостью. Желательно купить подушку с выемкой для шеи. Для сна на животе следует приобрести тонкую мягкую подушку высотой максимум 8 см. Как вариант, можно вообще обойтись без подушки или положить ее под живот, чтобы не болел позвоночник. Спать на животе каждую ночь не рекомендуется, так как из-за этого пережимаются кровеносные сосуды в районе позвоночного столба.
Когда болит шея с правой стороны после сна, это может свидетельствовать о пережатой позвоночной артерии. Она парная и поэтому провоцирует односторонние боли. Устранить проблему поможет качественный наполнитель для подушки. Оптимальными материалами считаются латекс и меморикс. Латекс долговечен, не провоцирует аллергию, на нем разрешено спать даже детям. Меморикс при контакте с человеческим телом нагревается и подстраивается под очертания этого тела. Перегрева можно не бояться, так как наполнитель хорошо вентилируется.
Шея может затекать по утрам из-за того, что вы решили поспать дольше обычного. Верхней части тела пришлось слишком долго находиться в статичном положении, и в ней нарушилось кровообращение.
Наконец, причиной страданий может стать банально малоподвижный образ жизни, повышенный уровень стресса, необходимость регулярно носить на плече тяжелую сумку. Многие люди под воздействием негативных эмоций приподнимают плечи, оба либо одно, и напрягают мышцы. Это создает им психологическую иллюзию защиты, но приводят к болям в шее.
Сводит мышцы: надо ли обращаться к врачу?
Разовое сведение мышц в большинстве случаев не является поводом для беспокойства. Однако если мышечные спазмы повторяются достаточно часто, это может быть симптомом развивающегося заболевания. Спектр возможных заболеваний достаточно широкий; он включает в себя сосудистые заболевания (варикоз), заболевания печени, почечная недостаточность, заболевания щитовидной железы, нарушения нервной системы.
Обращаться к врачу при сведении мышц необходимо, если:
- мышцы сводит раз в месяц или чаще;
- судороги мышц очень сильные (причиняют сильную боль);
- мышечный спазм не имеет очевидной связи с физической нагрузкой;
- боль в мышцах не проходит после простых процедур (расслабление и массирование).
Какие боли в шее бывают?
Болевые ощущения в области шеимогут носить временный характер и доставлять лишь небольшой дискомфорт человеку, или быть более интенсивными и нарушать привычный ритм жизни. Как правило, пациенты отмечают резкий мышечный спазм в этой части тела, который сопровождается сильным болевым синдромом. Он может носить пульсирующий, ноющий или покалывающий характер.

При этом усиление дискомфорта наблюдается в период двигательной активности или при продолжительном пребывании в одном положении. В силу указанных причин человеку приходится осуществлять повороты всем туловищем, чтобы предотвратить повышенную нагрузку на шею.
Таким образом, болевые проявления в области шеи можно классифицировать следующим образом:
- Острые. Продолжительность не более 10 суток;
- Хронические. Беспокоят человека в течение длительного периода;
- Вертеброгенные. Имеют место при наличии дегенеративно-дистрофических изменений в шейном отделе позвоночника, включая сдавливание корешков спинного мозга и повреждения межпозвонковых дисков;
- Невертеброгенные. Проявляются на фоне остальных негативных факторов, в том числе воспалительно-инфекционных процессов в области мышц, нарушений в области лимфоузлов и щитовидной железы.
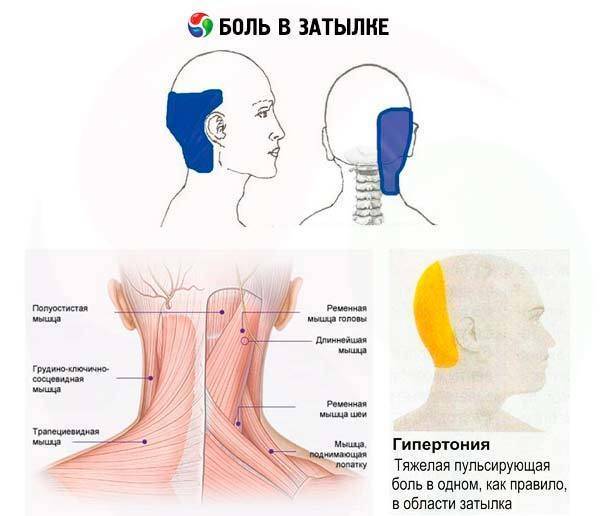
При болевых ощущениях вертеброгенного характера наблюдается дискомфорт в области верхних конечностей, затылка, плечевого сустава и кистей рук. При этом имеет место утрата чувствительности, ограничение двигательной активности и онемение в области конечностей, что считается следствием сдавления спинномозговых корешков. Кроме того, в этих случаях пациент отмечает острый болевой синдром в области головы, головокружения и появление обморочных состояний, что свидетельствует о наличии грыжи межпозвонковых дисков.
О необходимости в срочном посещении специалиста говорит наличие болевых ощущений острого характера, которые сопровождаются утратой чувствительности в затылочной части, появлением шума в ушах и головокружениями.
Не пейте на ночь, научитесь расслабляться
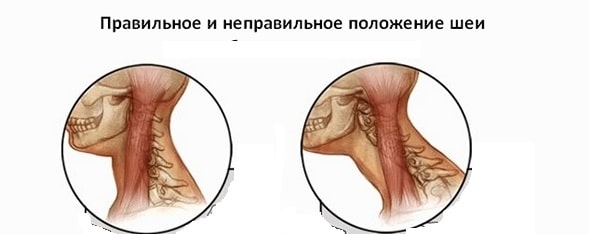
Чтобы предотвратить боль в шее и голове после сна, отучите себя от неочевидных вредных привычек. Никогда не засыпайте в кресле — от этого голова сильно смещается вперед или назад. Во время разговора по телефону не прижимайте его плечом. Планируйте свой день так, чтобы на его начало пришлась активная физическая деятельность. Таким образом ваши мышцы разогреются и подготовятся к предстоящим нагрузкам.
Сидя за компьютером, отрегулируйте высоту монитора так, чтобы он располагался ровно напротив ваших глаз. Не позволяйте себе сидеть весь день с опущенной головой. Также отрегулируйте стул и стол в соответствии со своим ростом.
Если болит шея с левой стороны после сна, это может стать следствием сколиоза. Посетите поликлинику, чтобы врач порекомендовал вам лечебную физкультуру, плавание, массаж или физиотерапию. В домашних условиях корректировать свою осанку можно так: прислонитесь спиной к ровной стене, чтобы между пятками и плинтусом оставалось расстояние примерно в 2 см. Ваши ягодицы и плечи должны плотно прилегать к поверхности, плечи обязаны при этом оставаться на одном уровне. Удерживайте подбородок ровно и высоко, не отходите от стены в течение 10 минут, выполняйте это упражнение каждый день.
Никогда не употребляйте перед сном спиртное. Во-первых, оно повышает риск проспать всю ночь в одном положении. Во-вторых, алкогольная интоксикация провоцирует головную боль. В-третьих, от спиртного нарушаются механизмы усвоения жидкостей, из-за чего появляются отеки. Впрочем, отеки может вызвать даже потребление обычной воды перед сном в больших количествах
Чтобы не приходилось жаловаться, что болят мышцы шеи после сна, научитесь расслабляться. Дышите глубоко и равномерно, пусть напряжение постепенно покидает все участки тела. От болевых ощущений мы склонны напрягаться, и от этого они только усиливаются. А еще — спите только в хорошо проветренном помещении. В силу кислородного голодания в мозге формируются токсичные вещества, которые воздействуют на болевые рецепторы кровеносных сосудов внутри мозга.
Как правильно плавать при остеохондрозе?
Пациенты с остеохондрозом шейного, грудного и поясничного отделов позвоночника должны понимать, что занятия в бассейне не ограничиваются тем, чтобы просто поплескаться в воде. Плавать необходимо при определенных условиях, в определенных местах и, что самое главное, определенным образом, соответствующим конкретному типу остеохондроза. Прежде чем приступать к выполнению водных процедур, необходимо ознакомиться с правилами плавания при описываемом заболевании.
 При остеохондрозе шеи нужно проводить водную аэробику в крытых бассейнахВыбирайте места, подходящие для водных занятий
При остеохондрозе шеи нужно проводить водную аэробику в крытых бассейнахВыбирайте места, подходящие для водных занятий
Плавать в открытых водоемах при остеохондрозе (в лечебных целях) не стоит, т.к. при переохлаждении может происходить обострение симптомов заболевания. Кроме того, в открытых водоемах присутствуют течения, которые значительно увеличивают нагрузку и усложняют выполнение упражнений. Что касается открытых бассейнов, то там заниматься тоже не рекомендуется.
Оптимальным местом для плавания при остеохондрозе являются крытые бассейны с функцией подогрева воды (в идеале температура воды должна составлять от 27 до 30 градусов). Некоторые предпочитают посещать оздоровительные комплексы, в которых, помимо бассейна, имеются еще и сауны, где можно хорошенько расслабиться и прогреть мышцы.
Пациентам с остеохондрозом рекомендуется помещать бассейны, в которых трудятся опытные инструкторы ЛФК. Специалисты проконтролируют правильность выполнения упражнений, научат больного правильно дышать и т.д.
Занимайтесь регулярно, в течение фиксированного времени
Продолжительность одной тренировки при остеохондрозе составляет 1 час (45-50 минут посвящаются плаванию или гимнастике, а оставшиеся 10-15 минут – разминке). Планировать день нужно таким образом, чтобы после тренировки у вас оставалось 30-40 минут на отдых (отдыхать после водных процедур нужно, лежа на жесткой кушетке). Оптимальная периодичность занятий, которая позволяет достичь положительных результатов, – два или три раза в неделю.
Не пренебрегайте разминкой
К водной тренировке, как и к любой другой, нужно готовиться. Сперва необходимо разминаться на воздухе, выполняя стандартные простейшие упражнения, а потом и в воде. Разминка в бассейне включает совершение конечностями махов и активных движений. При выполнении разминки следует придерживаться за бортики бассейна, дабы избежать случайных травм.
Обратите внимание! мерзнуть в воде при остеохондрозе противопоказано. При появлении ощущения холода нужно разогреваться, активно работать ногами и руками
При желании можно принять теплый душ.
Дышите правильно
Данное правило является одним из важных. Чтобы занятия оказались максимально эффективными, дышать нужно по принципу «резкий выдох – глубокий вдох».
Откажитесь от воздушного жилета
Если вы неуверенно чувствуете себя в воде или не умеете плавать вовсе, используйте вспомогательные средства – надувную подушку или надувной круг.
Посещение бассейна при остеохондрозе шейного отдела поможет избавиться от заболевания, но только в том случае, если упражнения выполняются правильно.
Обсудить технику и стиль плавания необходимо с инструктором по ЛФК и лечащим врачом. Посещать бассейн при остеохондрозе можно не чаще 2-3 раз в неделю. Максимальная продолжительность одного занятия составляет 1,5 часа. Разминка и упражнения должны проводиться под наблюдением инструктора.
Таким образом, водные процедуры при остеохондрозе, будь то плавание или гимнастика, позволяют достичь неплохих результатов. Единственное – упражнения нужно выполнять постоянно. В противном случае, толку от них не будет.
Видео: “Как правильно плавать при грыже позвоночника?”
https://youtube.com/watch?v=QxNH7KZm79I
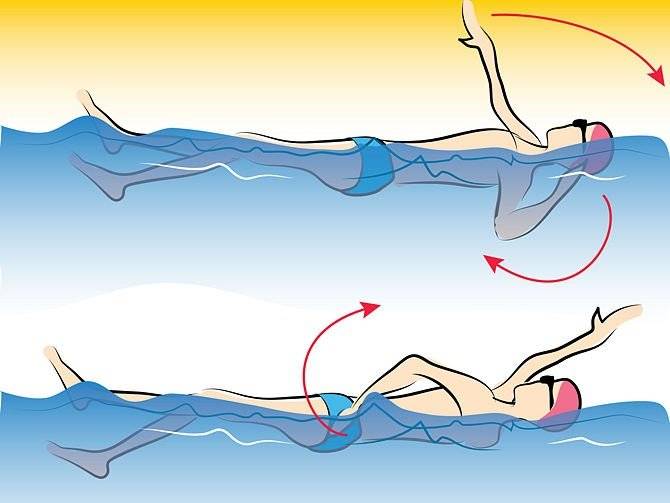
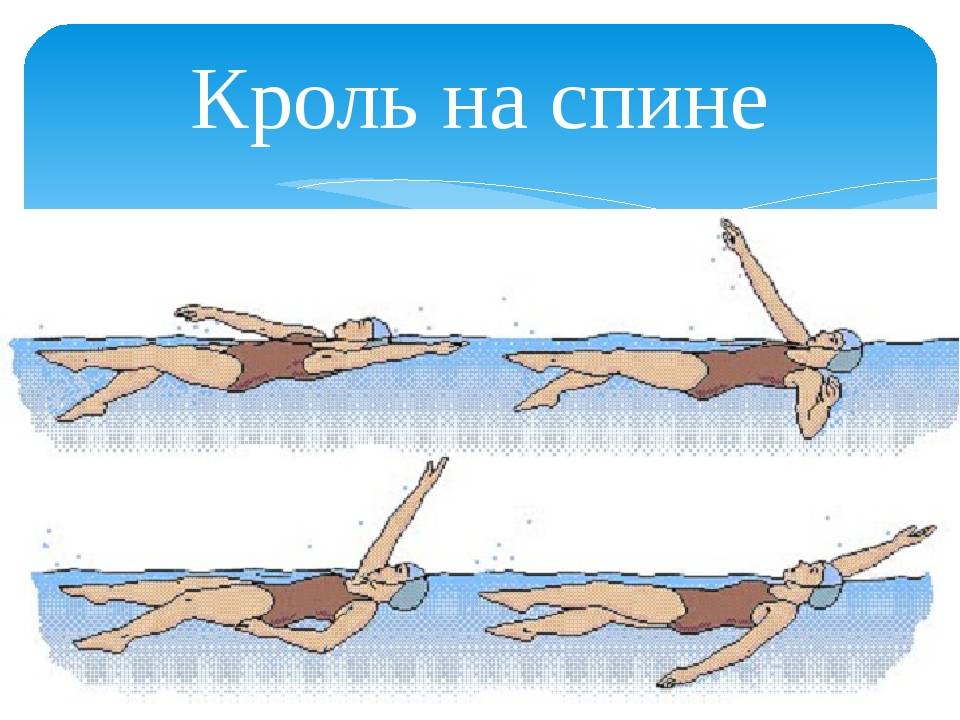
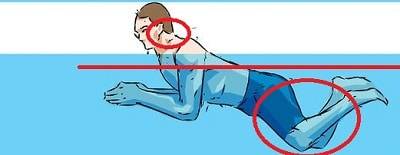
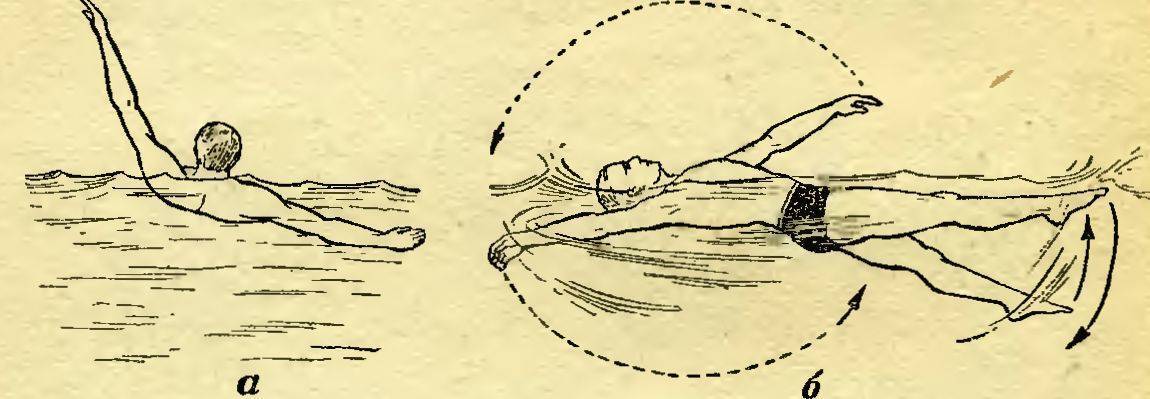
Какие стили можно и нельзя использовать?
 Плавание на спине – это наиболее эффективный метод при шейном остеохондрозеСтиль плавания выбирают, отталкиваясь от того, в каком отделе позвоночника произошли изменения. При остеохондрозе шейного отдела рекомендуется плавать на спине таким образом, чтобы голова находилась над поверхностью воды.
Плавание на спине – это наиболее эффективный метод при шейном остеохондрозеСтиль плавания выбирают, отталкиваясь от того, в каком отделе позвоночника произошли изменения. При остеохондрозе шейного отдела рекомендуется плавать на спине таким образом, чтобы голова находилась над поверхностью воды.
При желании можно использовать надувные подушки и круги, которые позволят дозировать нагрузку на разные участки позвоночника.
Что касается брасса, то он вызывает напряжение мышц шейного отдела, поэтому плавать данным стилем при шейном остеохондрозе не рекомендуется. Также нет необходимости усердствовать, если вместо положительного результата вы не хотите получить осложнения.
Сильная, одномоментная нагрузка не ускорит процесс выздоровления, но приведет к усилению скованности и болевого синдрома.








![Что делать, если болит шея? [лечение спереди, сзади, сбоку]](https://arena-swim.ru/wp-content/uploads/7/3/9/739b36e6d715d2b60c73c27f935b3024.jpeg)