Питание при панкреатите у взрослых
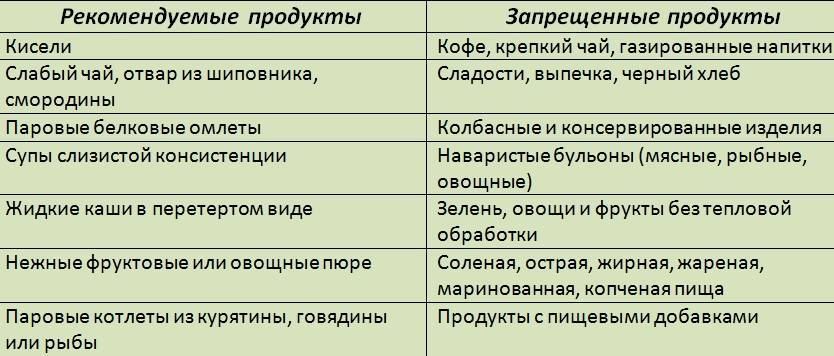
Система питания не предусматривает употребление тяжелой и жирной пищи. Диета при панкреатите, которую прописывает доктор, основывается на принципах правильного питания. Пациентам рекомендовано питаться маленькими порциями 5 раз в день. Из рациона навсегда придется исключить вредные для здоровья продукты. При заболеваниях поджелудочной железы необходимо кушать преимущественно белковую пищу, а употребление жиров и углеводов лучше свести до минимума.
Соблюдение диеты без срывов возможно при составлении меню на неделю вперед. Составляя рацион, учитываются следующие рекомендации:
- не пропускать приемы пищи (кушать через каждые 3-4 часа);
- кушать порциями в 150 г;
- перетирать пищу, если она способна раздражать слизистую;
- блюда лучше выбирать с повышенным содержанием белка;
- навсегда забыть о чрезмерном употреблении жиров и углеводов;
- отказаться от блюд с повышенным содержанием экстрактов;
- при сильных болях отказываться от еды на два дня.
Намного сложнее выдержать такую диету сладкоежкам, ведь им нельзя употреблять любимые конфеты, торты и печенье.
Диагностика холецистита
Для точной постановки диагноза требуется проведение всестороннего обследования, включающего лабораторные и инструментальные методы.
К какому врачу обратиться
Первый этап диагностики — осмотр врачом-гастроэнтерологом. В его задачу входит сбор подробного анамнеза и первичного осмотра. Опрос проводится с целью определения симптомов, давности первого приступа болезни, образа жизни пациента, его пищевого поведения, наличия сопутствующих заболеваний.
Врач-гастроэнтеролог осматривает ротовую полость и определяет наличие налета на языке — признака воспалительного процесса в организме. Болевые ощущения при пальпации правой части живота позволяют диагностировать холецистит с высокой долей достоверности, но для уточнения формы заболевания необходим ряд исследований.
Какие анализы сдать
Задача дальнейшего обследования — определить причины воспаления желчного пузыря, застоя желчи и нарушения моторики. Для этого назначаются:
- Общий и биохимический анализ крови. Повышение концентрации лейкоцитов в крови и высокий показатель СОЭ свидетельствуют о воспалительном процессе в организме. Высокая активность печеночных ферментов (АСТ, АЛТ) в результатах биохимии — признак проблем с печенью или желчным пузырем.
- Ультразвуковое исследование желчного пузыря позволяет оценить его размер и толщину стенки. УЗИ помогает увидеть камни в пузыре и желчных протоках и определить их размер, форму и точное расположение. Кроме того, на УЗИ врач оценивает степень воспаления протоков и наличие проблем с выводом желчи.
- Дуоденальное зондирование проводится для взятия желчи для лабораторного исследования и оценки моторики желчного пузыря. Желчь отправляется на бакпосев для выявления инфекционного агента. После выделения возбудителя проводится тестирование на чувствительность штамма к различным антибиотикам. Анализ желчи помогает дополнительно подтвердить наличие камней и мелких твердых частиц в пузыре по концентрации желчных кислот.
- Холецистография — рентген с введением контрастного вещества — назначается для выявления анатомических особенностей желчного пузыря, его формы и контуров, рельефа внутренней стенки.
Пациент с болью в желчном пузыре на приеме у гастроэнтеролога. Genrix20061.mail.ru / Depositphotos
Если после всех обследований остается сомнение в наличии холецистита, врач может назначить лапороскопию для визуальной оценки характера морфологических изменений органов.
Важно! У лиц пожилого возраста диагностика холецистита может вызвать определенные затруднения из-за большого количества сопутствующих патологий и снижения общей реактивности организма. Такие пациенты требуют особого внимания при выборе диагностических методов
УЗИ-исследование
Для дифференциальной диагностики панкреатита проводится УЗИ, результаты исследования зависят от формы данного заболевания.
При паренхиматозном типе патологии на УЗИ в большинстве случаев контуры железы практически не меняются. Иногда даже не диагностируются изменения протоков;
Отёчно-интерстициальная форма вызывает увеличение железы, изменение ее структуры (появление очагов измененной плотности), неоднородную эхогенность. При правильном лечении размеры железы постепенно приходят в норму, но уплотнения могут сохраняться длительное время;
При фиброзно-склеротическом поражении размеры органа уменьшены, он «сморщен», наблюдается расширение протоков и перипанкреатит;
При кистозной форме с ткани железы образуются мелкие кисты, хорошо видные на УЗИ-исследовании. Ткань органа неоднородна, протоки расширены;
Гиперпластическое течение болезни вызывает увеличение какой-либо части органа (чаще всего головки), контуры тканей неоднородны, границы «размыты», имеются участки измененной плотности.
Принципы питания при панкреатите
Для облегчения состояния больного следует строго придерживаться следующих простых правил:
- В случае особо острого течения панкреатита следует воздерживаться от потребления пищи на протяжении одного-двух дней. После ликвидации функциональной нагрузки на больной орган боли обычно слабеют.
- Далее, продолжая лечение панкреатита, есть надо часто. При обострениях дисфункции поджелудочной железы врачи рекомендуют принимать пищу каждые 3-4 часа, или 5-6 раз ежедневно.
- Возможно уменьшить нагрузку на поджелудочную железу, принимая ферменты.
- Но количество употребляемой еды следует значительно сократить. Советуют ограничиться двумя столовыми ложками пищи за один прием.
- В начале лечения, при обострении, рекомендуют употреблять исключительно жидкую пищу.
- Для облегчения переваривания пищи, а также во избежание раздражения слизистого слоя оболочки желудка, следует есть только механически измельченную пищу. Например, перетирать блюда блендером до пюреобразного состояния.
- При выборе блюд необходимо соблюдать строгую диету.
Что можно и чего нельзя есть при холецистите и панкреатите
Диета при холецистите и панкреатите подразумевает ряд запретов. Некоторые продукты полностью исключаются из меню. Недопустимо даже однократное их употребление. Другая категория продуктов питания является основой диетического рациона.
При составлении меню важно учитывать, что одна порция не должна превышать 250 г, а прием пищи осуществляется минимум пять раз в день
Запрещенные продукты
Существует определенный список продуктов, употребление которых недопустимо при воспалительных процессах в желчном пузыре и поджелудочной железе. Нарушение режима питания может стать причиной обострения патологий. Кроме запрещенных продуктов, из меню должны быть исключены блюда быстрого приготовления – полуфабрикаты, каши и супы, завариваемые в кипятке, фаст-фуд. Жирная, жареная, соленая и острая пища также находится под запретом.
Список запрещенных продуктов:
- Болезни ЖКТ успешно лечатся только при сочетании корректного лечения и строгого следования предписанной врачом диете.сыр соленых и острых сортов;
- молочная продукция с высоким процентом жирности;
- жареные пирожки, слоеная и сдобная выпечка;
- холодные супы и наваристые мясные первые блюда;
- кислые сорта фруктов и ягод;
- мороженое, шоколад, пирожные с кремом;
- копченая и соленая рыба;
- мясные и рыбные консервы;
- грибы и грибные бульоны;
- бор или щи из щавеля;
- мясо и рыба жирных сортов;
- щавель, редис, капуста, редька;
- лук и чеснок;
- горох и фасоль;
- сало;
- газированные напитки;
- алкоголь.
Разрешенные блюда
При составлении диетического меню важно учитывать рекомендуемые методы приготовления блюд (варка, тушение, паровая обработка). Готовить пищу можно только на основе списка разрешенных продуктов
Дополнительно следует учитывать индивидуальные особенности организма.
Список разрешенных блюд и продуктов:
- каши на разбавленном молоке;
- вегетарианские супы;
- нежирные сорта рыбы в отварном виде (или рыбные котлеты, фрикадельки, приготовленные на пару);
- кисломолочная продукция с низким процентом жирности (ряженка, кефир, творог);
- гречневая и овсяная каша;
- овощной плов;
- паровой омлет (из яичных белков);
- мясо нежирных сортов в виде фрикаделек, котлет (крольчатина, индейка, говядина, свинина, курица);
- мясо и рыба нежирных сортов, запеченная в фольге;
- вермишель и другие макаронные изделия;
- некислые сорта ягод и фруктов (компоты, кисели на их основе);
- творожные, крупяные или овощные запеканки;
- тушеные овощи (в том числе овощное рагу);
- галетное печенье и несоленый крекер;
- подсушенный ржаной хлеб;
- отвар из шиповника;
- зеленый и травяной чай.
Видео на тему: Камни в Желчном Пузыре. Что можно и нельзя!
Можно ли употреблять молочные продукты
Употребление продукции на основе молока при холецистите и панкреатите подразумевает несколько важных правил. Вводить в меню такие продукты можно только после купирования приступа обострения воспалительного процесса. Молочная продукция должны иметь пониженный процент жирности. Цельное молоко из рациона исключается полностью.
Нельзя употреблять следующие виды молочной продукции:
- мороженое;
- сгущенное молоко;
- топленое молоко;
- парное молоко.
Можно ли есть блюда из тыквы
Тыква при лечении панкреатита и холецистита обязательно должна присутствовать в рационе. Продукт обладает рядом полезных свойств для поджелудочной железы и желчного пузыря. Готовить блюда из тыквы можно в пароварках, мультиварках, методом варки, тушения или запекания. Можно использовать ее в качестве основного или дополнительного ингредиента.
Примеры блюд из тыквы:
- пудинг;
- десерт;
- суп-пюре;
- рис с тыквой;
- тыквенная каша.
 Входящие в состав тыквы полезные вещества быстро усвоятся, предотвратив дефицит витаминов и минеральных элементов – частого спутника многих диетических программ.
Входящие в состав тыквы полезные вещества быстро усвоятся, предотвратив дефицит витаминов и минеральных элементов – частого спутника многих диетических программ.
Орехи при рассматриваемых патологиях
В орехах содержится огромное количество полезных веществ. При холецистите и панкреатите данный продукт не только разрешен, но и рекомендован к употреблению. Важный нюанс – орехи надо максимально измельчать (лучше всего использовать блендер или кофемолку). Продукт можно добавлять в салаты, десерты или употреблять в виде смеси из разных видов ядер. Суточная норма не должна превышать 20 г.
Диета при хроническом холецистите и панкреатите
Специальная диета при хроническом холецистите и панкреатите создана для того, чтобы восстановить нормальное функционирование поврежденных органов, в данном случае это желчный пузырь и поджелудочная железа. Пациентам запрещают принимать в пищу продукты, провоцирующие усиление выделения желчи и пищеварительных ферментов. К таким продуктам относят соленые, жареные, копченые, жирные блюда, газированные и алкогольные напитки. Полностью исключают употребление пищи из ресторанов быстрого питания, а также еду всухомятку и на бегу.
При лечении хронического течения заболевания важно соблюдать меру в еде: переедания увеличивают нагрузку на органы, пораженные воспалительным процессом. Важно также и качество употребляемой пищи: все продукты должны быть обязательно свежими, а блюда – только что приготовленными
Из меню исключаются те продукты, которые с трудом перерабатываются в желудке, усиливают секреторную активность пищеварительной системы, вызывают появление избытка газов в кишечнике.
Меню для каждого пациента должно выбираться индивидуально, с учетом тяжести заболевания и аллергической чувствительности организма. Питание должно быть полноценным, рациональным и достаточно калорийным.
Ниже в нашей статье мы перечислим разрешенные и запрещенные продукты при холецистите и панкреатите.
[], [], [], [], [], []
Диета при разных формах воспаления
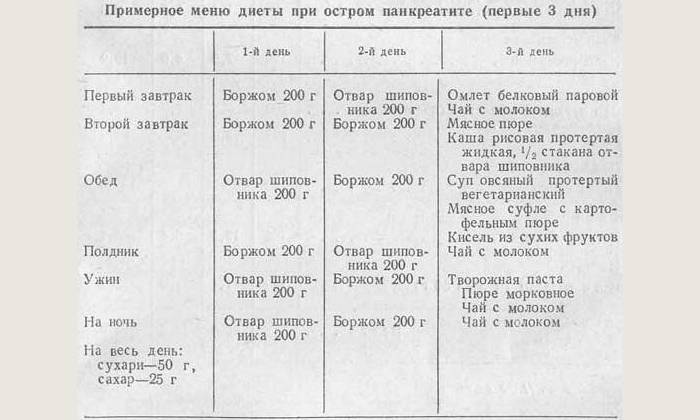
После приступа острого панкреатита, а именно в течение 3 дней, необходимо полное голодание. Его цель: остановить выработку сока, который переваривает саму ПЖЖ. За это время признаки заболевания стихают. Для нейтрализации кислотной среды желудка рекомендуется пить щелочную минеральную воду. Питаться можно только блюдами в виде пюре или суфле.
Для хронического панкреатита характерна быстрая потеря протеинов. Для восполнения белковых резервов организма их приходится постоянно включать в рацион, треть должна быть растительного происхождения. Молочные продукты можно принимать как в первой, так и во второй половине дня. Источником энергии остаются углеводы, содержащиеся в картофеле, сухарях, макаронах и кашах. Эти рекомендации соблюдаются и при организации праздничных застолий.
Причины
Ученые до сих продолжают спорить о причинах возникновения холецистита. Наиболее популярная теория связывает патологию с инфекционным поражением, поскольку бактерии в желчном пузыре при исследовании обнаруживаются примерно у половины заболевших.
По этой теории воспаление желчного пузыря начинается при попадании в него патогенной микрофлоры — стафилококка, стрептококка, кишечной палочки и некоторых других бактерий. Иногда причиной холецистита становятся глисты, грибки, анаэробные бактерии, вирусы гепатита. В более редких случаях холецистит развивается на фоне аллергии или отравления.
Инфекция проникает в желчный пузырь разными путями:
- энтерогенным — с пищей и питьем при переваривании загрязненных продуктов;
- гематогенным — при стоматологических или других операциях с использованием нестерильных инструментов, при переливании крови или инъекциях загрязненной иглой;
- лимфогенным — через лимфатические капилляры и другие структурные элементы лимфатической системы.
Есть и другие мнения о природе холецистита, например, о возникновении воспалительного процесса в желчных путях и желчном пузыре вследствие нарушения кровообращения в стенках из-за тромбоза сосудов. Деструктивный процесс начинается на фоне ишемии пузырной артерии.
Еще одна теория связывает холецистит с нарушениями функции печени, которые ведут к патологическим изменениям в структуре желчи. В результате система пищеварения перестает выполнять антиоксидантную защитную роль, и в желчном пузыре начинается воспаление.
Холецистит обычно развивается при застое желчи в желчном пузыре. Нарушение утилизации желчи может быть обусловлено различными факторами:
- Наличие камней, закупоривающих желчные протоки и препятствующие оттоку желчи. Конкременты часто имеют острые края, травмирующие слизистую. Места царапин и язв — входные ворота для патогенной микрофлоры.
- Нарушение сократительной функции желчного пузыря и снижение его тонуса. В результате дискинезии желчь не полностью выходит из органа, и ее застой провоцирует воспалительный процесс и образование твердых частиц.
- Врожденные патологии строения желчного пузыря — искривление, перетяжка, рубцы, сужение протоков, затрудняющие отток желчи.
- Наличие других заболеваний желчного пузыря и протоков — опухоли, кисты и другие патологии. Любая опухоль может сдавливать протоки и затруднять отток желчи.
Камни в желчном пузыре и желчных протоках обнаруживаются у 90% больных холециститом. Камни бывают двух видов: холестериновые, на 90% состоящие из чистого холестерина, и пигментные, в состав которых в основном входит кальций.
Факторы риска
- неправильное пищевое поведение — острая и жирная пища, переедание, редкие приемы пищи;
- постоянное нервное перенапряжение, эмоциональные перегрузки;
- эндокринные нарушения, в частности, сахарный диабет, гормональный дисбаланс во время беременности или климакса;
- злоупотребление спиртными напитками;
- очаг воспаления в организме — ангина, аднексит, легочные инфекции и т. д.;
- малоподвижный образ жизни;
- нарушения в работе поджелудочной железы, например, рефлюкс ее ферментов в желчный пузырь;
- прием некоторых лекарственных препаратов;
- наследственная предрасположенность.
В группу риска входят люди, страдающие ожирением, заболеваниями тонкой кишки, женщины в период беременности.
Симптомы панкреатита
Основной симптомом панкреатита – сильная боль. Вместе с ней могут наблюдаться тошнота, рвота, незначительное повышение температуры, метеоризм, нарушения стула и некоторые другие симптомы.
Боль в животе
Основным симптомом острого панкреатита является сильная боль, которая начинается, как правило, в левом боку, а затем становится опоясывающейся. Боль не снимается ни спазмолитиками («но-шпа» и аналоги), ни обезболивающими препаратами (анальгетиками). В положении лежа на спине может усиливаться. Приступ боли при панкреатите обычно наблюдается после приёма пищи или алкоголя. При приёме пищи на фоне боли, боль усиливается.
Рвота
Начало острого панкреатита может сопровождаться приступами рвоты. В рвотных массах при панкреатите обычно присутствует желчь. В этот период необходимо полностью отказаться от приёма пищи.
Температура
При приступе панкреатита возможно повышение температуры до 37,5°C.
Метеоризм
Приступ нарушает перистальтику кишечника. Это приводит к вздутию живота.
Расстройство стула
Отсутствие необходимых ферментов не позволяет пище как следует перевариваться, что становится причиной расстройства стула.
Диета при ремиссии хронического панкреатита
В период ремиссии пациент чувствует облегчение и не испытывает болевых ощущений. Отличное самочувствие больного позволяет расширить ассортимент разрешенных продуктов. Однако расслабляться тоже не стоит, поскольку поджелудочная железа все еще может негативно откликнуться на некоторые продукты.
За основу питания на стадии ремиссии следует взять Диету №5, добавляя в нее большее количество легкоусвояемых белков и витаминов:
- дробное питание;
- отварные, запеченные, паровые блюда;
- употребление минимум 150 г белка в сутки, преимущественно животного;
- разнообразное меню;
- сведение до минимума жиров животного происхождения;
- измельчение и пережевывание пищи.
Пациенты, страдающие от панкреатита, ведут активный образ жизни. Им следует продумывать меню на каждый день. Идеальным вариантом считаются горячие обеды (суп, уха, борщ) и легкие перекусы (йогурт, банан). Находясь на корпоративах, вечеринках, не стесняйтесь уточнять состав предлагаемых блюд. Не употребляйте незнакомые деликатесы, чтобы не нарушать диету и не провоцировать обострения.
Лечение панкреатита
Основным лечением хронического панкреатита является диета и отказ от вредных привычек, изменение образа жизни, а также лекарственные препараты:
- средства, снижающие выработку желудком соляной кислоты (ингибиторы протонной помпы)
- ферментные препараты
- спазмолитики
- при наличии боли – анальгетики, НПВС; если боль чрезвычайно сильная и не устраняется этими препаратами, назначаются наркотические анальгетики.
Необходимо выявление в ходе первичного обследования патологии других органов ЖКТ (желчно-каменная болезнь, хронический холецистит, гастрит, дуоденит, язвенная болезнь, гепатит, синдром избыточного бактериального роста, дисбиоз кишечника, болезни почек и др.), так как эти заболевания могут являться причиной и/или усугубляющими факторами хронического воспаления поджелудочной железы. В этом случае необходимо лечение других заболеваний желудочно-кишечного тракта. Решение о срочности и порядке лечение того или иного сопутствующего заболевания принимает лечащий врач.
Если лекарства, принимаемые больным по поводу других заболеваний, могут способствовать развитию болезни, решается вопрос о замене препаратов.
При выявлении какого-либо механического препятствия оттоку желчи больному показано хирургическое лечение.
Меню диеты
Понедельник
Завтрак | Овсяная каша на молоке, разведенном водой, некрепкий чай с крекером |
Второй завтрак | Запеченные яблоки с творогом |
Обед | Суп на основе овощей, отварная куриная грудка, свекольный салат, отвар шиповника |
Полдник | Запеченная груша |
Ужин | Макароны с отварной рыбой, кисель |
Перед сном | Стакан кефира |
Вторник
Завтрак | Паровой омлет (из белков), некрепкий чай, крекер |
Второй завтрак | Яблоко (некислого сорта) |
Обед | Овощной суп, тушеные овощи с отварной рыбой, компот |
Полдник | Банан |
Ужин | Рисовая запеканка с овощами, паровые тефтели, компот |
Перед сном | Стакан молока с пониженным процентом жирности |
Среда
Завтрак | Паровые сырники, стакан чая с молоком |
Второй завтрак | Компот с галетами |
Обед | Рисовый суп, тушеная морковь с паровыми котлетами, компот из ягод |
Полдник | Фруктовое желе |
Ужин | Запеченные овощи с отварной куриной грудкой, кисель |
Перед сном | Стакан кефира |
Четверг
Завтрак | Творожная запеканка, некрепкий чай |
Второй завтрак | Овсяный кисель с галетами |
Обед | Овощной суп, гречневая каша с паровыми котлетами, компот |
Полдник | Фруктовый салат |
Ужин | Картофельное пюре с отварной грудкой, некрепкий чай |
Перед сном | Стакан ряженки |
Пятница
Завтрак | Овсяный кисель с галетами |
Второй завтрак | Сухарики с чаем |
Обед | Суп с фрикадельками, гречневая каша с паровыми котлетами, кисель |
Полдник | Творог с низким процентом жирности |
Ужин | Рыбная запеканка с тушеными овощами, компот |
Перед сном | Стакан молока |
Суббота
Завтрак | Овсяная каша, некрепкий чай |
Второй завтрак | Творог с низким процентом жирности, запеченное яблоко |
Обед | Тыквенный суп, лапша с отварным мясом, ягодный компот |
Полдник | Банан |
Ужин | Рис с сухофруктами, кисель |
Перед сном | Стакан ряженки |
Воскресенье
Завтрак | Рисовый пудинг с ягодами или фруктами, некрепкий чай |
Второй завтрак | Фруктовый салат |
Обед | Суп из овощей, макароны с отварным мясом , компот |
Полдник | Чай с молоком и галетами |
Ужин | Картофельное пюре с рыбными котлетами, кисель |
Перед сном | Стакан кефира |
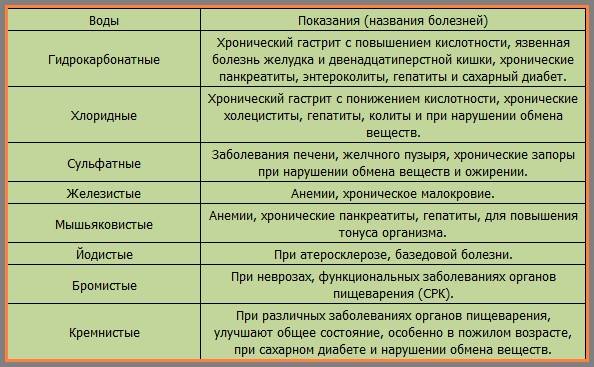
Состав и свойства воды
Минеральная вода получила такое название за то, что она содержит множество солей и минеральных веществ, которые необходимы для нормального функционирования организма. Добывают ее с большой глубины, где она накапливает микроэлементы в течение долгих лет. Обычно это натрий, кальций, хлор, сера, фтор, железо. В зависимости от того, какой минерал преобладает, различают сульфатные, хлоридные, гидрокарбонатные.
 Правильное употребление воды при панкреатите улучшает состояние больного
Правильное употребление воды при панкреатите улучшает состояние больного
Правильно выбранная минеральная вода улучшает состояние больного. Ведь она оказывает такое действие на организм:
- уменьшает застой панкреатического сока;
- стимулирует отток желчи;
- уменьшает воспалительный процесс;
- предотвращает частые обострения;
- улучшает пищеварение;
- устраняет отеки.
Что можно есть при панкреатите и холецистите?
- Хлебобулочная продукция: подсушенные кусочки ржаного и пшеничного хлеба, несдобные пирожки с некислой и нежирной начинкой (отваренное мясо, свежий творог, овощи – кроме капусты), галетное печенье, несоленый крекер.
- Первые блюда: каши на разбавленном молоке, овощной бульон, вегетарианский суп, можно с добавлением круп или макаронных изделий.
- Приготовленные в пароварке или запеченные в фольге кусочки рыбы, пропаренные рыбные котлетки и запеканки.
- Очищенное от жира и твердых волокон мясо: говяжье, куриное, кроличье, индюшиное. Кусочки мяса можно приготовить на пару или отваривать, можно приготовить плов или пропаренные фрикадельки из фарша.
- Цельномолочная и кисломолочная продукция: свежие кефир и ряженка, обезжиренный некислый творог, твердые сыры неострых сортов, творожные запеканки, вареники и несдобные пирожки с творогом.
- Масла: подсолнечное, кукурузное и оливковое, сливочное – до 10-15 г в сутки.
- Злаковые культуры: овсянка и гречневая каша, овощной и обезжиренный мясной плов, отварная вермишель, крупяные запеканки.
- Куриные и перепелиные яйца (первое время после обострения желательно употребление только белка).
- Разнообразие отваренных, тушеных, либо сырых овощей, овощной гарнир, запеканки, рагу и салаты.
- Колбасные изделия нежелательны, но иногда разрешается употребление качественной вареной докторской (или молочной, детской) колбасы.
- Некислые ягоды, фрукты (предпочтительно приготовленные в пароварке или в духовом шкафу, либо в виде киселей, компотов, желе и муссов).
- свежевыжатые соки, слабый натуральный кофе с молоком или кофейный напиток, овсяный кисель, напиток из шиповника, травяные и зеленые чаи.
- Неострые пряности, зелень.
Пища должна быть максимально легкоусвояемой, кусочки еды необходимо хорошо пережевывать, ужинать – не позднее, чем за 3 часа до отправления ко сну. Для утоления голода перед сном можно выпить чашку свежего кефира, молока или компота.
Какая вода полезна при панкреатите?
О пользе минеральной воды при панкреатите мы поговорим чуть позже, ведь многие уже не раз видели на бутылках лечебных и лечебно-столовых вод среди показаний к применению и хронический панкреатит, поэтому насчет такой воды сомнений обычно не возникает. Но человеку свойственно пить не только минеральную воду, но и другие варианты жидкостей. Что же врачи говорят по поводу них?
Поскольку болезненное состояние поджелудочной железы нарушает весь процесс пищеварения, осторожно нужно относиться не только к выбору еды, но и напитков. Понятно, что сладкие газированные напитки, алкоголь, магазинные соки являются неподходящим питьем при панкреатите, а вот отвары и настои трав с противовоспалительным эффектом (ромашка, календула, бессмертник) окажутся как раз кстати, поскольку помогут и жажду удалить, и воспаление купировать
Что касается чая, то предпочтение лучше отдавать натуральным его сортам. Лучше, если это будет зеленый чай. Но в любом случае напиток не нужно делать крепким и добавлять в него сахар. Вместо чая также можно пить отвар овса или шиповника, однако с последним нужно быть осторожным.
Что касается самой воды, то жидкость из-под крана вряд ли можно считать подходящим напитком. Ее богатый минеральный состав – это в основном железо старых ржавых труб и хлор, применяемый для дезинфекции, который не в силах справиться со всеми микробами, которые обнаруживаются в водоемах и водопроводных трубах. Такую воду врачи разрешают употреблять лишь в кипяченом виде. Польза от нее заключается лишь в борьбе с дегидратацией.
С определенной долей сомнения относятся врачи и к родниковой воде, стерильность которой нарушается по мере подъема ее на поверхность. Да, эта водичка избавлена от многих вредных примесей, обнаруживающихся иногда в водопроводной воде, но насчет бактериальной инфекции полностью уверенным быть нельзя. При панкреатите можно пить воду из специально оборудованных родников, и то лучше перестраховаться и прокипятить ее.
Сейчас в магазинах можно спокойно и недорого покупать очищенную воду, прошедшую 5 и даже 7 степеней очистки. Такую воду можно пить в больших количествах, она хорошо очищает организм, хотя полезных веществ как таковых после очистки в ней практически не остается. Очистить воду можно и в домашних условиях, приобретя в магазине специальный фильтр.
Много внимание в последнее время уделяется и структурированной воде, которая по своей структуре близка к физиологическим жидкостям, а значит, лучше усваивается организмом, производя оздоровительный эффект. Согласно многим отзывам, талая вода (именно ее называют структурированной) при панкреатите оказывает очень хороший результат, способствуя нормализации обмена веществ и улучшая состояние поджелудочной железы
Кстати, такая видоизмененная водичка оказывает не только общеоздоровительный, но и омолаживающий эффект.
И тут мы подошли к очень важному моменту. При воспалении поджелудочной железы важно не только то, какую воду мы пьем, но и температура употребляемой жидкости
Категорически запрещено при панкреатите пить холодную воду и напитки. Особенно это касается талой воды, которую многие замораживают в морозильных камерах холодильников, а затем пьют в жару, не дожидаясь, пока лед растает и вода нагреется до комнатной температуры.
Жидкость, употребляемая при воспалении поджелудочной железы, должна быть комнатной температуры или слегка подогретой. Горячие напитки (впрочем, как и пища) могут спровоцировать обострение болезни не меньше, чем холодные.
Вариант меню диеты № 5п в стадии ремиссии
Здесь допускается употребление непротертой пищи.
- 1-й завтрак: салат из отварных овощей, отварное пресное мясо, рассыпчатая каша;
- 2-й завтрак: несладкие сухофрукты, теплое питье, сухарик;
- обед: овощной суп (из кабачка, моркови, картофеля), отварная нежирная рыба с овощами, печеное яблоко;
- полдник: обезжиренный творог, фруктовый напиток;
- ужин: мясное суфле, приготовленное на пару, макароны, чай;
- за 2-3 часа до сна: чай с молоком, пресное печенье.
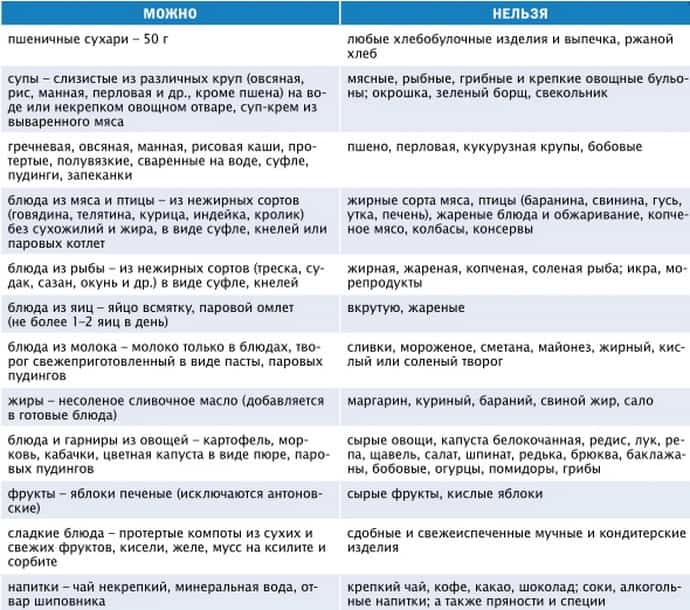
В нижеследующей таблице приведен список рекомендованных к употреблению продуктов, а также того, что нельзя есть страдающим заболеваниями поджелудочной железы и хроническим холециститом.
| Продукт | Разрешено | Запрещено |
| Мясо и птица | Вареная или приготовленная на пару говядина, крольчатина, курятина, мясо индейки (нежирные части). Мясо измельчить или перетереть. | Субпродукты (легкие, печень, почки, мозг). Жирные сорта мяса. Жареное, копченое, соленое, консервированное мясо. |
| Рыба | Вареная, приготовленная на пару, заливная. Пресных сортов. | Жирные сорта, икра. Жареная, копченая, соленая, консервированная рыба. |
| Мучные изделия | Изделия из пресного теста. Сухари, подсушенное нежирное печенье. | Свежий хлеб. Дрожжевые, слоеные, сдобные изделия. Ржаной хлеб. |
| Молочные продукты | Обезжиренные творог, молоко, кисломолочные продукты. | Жирные продукты: сливки, сметана. |
| Яйца | Паровой омлет из яичных белков. | Яичный желток. Жареные яйца. |
| Овощи | Отварные и запеченные овощи. Картофель, морковь, кабачки, тыква. Протертые овощи. | Сырые и жареные овощи. Капуста, редька, лук, чеснок, грибы. |
| Фрукты | Запеченные яблоки. Некислые несладкие измельченные фрукты без кожуры. | Непротертые фрукты. Виноград, финики, инжир. |
| Крупы | Вязкие каши мелкого помола. | Рассыпчатые каши. |
| Супы | Протертые овощные отвары без мяса. | Крутой мясной, рыбный, грибной бульон. Борщ. Свекольник. Капустник. |
| Другое | Паровой пудинг. Неконцентрированное фруктовое желе. | Шоколад, пряности, острые закуски, сладкое, ароматизаторы, пищевые красители, соль, фастфуд. |
Даже после вхождения больного в состояние стойкой ремиссии следует отказаться от запрещенных диетой 5п продуктов, так как их употребление может привести к очередному обострению.
Итог
Холецистит и панкреатит относятся к опасным заболеваниям. Некоторые их последствия и осложнения могут спровоцировать угрозу для жизни пациента. Соблюдение диеты при таких воспалительных процессах является неотъемлемой частью терапии. Длительность ограниченного режима питания зависит от степени прогрессирования патологий. В некоторых случаях диета представляет собой временную меру, в других – правилом, которое надо соблюдать в течение всей жизни.
Автор статьи: Морозова Людмила Васильевна
Эндоскопист
Проводит эндоскопическую диагностику патологий желудочно-кишечного тракта. Делает заключения на основании результатов осмотра, а также проводит лечебные манипуляции при гастритах, язвах и других нарушениях в ЖКТ.
Комментарии для сайта Cackle